Kidney Disease Is No Longer an Old Person’s DiseaseAng Sakit sa Bato ay Hindi Na Sakit ng Matatanda LamangAng Sakit sa Kidney Dili Na Sakit sa Tigulang LamangIng Sakit ning Batu Ali Na Sakit Ning Deng Matua Lamang
The 2024 NKTI Annual Report documented a sharp rise in pediatric CKD cases in the Philippines. More than half of all Filipinos currently on dialysis are aged 20–59 — working-age men and women in the middle of building careers, raising families, and finishing school. Yet the entire framework of CKD patient education is built around the elderly dialysis patient. There is almost nothing written for a parent who just received a CKD diagnosis for their eight-year-old, for a nineteen-year-old who starts hemodialysis before finishing college, or for a young professional who discovers their kidneys are failing at twenty-eight.
This guide is specifically for them.
Ang NKTI Annual Report 2024 ay nagdokumento ng matalim na pagtaas ng mga kaso ng pediatric CKD sa Pilipinas. Higit sa kalahati ng lahat ng Pilipino na kasalukuyang nasa dialysis ay nasa edad 20–59 — mga lalaki at babaeng nasa tamang edad para sa trabaho, sa gitna ng pagtatayo ng karera, pag-aalaga ng pamilya, at pag-aaral. Gayunpaman, ang buong balangkas ng edukasyon ng pasyenteng CKD ay itinayo para sa matatandang pasyenteng dialysis. Halos wala na nakasulat para sa magulang na katatapos lang makatanggap ng diagnosis ng CKD para sa kanilang walong taong gulang na anak, para sa isang labing-siyam na taon gulang na nagsisimula ng hemodialysis bago matapos ang kolehiyo, o para sa isang batang propesyonal na natuklasan ang pagsira ng kanilang mga bato sa dalawampu't walong taon.
Ang gabay na ito ay espesipiko para sa kanila.
Ang NKTI Annual Report 2024 nagdokumento sa dakong pagtaas sa mga kaso sa pediatric CKD sa Pilipinas. Labaw sa katunga sa tanan nga Pilipino nga karon sa dialysis naa sa edad 20–59 — mga lalaki ug babaye nga nasa husto nga edad sa trabaho, sa tunga sa pagtukod og karera, pag-atiman sa pamilya, ug pagtuon. Apan ang tibuok nga balangkas sa edukasyon sa pasyente sa CKD gitukod alang sa tigulang nga pasyente sa dialysis. Halos walay nakasulat alang sa ginikanan nga bag-o lang nakadawat og diagnosis sa CKD alang sa ilang walo ka tuig nga anak, alang sa usa ka napulo'g siyam ka tuig nga nagsugod og hemodialysis sa wala pa mahuman ang kolehiyo, o alang sa usa ka batan-ong propesyonal nga nadiskobrehan ang pagkabigo sa ilang kidney sa edad bente otso.
Kining giya espesipiko alang kanila.
Ing NKTI Annual Report 2024 nagdokumento ning matalim a pagtaas da ring kaso ning pediatric CKD king Pilipinas. Mahigit katunga ning lahat ning Pilipino a kasalukuyang nasa dialysis nasa edad 20–59 — deng lalaki at babae a nasa tamang edad para king trabaho, sa gitna ning pagtatayo ning karera, pag-aalaga ning pamilya, at pag-aaral. Pero ing buong balangkas ning edukasyon ning pasyenteng CKD itinayo para king matandang pasyenteng dialysis. Halos ala namang nakasulat para king magulang a katatapos lang makatanggap ning diagnosis ning CKD para king walu ring taong gulang a anak, para king metung a labing-siyam a taon gulang a nagsisimula ning hemodialysis bago matapos ing kolehiyo, o para king metung a batang propesyonal a natuklasan ing pagsira ning batu nila sa aduang pu't walung taon.
Iting gabay espesipiko para karela.


Typical adult CKD causes
Children & young adult causes
CKD in the young is not just adult CKD in a smaller bodyAng CKD sa mga bata ay hindi lang CKD ng mga adulto sa mas maliit na katawanAng CKD sa mga bata dili lang CKD sa hamtong sa mas gamay nga lawasIng CKD king deng bata ali lang CKD ning adulto king mas maliting katawan
The causes are different. The medications are different. The impact on growth, development, schooling, relationships, and identity is unique. The transition from pediatric to adult nephrology care is a high-risk period that requires specific preparation. This guide addresses all of these distinctly. Iba ang mga sanhi. Iba ang mga gamot. Ang epekto sa paglago, pag-unlad, pag-aaral, relasyon, at pagkakakilanlan ay natatangi. Ang paglipat mula sa pediatric patungong adult nephrology care ay isang high-risk na panahon na nangangailangan ng tiyak na paghahanda. Tinutugunan ng gabay na ito ang lahat ng ito nang natatangi. Lain ang mga hinungdan. Lain ang mga tambal. Ang epekto sa pagtubo, pag-uswag, pagtuon, relasyon, ug identidad talagsaon. Ang pagbalhin gikan sa pediatric ngadto sa adult nephrology care usa ka high-risk nga panahon nga nagkinahanglan og tiyak nga pagpangandam. Kining giya nagtubag niining tanan nga talagsaon. Iba deng sanhi. Iba deng gamut. Ing epekto king paglaki, pag-unlad, pag-aaral, relasyon, at pagkakakilanlan natatangi. Ing paglipat mula king pediatric papuntang adult nephrology care metung a high-risk a panahon a kailangan ning tiyak a paghahanda. Tinutugunan ning gabay na ito deng lahat ning iti nang natatangi.
The Causes Are Different from Adults — and That MattersAng mga Sanhi ay Iba sa mga Adulto — at Mahalaga ItoAng mga Hinungdan Lain sa mga Hamtong — ug Importante KanaIba Deng Sanhi Kaysa sa Adulto — at Importante Iti
In adults, CKD is overwhelmingly driven by diabetes and hypertension — diseases of lifestyle and ageing. In children and adolescents, the picture is fundamentally different: most pediatric CKD is congenital, hereditary, or immunological. In young adults aged 20–40, it is a mix of late-presenting congenital disease, autoimmune conditions, and the early consequences of metabolic syndrome in a population that is becoming diabetic and hypertensive at younger ages than previous generations. Sa mga adulto, ang CKD ay pangunahing dulot ng diabetes at hypertension — mga sakit ng pamumuhay at pagtanda. Sa mga bata at adolescent, ang larawan ay pundamental na naiiba: karamihan sa pediatric CKD ay congenital, hereditary, o immunological. Sa mga kabataang adulto na may edad 20–40, ito ay halo ng late-presenting congenital disease, autoimmune conditions, at maagang konsekwensya ng metabolic syndrome sa isang populasyon na nagiging diabetiko at hypertensive sa mas batang edad kaysa sa mga nakaraang henerasyon. Sa mga hamtong, ang CKD pangunahing gihimo sa diabetes ug hypertension — mga sakit sa pamumuhay ug pagtigulang. Sa mga bata ug adolescent, ang larawan pundamental nga lain: kadaghanan sa pediatric CKD congenital, hereditary, o immunological. Sa mga batan-ong hamtong nga naa sa edad 20–40, usa kini ka halo sa late-presenting congenital disease, autoimmune conditions, ug sayo nga konsekwensya sa metabolic syndrome sa usa ka populasyon nga nagiging diabetiko ug hypertensive sa mas batan-on nga edad kaysa sa nakaaging mga henerasyon. King deng adulto, ing CKD pangunahing dulot ning diabetes at hypertension — deng sakit ning pamumuhay at pagtanda. King deng bata at adolescent, iba ing larawan: karinan sa pediatric CKD congenital, hereditary, o immunological. King deng kabatan a adulto a nasa edad 20–40, halo ito ning late-presenting congenital disease, autoimmune conditions, at maagang konsekwensya ning metabolic syndrome king metung a populasyon a nagiging diabetiko at hypertensive sa mas batang edad kaysa sa deng nakaraang henerasyon.
| Age GroupPangkat ng EdadGrupo sa EdadGrupo ning Edad | Most Common CausesPinakakaraniwang SanhiPinaka-kasagarang HinungdanPinaka-karaniwan a Sanhi | Key pointPangunahing puntoPangunahing puntoPangunahing punto |
|---|---|---|
| Infants & toddlers (<5 yrs)Sanggol at maliliit na bata (<5 taon)Donut ug gagmay nga bata (<5 tuig)Sangga at maliliit a bata (<5 taon) | Congenital anomalies of kidney & urinary tract (CAKUT), renal dysplasia, posterior urethral valves, polycystic kidney disease (PKD)Congenital anomalies ng bato at urinary tract (CAKUT), renal dysplasia, posterior urethral valves, polycystic kidney disease (PKD)Congenital anomalies sa kidney ug urinary tract (CAKUT), renal dysplasia, posterior urethral valves, polycystic kidney disease (PKD)Congenital anomalies ning batu at urinary tract (CAKUT), renal dysplasia, posterior urethral valves, polycystic kidney disease (PKD) | Often detected antenatally or at birth. Growth failure and electrolyte imbalance are the dominant early concerns.Madalas nakukuha bago o sa kapanganakan. Kabiguang lumaki at kawalan ng balanse ng electrolyte ang pangunahing maagang alalahanin.Kasagaran nakit-an sa wala pa o sa pagkapanganak. Kabiguan sa pagtubo ug kawala sa balanse sa electrolyte ang pangunahing sayo nga mga konsern.Madalas nakukuha bago o sa kapanganakan. Kabiguang lumaking at kawalan ning balanse ning electrolyte ing pangunahing maagang alalahanin. |
| School-age (5–12 yrs)Edad paaralan (5–12 taon)Edad sa eskwela (5–12 tuig)Edad ning paaralan (5–12 taon) | Nephrotic syndrome (minimal change disease, FSGS), IgA nephropathy, lupus nephritis, hemolytic uremic syndrome (HUS), CAKUT with progressive declineNephrotic syndrome (minimal change disease, FSGS), IgA nephropathy, lupus nephritis, hemolytic uremic syndrome (HUS), CAKUT na may progresibong pagbabaNephrotic syndrome (minimal change disease, FSGS), IgA nephropathy, lupus nephritis, hemolytic uremic syndrome (HUS), CAKUT nga adunay progresibong paghulogNephrotic syndrome (minimal change disease, FSGS), IgA nephropathy, lupus nephritis, hemolytic uremic syndrome (HUS), CAKUT a maki progresibong pagbaba | School attendance, growth monitoring, and steroid side effects (weight gain, cushingoid facies, behavior changes) become major management issues.Ang pagdalo sa paaralan, pagmamasid sa paglago, at mga side effect ng steroid (pagtaas ng timbang, cushingoid na mukha, pagbabago ng gawi) ang pangunahing isyu sa pamamahala.Ang pagdalo sa eskwela, pagbantay sa pagtubo, ug mga side effect sa steroid (pagtaas sa timbang, cushingoid nga nawong, pagbag-o sa pamatasan) ang pangunahing isyu sa pagdumala.Ing pagdalo sa paaralan, pagbabantay sa paglaki, at deng side effect ning steroid (pagtaas ning timbang, cushingoid a mukha, pagbabago ning gawi) deng pangunahing isyu sa pamamahala. |
| Adolescents (13–18 yrs)Mga Adolescent (13–18 taon)Mga Adolescent (13–18 tuig)Deng Adolescent (13–18 taon) | Lupus nephritis (peaks in adolescent girls), IgA nephropathy, hereditary nephritis (Alport syndrome), FSGS, early diabetic nephropathy in obese teens, hypertensive CKDLupus nephritis (tumaas sa mga adolescent na babae), IgA nephropathy, hereditary nephritis (Alport syndrome), FSGS, maagang diabetic nephropathy sa mga obese na teenager, hypertensive CKDLupus nephritis (motaas sa mga adolescent nga babae), IgA nephropathy, hereditary nephritis (Alport syndrome), FSGS, sayo nga diabetic nephropathy sa mga obese nga teen, hypertensive CKDLupus nephritis (tumaas king deng adolescent a babae), IgA nephropathy, hereditary nephritis (Alport syndrome), FSGS, maagang diabetic nephropathy king deng obese a teen, hypertensive CKD | Treatment adherence drops sharply in adolescence — this is the highest-risk period for medication non-compliance and missed appointments. Identity and body image issues are clinically significant.Ang pagsunod sa paggamot ay mabilis bumaba sa adolescence — ito ang pinaka-high-risk na panahon para sa hindi pagsunod sa gamot at napalampas na appointment. Ang mga isyu sa pagkakakilanlan at imahen ng katawan ay klinikal na mahalaga.Ang pagsunod sa pagtambal mabilis mohulog sa adolescence — kini ang pinaka-high-risk nga panahon alang sa dili pagsunod sa tambal ug napalpas nga appointment. Ang mga isyu sa identidad ug imahen sa lawas klinikal nga mahalaga.Ing pagsunod sa paggamot mabilis bumaba sa adolescence — iti ing pinaka-high-risk a panahon para king hindi pagsunod sa gamut at napalampas a appointment. Deng isyu sa pagkakakilanlan at imahen ning katawan klinikal a mahalaga. |
| Young adults (19–35 yrs)Mga kabataang adulto (19–35 taon)Mga batan-ong hamtong (19–35 tuig)Deng kabatan a adulto (19–35 taon) | IgA nephropathy (most common GN globally in young adults), lupus nephritis, FSGS, ADPKD becoming symptomatic, early-onset diabetic and hypertensive nephropathy, ANCA vasculitisIgA nephropathy (pinakakaraniwang GN sa buong mundo sa mga kabataang adulto), lupus nephritis, FSGS, ADPKD na nagiging symptomatic, maagang diabetic at hypertensive nephropathy, ANCA vasculitisIgA nephropathy (pinaka-kasagarang GN sa tibuok kalibotan sa mga batan-ong hamtong), lupus nephritis, FSGS, ADPKD nga nagiging symptomatic, sayo-onset nga diabetic ug hypertensive nephropathy, ANCA vasculitisIgA nephropathy (pinaka-karaniwang GN sa buong mundo king deng kabatan a adulto), lupus nephritis, FSGS, ADPKD a nagiging symptomatic, maagang diabetic at hypertensive nephropathy, ANCA vasculitis | Disrupts career, fertility, financial independence. Employment discrimination and health insurance denial are real obstacles. The psychosocial burden is often greater than the physical.Nakagambala sa karera, fertility, pinansiyal na kalayaan. Ang diskriminasyon sa trabaho at pagtanggi ng health insurance ay tunay na hadlang. Ang psychosocial na pasanin ay madalas mas malaki kaysa sa pisikal.Nakaguba sa karera, fertility, pinansiyal nga kagawasan. Ang diskriminasyon sa trabaho ug pagtanggi sa health insurance tinuod nga babag. Ang psychosocial nga burden kasagaran mas dako kaysa sa pisikal.Nakagambala king karera, fertility, pinansiyal a kalayaan. Ing diskriminasyon sa trabaho at pagtanggi ning health insurance tunay a hadlang. Ing psychosocial a pasanin madalas mas maragul kaysa sa pisikal. |
Infants <5 yrs
- CAKUT
- Renal dysplasia
- Urethral valves
- PKD
School age 5–12
- Nephrotic syndrome
- IgA nephropathy
- Lupus nephritis
- FSGS / HUS
Adolescents 13–18
- Lupus nephritis
- IgA nephropathy
- Alport syndrome
- FSGS / early DM
Young adults 19–35
- IgA nephropathy
- Lupus nephritis
- ADPKD onset
- ANCA vasculitis
Hereditary kidney disease: the whole family needs to knowHereditary na sakit sa bato: kailangang malaman ng buong pamilyaHereditary nga sakit sa kidney: kinahanglan hibal-an sa tibuok pamilyaHereditary a sakit ning batu: kailangan mang malaman ning buong pamilya
Polycystic kidney disease (ADPKD), Alport syndrome, and some forms of FSGS are inherited. If your child has been diagnosed with one of these, first-degree relatives — parents, siblings, and the child's own future children — may be at risk. Ask the nephrologist about genetic counselling and screening of siblings. Early detection in relatives enables early intervention that can delay progression by years. Ang polycystic kidney disease (ADPKD), Alport syndrome, at ilang anyo ng FSGS ay namamana. Kung ang iyong anak ay na-diagnose ng isa sa mga ito, ang mga first-degree na kamag-anak — mga magulang, kapatid, at sariling mga susunod na anak ng bata — ay maaaring nasa panganib. Tanungin ang nephrologist tungkol sa genetic counselling at screening ng mga kapatid. Ang maagang pagtuklas sa mga kamag-anak ay nagbibigay-daan sa maagang interbensyon na maaaring mapabagal ang progresyon ng ilang taon. Ang polycystic kidney disease (ADPKD), Alport syndrome, ug pipila ka porma sa FSGS gipanunod. Kung ang imong anak na-diagnose og usa niini, ang mga first-degree nga kadugo — mga ginikanan, igsoon, ug kaugalingon nga umaabot nga mga anak sa bata — mahimong anaa sa peligro. Pangutana sa nephrologist bahin sa genetic counselling ug screening sa mga igsoon. Ang sayo nga pagtuklas sa mga kadugo nagtugot sa sayo nga interbensyon nga mahimong mapahinay ang progresyon og pipila ka tuig. Ing polycystic kidney disease (ADPKD), Alport syndrome, at ilang anyo ning FSGS namamana. Kung ing anak mu na-diagnose ning metung sa mga iti, deng first-degree a kamag-anak — deng magulang, kapatad, at sariling deng susunod a anak ning bata — maaaring nasa peligro. Tanungin ing nephrologist tungkol king genetic counselling at screening da ring mga kapatad. Ing maagang pagtuklas king deng kamag-anak nagbibigay-daan sa maagang interbensyon a maaaring mapabagal ing progresyon ning ilang taon.

How CKD Management Differs Across the Age SpectrumPaano Naiiba ang Pamamahala ng CKD sa Iba’t-Ibang Grupo ng EdadUnsaon Pagkalain ang Pagdumala sa CKD Sa Lain-laing Grupo sa EdadPanung Naiiba ing Pamamahala ning CKD sa Deng Grupo ning Edad

Children (under 12) — Growth, nutrition, and protecting the developing brainMga Bata (wala pang 12) — Paglago, nutrisyon, at pangangalaga ng umuusbong na utakMga Bata (ubos sa 12) — Pagtubo, nutrisyon, ug pagpanalipod sa nagpalambo nga utokDeng Bata (bata sa 12) — Paglaki, nutrisyon, at pangangalaga ning umuusbong a utak
CKD in young children causes growth failure — children may fall significantly below the growth curve for their age. This is not just cosmetic; poor growth in early CKD reflects inadequate nutrition, anemia, acidosis, and hormonal disruption that can affect neurodevelopment. Growth hormone therapy may be indicated. Protein targets are higher per kg than in adults because children need protein for growth, not just maintenance. Recombinant erythropoietin and iron supplementation are critical for cognitive development — anemia in early childhood has measurable effects on school performance years later. All drug doses must be calculated by weight and adjusted for renal function; pediatric nephrology expertise is non-negotiable for this age group. Ang CKD sa maliliit na bata ay nagdudulot ng kabiguang lumaki — ang mga bata ay maaaring mahulog nang malaki sa ibaba ng growth curve para sa kanilang edad. Hindi lamang ito kosmetiko; ang mahirap na paglago sa maagang CKD ay nagpapakita ng hindi sapat na nutrisyon, anemia, acidosis, at hormonal disruption na maaaring makaapekto sa neurodevelopment. Ang growth hormone therapy ay maaaring kailangan. Ang mga target ng protina ay mas mataas bawat kg kaysa sa mga adulto dahil ang mga bata ay nangangailangan ng protina para sa paglago, hindi lamang para sa pagpapanatili. Ang recombinant erythropoietin at iron supplementation ay kritikal para sa cognitive development. Ang lahat ng dosis ng gamot ay dapat kalkulahin ayon sa timbang at i-adjust para sa kidney function. Ang CKD sa mga gagmay nga bata nagdulot sa kabiguan sa pagtubo — ang mga bata mahimong mohulog og dako ubos sa growth curve alang sa ilang edad. Dili lang kini kosmetiko; ang maluya nga pagtubo sa sayo nga CKD nagpakita sa dili igo nga nutrisyon, anemia, acidosis, ug hormonal disruption nga makaapekto sa neurodevelopment. Ang growth hormone therapy mahimong kailangan. Ang mga target sa protina mas taas matag kg kaysa sa mga hamtong tungod kay ang mga bata nanginahanglan og protina alang sa pagtubo, dili lang alang sa pagmantini. Ang lahat nga dosis sa tambal kinahanglan kalkulahon pinaagi sa timbang ug i-adjust alang sa kidney function. Ing CKD king maliliit a bata nagdudulot ning kabiguang lumaking — deng bata maaaring mahulog nang malaki sa ababa ning growth curve para king edad nila. Ali ito basta kosmetiko; ing mahinang paglaki sa maagang CKD nagpapakita ning hindi sapat a nutrisyon, anemia, acidosis, at hormonal disruption a maaaring makaapekto king neurodevelopment. Ing growth hormone therapy maaaring kailangan. Deng target ning protina mas mataas bawat kg kaysa king deng adulto dahil deng bata kailangan ning protina para king paglaki, ali lang para king pagpapanatili. Lahat ning dosis ning gamut kailangan kalkulahin ayon sa timbang at i-adjust para king kidney function.
Adolescents (13–18) — The highest-risk period for treatment non-adherenceMga Adolescent (13–18) — Ang pinaka-high-risk na panahon para sa hindi pagsunod sa paggamotMga Adolescent (13–18) — Ang pinaka-high-risk nga panahon alang sa dili pagsunod sa pagtambalDeng Adolescent (13–18) — Ing pinaka-high-risk a panahon para king hindi pagsunod sa paggamot
Adolescents with CKD have measurably worse medication adherence than children or adults. The reasons are developmentally normal: the drive for independence clashes with treatment dependency; peer appearance becomes paramount while CKD medications cause visible changes (steroids, growth retardation, dialysis access); and teenagers often feel invincible — the consequences of skipping medication feel abstract. This is not defiance; it is adolescent psychology. It requires a different clinical approach — involving the teenager directly in decisions, simplifying regimens where possible, and using motivational interviewing rather than parental pressure. Puberty itself is often delayed in CKD; sexual development should be assessed at every annual review. Female adolescents with lupus nephritis require specific counselling on pregnancy risk and teratogenic medications (mycophenolate, cyclophosphamide). Ang mga adolescent na may CKD ay may masusukat na mas masamang pagsunod sa gamot kaysa sa mga bata o adulto. Ang mga dahilan ay normal sa pag-unlad: ang pagnanais para sa kalayaan ay nagtatagpo sa pag-asa sa paggamot; ang hitsura sa kapantay ay nagiging pangunahin habang ang mga gamot sa CKD ay nagdudulot ng mga nakikitang pagbabago; at ang mga teenager ay madalas na nakakaramdam ng hindi sila maaapektuhan. Hindi ito pagiging rebelde; ito ay sikolohiya ng adolescent. Ang puberty mismo ay madalas na naantala sa CKD. Ang mga babae na adolescent na may lupus nephritis ay nangangailangan ng tiyak na pagpapayo tungkol sa panganib ng pagbubuntis at teratogenic na mga gamot. Ang mga adolescent nga adunay CKD adunay mas daotan nga pagsunod sa tambal kaysa sa mga bata o hamtong. Ang mga rason normal sa pag-uswag: ang paghandum alang sa kagawasan nagsumpay sa dependensya sa pagtambal; ang hitsura sa mga kaedad naghimong pangunahin; ug ang mga teenager kasagaran mobati nga dili sila maapektuhan. Dili kini pagkarebelde; kini sikolohiya sa adolescent. Ang puberty mismo kasagaran ginalangan sa CKD. Ang mga babae nga adolescent nga adunay lupus nephritis nagkinahanglan og tiyak nga pagpapayo bahin sa peligro sa pagbubuntis ug teratogenic nga mga tambal. Deng adolescent a maki CKD maki masusukat a mas masamang pagsunod sa gamut kaysa king deng bata o adulto. Deng dahilan normal sa pag-unlad: ing pagnanais para king kalayaan nagtatabon sa pag-asa sa paggamot; ing hitsura sa kapantay nagiging pangunahin habang deng gamut sa CKD nagdudulot ning deng nakikitang pagbabago; at deng teenager madalas nakakaramdam a hindi ra maaapektuhan. Ali iti pagiging rebelde; sikolohiya iti ning adolescent. Ing puberty mag-isa madalas naantala sa CKD. Deng babae a adolescent a maki lupus nephritis kailangan ning tiyak a pagpapayo tungkol king peligro ning pagbubuntis at deng teratogenic a gamut.
Young adults (19–35) — Invisible patients, unique burdensMga Kabataang adulto (19–35) — Mga di-nakikitang pasyente, natatanging mga pasaninMga Batan-ong hamtong (19–35) — Mga dili makita nga pasyente, talagsaong mga burdenDeng kabatan a adulto (19–35) — Deng e makita a pasyente, natatanging deng pasanin
Young adults with CKD face a distinct and underrecognized set of challenges. Career: CKD requires frequent clinic visits and dialysis sessions that interfere with full-time employment; many face discrimination when disclosing their diagnosis. Insurance: commercial health insurance often excludes pre-existing conditions or becomes unaffordable; PhilHealth is the critical safety net. Fertility and pregnancy: some CKD medications are teratogenic; pregnancy in CKD requires specialist co-management; women on dialysis have very low pregnancy rates but not zero; transplant significantly improves fertility. Housing and independence: starting dialysis in one's twenties can mean living near a dialysis center rather than near family or work. Financial: the economic impact of CKD at 25 is categorically different from CKD at 65 — it derails decades of projected income and savings. Ang mga kabataang adulto na may CKD ay nahaharap sa isang natatangi at hindi gaanong kinikilalang hanay ng mga hamon. Karera: ang CKD ay nangangailangan ng madalas na pagbisita sa klinika at mga sesyon ng dialysis na nakakagambala sa full-time na trabaho. Insurance: ang komersyal na health insurance ay madalas nagtatanggal ng mga pre-existing na kondisyon. Fertility at pagbubuntis: ang ilang mga gamot sa CKD ay teratogenic; ang pagbubuntis sa CKD ay nangangailangan ng espesyalistang co-management. Pabahay at kalayaan: ang pagsisimula ng dialysis sa dalawampung taon ay maaaring mangahulugang mabuhay malapit sa isang dialysis center sa halip na malapit sa pamilya o trabaho. Ang mga batan-ong hamtong nga adunay CKD nag-atubang sa talagsaon ug dili kaayo giilang set sa mga hagit. Karera: ang CKD nagkinahanglan og kanunay nga pagbisita sa klinika ug mga sesyon sa dialysis nga nagguba sa full-time nga trabaho. Insurance: ang komersyal nga health insurance kasagaran nagwagtang sa mga pre-existing nga kondisyon. Fertility ug pagbubuntis: ang pipila ka mga tambal sa CKD teratogenic; ang pagbubuntis sa CKD nagkinahanglan og espesyalista nga co-management. Pabahay ug kagawasan: ang pagsugod sa dialysis sa edad bente mahimong magpasabut nga mabuhay duol sa usa ka dialysis center kaysa sa pamilya o trabaho. Deng kabatan a adulto a maki CKD nahaharap sa natatangi at e gaanong kinikilalang hanay da ring mga hamon. Karera: ing CKD kailangan ning madalas a pagbisita sa klinika at deng sesyon ning dialysis a nakakagambala sa full-time a trabaho. Insurance: ing komersyal a health insurance madalas nagtatanggal da ring pre-existing a kondisyon. Fertility at pagbubuntis: ilang mga gamut sa CKD teratogenic; ing pagbubuntis sa CKD kailangan ning espesyalista a co-management. Pabahay at kalayaan: ing pagsisimula ning dialysis sa dalawampung taon maaaring mangahulugang mabuhay malapit sa metung a dialysis center kaysa sa pamilya o trabaho.
School, Development, and the Social Life of a Child with CKDPaaralan, Pag-unlad, at Buhay Panlipunan ng Isang Bata na May CKDEskwela, Pag-uswag, ug Buhay Panlipunan sa Usa ka Bata nga May CKDPaaralan, Pag-unlad, at Buhay Panlipunan ning Metung a Bata a Maki CKD

CKD does not pause a child's development. School attendance, friendships, extracurricular participation, and the ordinary milestones of growing up are not luxuries to be sacrificed to illness management — they are clinically important. Children with chronic illness who maintain social engagement and academic participation have better long-term outcomes, including better treatment adherence. The goal is to integrate CKD management into a normal childhood, not to replace childhood with CKD management. Hindi humihinto ang pag-unlad ng isang bata dahil sa CKD. Ang pagdalo sa paaralan, pagkakaroon ng mga kaibigan, pakikilahok sa extracurricular activities, at ang karaniwang mga milestone ng paglaki ay hindi luho na isasakripisyo sa pamamahala ng sakit — sila ay klinikal na mahalaga. Ang mga batang may malalang sakit na nagpapanatili ng pakikipag-ugnayan at akademikong pakikilahok ay may mas magandang pangmatagalang kinalabasan. Ang layunin ay isama ang pamamahala ng CKD sa isang normal na pagkabata, hindi palitan ang pagkabata ng pamamahala ng CKD. Ang CKD dili mohunong sa pag-uswag sa usa ka bata. Ang pagdalo sa eskwela, pagkaadunay mga higala, pakiglambigit sa extracurricular nga mga kalihokan, ug ang naandan nga mga milestone sa pagdako dili mga luho nga isakrlpisyo sa pagdumala sa sakit — klinikal silang mahalaga. Ang mga bata nga adunay chronic nga sakit nga nagmantini sa pakiglambigit ug akademikong pakiglambigit adunay mas maayong pangdugay nga mga resulta. Ang tumong mao ang pag-integrate sa pagdumala sa CKD sa usa ka normal nga pagkabata, dili ang pagsulti-sulti sa pagkabata pinaagi sa pagdumala sa CKD. Ali humihinto ing pag-unlad ning metung a bata dahil sa CKD. Ing pagdalo sa paaralan, pagkakaroon ning mga kaibigan, pakikilahok sa extracurricular, at deng karaniwang mga milestone ning paglaki ali mga luho a isasakripisyo sa pamamahala ning sakit — klinikal ra silang mahalaga. Deng bata a maki malalang sakit a nagpapanatili ning pakikipag-ugnayan at akademikong pakikilahok maki mas magandang pangmatagalang kinalabasan. Ing layunin isama ing pamamahala ning CKD sa normal a pagkabata, ali palitan ing pagkabata ning pamamahala ning CKD.
Talking to the schoolPakikipag-usap sa paaralanPakig-istorya sa eskwelaPakikipag-usap sa paaralan
Parents should provide the school nurse and class adviser with a written summary of the child's condition, medications, and specific accommodations needed — bathroom access without asking permission, allowance to drink water, excused absences for dialysis and clinic days, a quiet area for oral medications at recess. Do not rely on the child to self-advocate for these accommodations. The nephrologist can provide a formal medical certificate stating required school accommodations. Dapat magbigay ang mga magulang sa school nurse at class adviser ng nakasulat na buod ng kondisyon ng bata, mga gamot, at mga tiyak na akomodasyon na kailangan — pagpunta sa banyo nang hindi nagtatanong ng pahintulot, pahintulot na uminom ng tubig, excused absences para sa dialysis at clinic days, isang tahimik na lugar para sa mga gamot sa oras ng recess. Humingi sa nephrologist ng pormal na medical certificate. Ang mga ginikanan kinahanglan maghatag sa school nurse ug class adviser og gisulat nga summary sa kondisyon sa bata, mga tambal, ug mga tiyak nga akomodasyon nga gikinahanglan — pagtambong sa banyo nga dili mangayo og pahintulot, pagtugot sa pag-inum og tubig, excused absences alang sa dialysis ug clinic days, usa ka tahimik nga lugar alang sa mga tambal sa recess. Pangayo sa nephrologist og pormal nga medical certificate. Dapat magbigay deng magulang sa school nurse at class adviser ning nakasulat a buod ning kondisyon ning bata, deng gamut, at deng tiyak a akomodasyon a kailangan — pagpunta sa banyo nang e nagtatanong ning pahintulot, pahintulot na uminum ning tubig, excused absences para king dialysis at clinic days, metung a tahimik a lugar para king deng gamut sa oras ning recess. Humingi sa nephrologist ning pormal a medical certificate.
Telling friends and classmatesPagsasabi sa mga kaibigan at kaklasePagsulti sa mga higala ug mga kaklasePagsasabi sa deng kaibigan at kaklase
Disclosure is a personal decision that belongs to the child, not the parent. Let the child decide who to tell, when, and how much. Prepare simple, age-appropriate language the child can use: "My kidneys don't work well, so I need to take medicine and go to the doctor a lot." Bullying related to visible differences (growth retardation, dialysis access, pallor from anemia, moon face from steroids) should be addressed directly with the school and not left to the child to manage alone. Ang pagbubunyag ay isang personal na desisyon na pag-aari ng bata, hindi ng magulang. Hayaan ang bata na magdesisyon kung sino ang sasabihin, kailan, at kung magkano. Maghanda ng simpleng wika na angkop sa edad na maaaring gamitin ng bata. Ang pang-aapi na may kaugnayan sa mga nakikitang pagkakaiba ay dapat tugunan nang direkta sa paaralan. Ang pagpadayag usa ka personal nga desisyon nga iya sa bata, dili sa ginikanan. Tugotan ang bata sa pagdesisyon kung kinsa ang sultihin, kanus-a, ug pila ka dako. Andam og yano, angay sa edad nga pinulongan nga magamit sa bata. Ang pang-aapi nga may kalabtan sa mga makita nga kalainan kinahanglan tuhonan direkta sa eskwela. Ing pagbubunyag metung a personal a desisyon a pag-aari ning bata, ali ning magulang. Hayaan ing bata na magdesisyon kung ninu ing sasabihin, kailan, at kung magkano. Maghanda ning simpleng wika a angkop sa edad a maaaring gamitin ning bata. Ing pang-aapi a may kaugnayan sa deng nakikitang pagkakaiba dapat tugunan nang direkta sa paaralan.
Dialysis and the school dayDialysis at ang araw ng paaralanDialysis ug ang adlaw sa eskwelaDialysis at ing aldo ning paaralan
Three dialysis sessions a week, each lasting 4–5 hours, means roughly 15 hours of treatment time weekly — before accounting for transport and post-dialysis fatigue. Many children on HD schedule sessions for after school or on weekends where possible. Home peritoneal dialysis (automated PD at night) can preserve school attendance almost entirely and should be discussed with the nephrologist as a modality option specifically for school-age patients. Tatlong sesyon ng dialysis sa isang linggo, bawat isa ay tumatagal ng 4–5 oras, ay nangangahulugang humigit-kumulang 15 oras ng oras ng paggamot sa bawat linggo — bago pa isaalang-alang ang transportasyon at pagod pagkatapos ng dialysis. Maraming mga batang nasa HD ang nag-i-schedule ng mga sesyon pagkatapos ng paaralan o sa mga katapusan ng linggo kung maaari. Ang home peritoneal dialysis (automated PD sa gabi) ay maaaring mapanatili ang pagdalo sa paaralan nang halos buo at dapat talakayin sa nephrologist bilang opsyon ng modality para sa mga pasyenteng may edad paaralan. Tulo ka sesyon sa dialysis matag semana, ang matag isa molungtad og 4–5 oras, nagpasabut og mga 15 oras sa oras sa pagtambal matag semana. Daghan sa mga bata sa HD nag-schedule og mga sesyon human sa eskwela o sa mga katapusan sa semana kung mahimo. Ang home peritoneal dialysis (automated PD sa gabii) mahimong magpreserba sa pagdalo sa eskwela nga hapit tibuok ug kinahanglan talakayon sa nephrologist isip opsyon sa modality alang sa mga pasyente nga naa sa edad sa eskwela. Tatlung sesyon ning dialysis bawat lingo, bawat metung tumatagal ning 4–5 oras, nangangahulugan ning humigit-kumulang 15 oras ning oras ning paggamot bawat lingo. Karinan deng bata sa HD nag-i-schedule deng sesyon pagkatapos ning paaralan o sa deng katapusan ning lingo kung maaari. Ing home peritoneal dialysis (automated PD sa gabi) maaaring mapanatili ing pagdalo sa paaralan nang halos buo at dapat talakayin sa nephrologist bilang opsyon ning modality para king deng pasyenteng nasa edad ning paaralan.
4–5 hrs
4–5 hrs
4–5 hrs
Alternative: Home peritoneal dialysis (automated, nightly) eliminates daytime treatment sessions entirely — preserving near-full school attendance.
Physical activity is generally encouraged — not restrictedAng pisikal na aktibidad ay karaniwang hinihikayat — hindi pinipigilanAng pisikal nga kalihokan kasagaran gidasig — dili gikulongIng pisikal a aktibidad karaniwang hinihikayat — ali pinipigilan
Unless there is a specific medical contraindication (uncontrolled hypertension, severe anemia, recent surgery, peritoneal catheter issues), children with CKD should be encouraged to participate in physical education and recreational sports. Exercise improves cardiovascular function, bone density, mental health, and quality of life in CKD. Exclusion from PE without medical justification is not appropriate. Discuss specific activities with the nephrologist, but the default should be inclusion, not exclusion. Maliban kung may tiyak na medikal na kontraindikasyon, ang mga batang may CKD ay dapat hikayating lumahok sa physical education at recreational sports. Ang ehersisyo ay nagpapabuti ng cardiovascular function, bone density, kalusugan sa isip, at kalidad ng buhay sa CKD. Ang pagbubukod mula sa PE nang walang medikal na justipikasyon ay hindi naaangkop. Talakayin ang mga tiyak na aktibidad sa nephrologist, ngunit ang default ay pagsasama, hindi pagbubukod. Gawas kung adunay tiyak nga medikal nga kontraindikasyon, ang mga bata nga adunay CKD kinahanglan dasigon sa paglambigit sa physical education ug recreational sports. Ang ehersisyo nagpabayo sa cardiovascular function, bone density, kahimsog sa hunahuna, ug kalidad sa kinabuhi sa CKD. Ang pagpahigawas gikan sa PE nga wala medikal nga justipikasyon dili angay. Hisgoti ang tiyak nga mga kalihokan sa nephrologist, apan ang default kinahanglan pagsama, dili pagpahigawas. Liban kung maki tiyak a medikal a kontraindikasyon, deng bata a maki CKD dapat hikayating lumahok sa physical education at recreational sports. Ing ehersisyo nagpapabuti ning cardiovascular function, bone density, kalusugan ning isip, at kalidad ning biye sa CKD. Ing pagbubukod mula sa PE nang ala medikal a justipikasyon ali naaangkop. Talakayin deng tiyak a aktibidad sa nephrologist, pero ing default dapat pagsasama, ali pagbubukod.
Transitioning from Pediatric to Adult Nephrology: What Can Go Wrong and How to Prevent ItPaglipat mula sa Pediatric patungong Adult Nephrology: Ano ang Maaaring Magkamali at Paano Ito MaiwasanPagbalhin gikan sa Pediatric ngadto sa Adult Nephrology: Unsa ang Mahimong Sayop ug Unsaon Paglikay NiiniPaglipat mula king Pediatric papuntang Adult Nephrology: Nano ing Maaaring Magkamali at Panung Ito Maiwasan

The transition from pediatric to adult nephrology care — typically occurring between ages 16 and 21 — is one of the highest-risk periods in the entire CKD trajectory. International data consistently shows spikes in hospitalisations, graft loss (in transplant patients), and disease progression in the 12–24 months following transition. The reasons are well understood: a change in care team, a change in care model (from family-centerd to patient-centerd), a disruption in established relationships, and the simultaneous developmental stressors of late adolescence. Ang paglipat mula sa pediatric patungong adult nephrology care — karaniwang nagaganap sa pagitan ng edad 16 at 21 — ay isa sa mga pinaka-high-risk na panahon sa buong trajectory ng CKD. Ang internasyonal na data ay patuloy na nagpapakita ng mga pagtaas sa mga hospitalisasyon, graft loss, at progresyon ng sakit sa loob ng 12–24 buwan pagkatapos ng paglipat. Ang mga dahilan ay malinaw na nauunawaan: pagbabago ng care team, pagbabago ng modelo ng pag-aalaga, pagkagambala ng mga naitatag na relasyon, at mga sabay-sabay na stressor ng adolescence. Ang pagbalhin gikan sa pediatric ngadto sa adult nephrology care — kasagaran nahitabo sa taliwala sa edad 16 ug 21 — usa sa mga pinaka-high-risk nga panahon sa tibuok trajectory sa CKD. Ang internasyonal nga datos kanunay nagpakita sa mga pagtaas sa mga hospitalisasyon, graft loss, ug progresyon sa sakit sulod sa 12–24 buwan human sa pagbalhin. Ang mga rason klaro nga nasabtan: pagbag-o sa care team, pagbag-o sa modelo sa pag-atiman, pagkaguba sa nag-established nga mga relasyon, ug sabay-sabay nga mga stressor sa adolescence. Ing paglipat mula king pediatric papuntang adult nephrology care — karaniwang nagaganap sa pagitan ning edad 16 at 21 — metung sa pinaka-high-risk a panahon sa buong trajectory ning CKD. Ing internasyonal a datos patuloy na nagpapakita ning deng pagtaas sa deng hospitalisasyon, graft loss, at progresyon ning sakit sa loob ning 12–24 bulan pagkatapos ning paglipat. Deng dahilan malinaw a nauunawaan: pagbabago ning care team, pagbabago ning modelo ning pag-aalaga, pagkagambala ning deng naitatag a relasyon, at deng sabay-sabay a stressor ning adolescence.
Check Your eGFR (Kidney Function Number) Tingnan ang Iyong eGFR (Numero ng Kidney Function) Susiha ang Imong eGFR (Numero sa Kidney Function) Lawen Yung eGFR (Numero ning Kidney Function)
eGFR is the number your nephrologist uses to know how well your kidneys are filtering. For children and young adults (ages 1–25), the formula is different from adults. Enter the values from your most recent lab result. This is for learning — always confirm with your doctor. Ang eGFR ay ang numerong ginagamit ng iyong nephrologist upang malaman kung gaano kahusay ang pag-filter ng iyong mga bato. Para sa mga bata at kabataang adulto (edad 1–25), iba ang formula kaysa sa mga adulto. Ilagay ang mga halaga mula sa iyong pinakahuling resulta ng laboratoryo. Pang-edukasyon lamang ito — palaging kumpirmahin sa iyong doktor. Ang eGFR mao ang numero nga gigamit sa imong nephrologist aron mahibal-an kung unsa kamaayo ang pag-filter sa imong mga kidney. Alang sa mga bata ug batan-ong hamtong (edad 1–25), lahi ang formula sa mga hamtong. Isulod ang mga value gikan sa imong pinakabag-ong resulta sa lab. Alang sa edukasyon ra kini — kanunay kumpirmahi sa imong doktor. Ing eGFR iyang numero a gagamiten ning yung nephrologist para abalu na nung makanyanu ing pag-filter da ring kidney mu. Para king deng bata at batan a adulto (edad 1–25), iba ing formula kesa king deng adulto. Ilage la deng value ibat king pekamalating resulta ning lab mu. Para king edukasyon yamu — palaging tanungan mo ing doktor mu.
Start the transition process at least two years before the transferSimulan ang proseso ng paglipat nang hindi bababa sa dalawang taon bago ang paglilipatSugdan ang proseso sa pagbalhin labing menos duha ka tuig sa wala pa ang pagbalhinSimulan ing proseso ning paglipat nang hindi bababa sa aduang taon bago ing paglilipat
Ask the pediatric nephrologist to begin transition planning when the patient is 15–16 years old — not at 18. Preparation includes building the patient's own understanding of their diagnosis, medications, and clinic schedule; preparing a comprehensive transition summary; and ideally arranging a joint visit where the adult nephrologist meets the patient while still under pediatric care. Hilingin sa pediatric nephrologist na simulan ang pagpaplano ng paglipat kapag ang pasyente ay 15–16 na taong gulang — hindi sa 18. Kasama sa paghahanda ang pagbuo ng sariling pag-unawa ng pasyente sa kanilang diagnosis, gamot, at iskedyul ng klinika; paghahanda ng komprehensibong buod ng paglipat; at perpektong pag-aayos ng magkasamang pagbisita kung saan makilala ng adult nephrologist ang pasyente habang nasa ilalim pa ng pediatric care. Pangayo sa pediatric nephrologist nga magsugod sa pagplano sa pagbalhin kung ang pasyente 15–16 ka tuig na — dili sa 18. Ang pagpangandam naglakip sa pagtukod sa kaugalingon nga pagsabut sa pasyente sa ilang diagnosis, mga tambal, ug iskedyul sa klinika; pagpangandam sa komprehensibong summary sa pagbalhin; ug sa sulod sa usa ka hiniusa nga pagbisita diin ang adult nephrologist magpakita sa pasyente samtang naa pa sa ilalim sa pediatric care. Hilingin sa pediatric nephrologist na simulan ing pagpaplano ning paglipat nung ing pasyente 15–16 na taong gulang — ali sa 18. Kasama sa paghahanda ing pagbuo ning sariling pag-intindi ning pasyente sa diagnosis nila, deng gamut, at iskedyul ning klinika; paghahanda ning komprehensibong buod ning paglipat; at perpektong pag-aayos ning magkasamang pagbisita kung ninu makilala ning adult nephrologist ing pasyente habang nasa ilalim pa ning pediatric care.
The patient should know their own diagnosis, medications, and history by nameDapat malaman ng pasyente ang kanilang sariling diagnosis, mga gamot, at kasaysayan sa pamamagitan ng pangalanAng pasyente kinahanglan mahibalo sa ilang kaugalingon nga diagnosis, mga tambal, ug kasaysayan pinaagi sa ngalanDapat malaman ning pasyente ing sariling diagnosis nila, deng gamut, at kasaysayan sa pamamagitan ning pangalan
A 17-year-old with CKD should be able to state their diagnosis, their medications by generic name and dose, and their most recent eGFR. This is not optional knowledge — it is a clinical safety requirement. Parents who have managed everything themselves must deliberately begin transferring this knowledge to the teenager. At each clinic visit from age 14 onwards, the nephrologist should address at least part of the visit directly to the patient rather than only to the parents. Ang isang 17-taong gulang na may CKD ay dapat makapagsabi ng kanilang diagnosis, mga gamot ayon sa generic na pangalan at dosis, at ang pinakabagong eGFR nila. Hindi ito opsyonal na kaalaman — ito ay isang kinakailangan sa kaligtasan ng klinika. Ang mga magulang na namamahala ng lahat nang mag-isa ay dapat sadyang magsimulang ilipat ang kaalamang ito sa teenager. Sa bawat pagbisita sa klinika mula sa edad 14 pataas, ang nephrologist ay dapat tumuon ng hindi bababa sa bahagi ng pagbisita nang direkta sa pasyente kaysa sa mga magulang lamang. Ang usa ka 17-tuig ang pasyente nga adunay CKD kinahanglan makasulti sa ilang diagnosis, mga tambal pinaagi sa generic nga ngalan ug dosis, ug ang ilang pinakabag-ong eGFR. Dili kini opsyonal nga kahibalo — kini usa ka kinahanglanon sa kaligtasan sa klinika. Ang mga ginikanan nga nagdumala sa tanan nag-inusara kinahanglan aktibo nga magsugod sa paglipat niining kahibalo sa teenager. Sa matag pagbisita sa klinika gikan sa edad 14 pataas, ang nephrologist kinahanglan moatubang labing menos bahin sa pagbisita direkta sa pasyente kaysa sa mga ginikanan lamang. Ing metung a 17-taong gulang a maki CKD dapat makapagsabi ning diagnosis nila, deng gamut ayon sa generic a pangalan at dosis, at ing pinakabagong eGFR nila. Ali ito opsyonal a kaalaman — iti metung a kinakailangan sa kaligtasan ning klinika. Deng magulang a namamahala ning lahat mag-isa dapat sadyang magsimulang ilipat iting kaalaman sa teenager. Sa bawat pagbisita sa klinika mula sa edad 14 pataas, ing nephrologist dapat tumuon ning hindi bababa sa bahagi ning pagbisita nang direkta sa pasyente kaysa sa deng magulang lamang.
Prepare a complete transition document for the adult nephrologistMaghanda ng kumpletong dokumento ng paglipat para sa adult nephrologistPagpangandam og kumpletong dokumento sa pagbalhin alang sa adult nephrologistMaghanda ning kumpletong dokumento ning paglipat para king adult nephrologist
This should include: the complete diagnosis history with dates, all biopsy reports, the full medication history including prior immunosuppressants and their cumulative doses, all transplant-related records if applicable, growth charts, vaccination records (important because immunosuppressed patients have modified vaccination schedules), and the patient's current psychosocial situation. Ask the pediatric nephrologist to prepare this summary — it is their clinical responsibility. Ito ay dapat isama: ang kumpletong kasaysayan ng diagnosis na may mga petsa, lahat ng ulat ng biopsy, ang buong kasaysayan ng gamot kasama ang mga nakaraang immunosuppressant at kanilang mga cumulative na dosis, lahat ng rekord na may kaugnayan sa transplant kung naaangkop, mga chart ng paglago, mga rekord ng bakuna, at ang kasalukuyang psychosocial na sitwasyon ng pasyente. Hilingin sa pediatric nephrologist na ihanda ang buod na ito. Kini kinahanglan maglakip: sa kumpletong kasaysayan sa diagnosis nga adunay mga petsa, tanan nga mga report sa biopsy, ang tibuok kasaysayan sa tambal nga naglakip sa nauna nga mga immunosuppressant ug ilang cumulative nga dosis, tanan nga rekord nga may kalabtan sa transplant kung magamit, mga chart sa pagtubo, mga rekord sa bakuna, ug ang kasamtangang psychosocial nga sitwasyon sa pasyente. Pangayo sa pediatric nephrologist nga andam niining summary. Iti dapat isama: ing kumpletong kasaysayan ning diagnosis a maki deng petsa, lahat ning ulat ning biopsy, ing buong kasaysayan ning gamut kasama deng nakaraang immunosuppressant at deng cumulative a dosis nila, lahat ning rekord a may kaugnayan sa transplant kung naaangkop, deng chart ning paglaki, deng rekord ning bakuna, at ing kasalukuyang psychosocial a sitwasyon ning pasyente. Hilingin sa pediatric nephrologist na ihanda iting buod.
Do not stop medications during the transition period without guidanceHuwag ihinto ang mga gamot sa panahon ng paglipat nang walang gabayAyaw hunonga ang mga tambal sa panahon sa pagbalhin nga walay giyaHuwag ihinto deng gamut sa panahon ning paglipat nang ala gabay
The most common preventable event in the transition period is medication discontinuation — either because prescriptions lapse, the new adult nephrologist has not yet been seen, or the young adult decides independently that they no longer need the medication. In transplant patients, stopping immunosuppression causes acute rejection within days. In patients with autoimmune nephritis, stopping disease-modifying therapy causes relapse. Keep all medications going until the adult nephrologist has reviewed and confirmed the regimen. Ang pinakakaraniwang maaaring maiwasang pangyayari sa panahon ng paglipat ay ang pagtigil ng gamot — dahil nag-expire ang mga reseta, hindi pa nakikita ang bagong adult nephrologist, o nagdesisyon nang mag-isa ang kabataang adulto na hindi na nila kailangan ang gamot. Sa mga pasyenteng may transplant, ang paghinto ng immunosuppression ay nagdudulot ng acute rejection sa loob ng ilang araw. Panatilihin ang lahat ng gamot hanggang masuri at makumpirma ng adult nephrologist ang regimen. Ang labing kasagarang mapipigilan nga panghitabo sa panahon sa pagbalhin mao ang pagputol sa tambal — tungod kay nag-expire ang mga reseta, ang bag-ong adult nephrologist wala pa mahikapi, o ang batan-ong hamtong nagdesisyon nag-inusara nga dili na nila gikinahanglan ang tambal. Sa mga pasyente sa transplant, ang paghunong sa immunosuppression nagdulot sa acute rejection sulod sa pipila ka adlaw. Padayon ang tanan nga mga tambal hangtod masusi ug makumpirma sa adult nephrologist ang regimen. Ing pinaka-karaniwang maaaring maiwasang pangyayari sa panahon ning paglipat ing pagtigil ning gamut — dahil nag-expire deng reseta, ing bagong adult nephrologist e pa nakikita, o nagdesisyon nang mag-isa ing kabatan a adulto a e na nila kailangan ing gamut. King deng pasyenteng maki transplant, ing paghinto ning immunosuppression nagdudulot ning acute rejection sa loob ning ilang aldo. Panatilihin lahat ning deng gamut hanggang masuri at makumpirma ning adult nephrologist ing regimen.

Mental Health in Young Patients with CKDKalusugan sa Isip ng mga Batang Pasyente na May CKDKahimsog sa Hunahuna sa mga Batan-ong Pasyente nga May CKDKalusugan ning Isip da ring Batang Pasyente a Maki CKD

Children and young adults with CKD have depression and anxiety rates two to three times higher than their healthy peers. This is not simply a psychological response to illness — uremic toxins directly impair neurotransmitter function, anemia causes fatigue that is neurologically indistinguishable from depression, and corticosteroids can cause steroid psychosis. At the same time, the social disruption of having a chronic illness during childhood and adolescence — missing school, missing parties, looking different, being dependent — carries its own psychological weight that is separate from the biological. Ang mga bata at kabataang adulto na may CKD ay may mga rate ng depresyon at pagkabalisa na dalawa hanggang tatlong beses na mas mataas kaysa sa kanilang malusog na mga kapantay. Hindi lamang ito isang psychological na tugon sa sakit — ang uremic toxins ay direktang nakasagabal sa function ng neurotransmitter, ang anemia ay nagdudulot ng pagod na neurologically na hindi makikilala mula sa depresyon, at ang mga corticosteroid ay maaaring magdulot ng steroid psychosis. Ang mga bata ug batan-ong hamtong nga adunay CKD adunay mga rate sa depresyon ug kabalaka nga duha hangtod tulo ka beses mas taas kaysa sa ilang maayong mga kaedad. Dili lang kini psychological nga tubag sa sakit — ang uremic toxins direktang nagsamok sa function sa neurotransmitter, ang anemia nagdulot sa kakapoy nga neurologically nga dili mapailhan gikan sa depresyon, ug ang mga corticosteroid mahimong magdulot sa steroid psychosis. Deng bata at kabatan a adulto a maki CKD maki deng rate ning depresyon at pagkabalisa a aduang hanggang tatlung beses na mas mataas kaysa sa deng malusug a mga kapantay nila. Ali ito basta psychological a tugon sa sakit — deng uremic toxins direktang nakasagabal king function ning neurotransmitter, ing anemia nagdudulot ning pagod a neurologically a e makikilala mula sa depresyon, at deng corticosteroid maaaring magdulot ning steroid psychosis.
Depression & anxiety rates — CKD patients vs. healthy peers
Rates are 2–3× higher in young CKD patients than age-matched controls
Sources: Palmer et al. JASN 2012; Lopes et al. Kidney Int 2004. Approximate estimates — rates vary by CKD stage, treatment modality, and population.
Signs to watch for in childrenMga palatandaan na dapat bantayan sa mga bataMga timailhan nga bantayan sa mga bataDeng palatandaan a bantayan king deng bata
Persistent school refusal beyond what clinic appointments explain. Withdrawal from friends and activities they previously enjoyed. Regression to younger behaviors (bedwetting in a previously continent child, clinginess). Persistent irritability that is different from baseline. Sleep disturbance beyond dialysis-night disruption. Expressions of hopelessness or worthlessness. Any of these warrant a conversation with the nephrologist and a referral to a child psychologist. Patuloy na pagtanggi sa paaralan na higit pa sa ipinaliwanag ng mga appointment sa klinika. Pag-alis mula sa mga kaibigan at mga aktibidad na dating kinagugustuhan. Pag-uusad sa mas batang pag-uugali. Patuloy na paiinit na iba sa baseline. Anumang mga ito ay nangangailangan ng pag-uusap sa nephrologist at referral sa isang child psychologist. Padayon nga pagsalikway sa eskwela nga labaw pa sa ipojngklaro sa mga appointment sa klinika. Pagpahalayo gikan sa mga higala ug mga kalihokan nga kaniadto gusto nila. Pagbalik sa mas batan-on nga mga pamatasan. Padayon nga pagkairitabo nga lain sa baseline. Bisan unsang niini kinahanglan usa ka pakig-istorya sa nephrologist ug referral sa usa ka child psychologist. Patuloy a pagtanggi sa paaralan a mas malala pa kaysa ning ipinaliwanag da ring deng appointment sa klinika. Pag-alis mula king deng kaibigan at deng aktibidad a dating kinagugustuhan. Pag-uusad sa mas batang pag-uugali. Patuloy a pagkairitado a iba sa baseline. Anumang iti kailangan ning pag-uusap sa nephrologist at referral sa metung a child psychologist.
Signs to watch for in adolescentsMga palatandaan na dapat bantayan sa mga adolescentMga timailhan nga bantayan sa mga adolescentDeng palatandaan a bantayan king deng adolescent
Deliberate medication non-adherence as self-harm or expression of hopelessness. Social media comparison-driven body image crisis (steroid appearance, growth retardation, dialysis access visibility). Statements of feeling like a burden or not wanting to continue treatment. Risky behavior as a form of reclaiming control — this is clinically recognized and not just teenage defiance. All dialysis patients over 12 should have a depression screen (PHQ-A) at every annual review. Sadyang hindi pagsunod sa gamot bilang pagpapasugal sa sarili o pagpapahayag ng kawalan ng pag-asa. Krisis sa imahen ng katawan na dulot ng paghahambing sa social media. Mga pahayag ng pakiramdam na pabigat o hindi nais na ituloy ang paggamot. Lahat ng pasyenteng dialysis na higit sa 12 taon ay dapat magkaroon ng depression screen (PHQ-A) sa bawat taunang pagsusuri. Sadyang dili pagsunod sa tambal isip self-harm o pagpahayag sa kawad-on sa paglaum. Krisis sa imahen sa lawas nga dulot sa pagkumparar sa social media. Mga pahayag sa pagbati nga usa ka pabugana o dili gusto nga padayon sa pagtambal. Tanan nga pasyente sa dialysis nga labaw sa 12 ka tuig kinahanglan adunay depression screen (PHQ-A) sa matag taunang pagsusi. Sadyang hindi pagsunod sa gamut bilang self-harm o pagpapahayag ning kawalan ning pag-asa. Krisis sa imahen ning katawan a dulot ning paghahambing sa social media. Deng pahayag ning pakiramdam a pabigat o ali nais na ituloy ing paggamot. Lahat ning pasyenteng dialysis a mahigit 12 taon dapat magkaroon ning depression screen (PHQ-A) sa bawat taunang pagsusuri.
For young adults: grief is real and appropriatePara sa mga kabataang adulto: ang pagdadalamhati ay totoong naganap at naaangkopAlang sa mga batan-ong hamtong: ang pagsubo tinuod ug angayPara king deng kabatan a adulto: ing pagdadalamhati tunay at naaangkop
A twenty-five-year-old who is told they need dialysis has lost something real: the expected trajectory of their twenties, their sense of bodily autonomy, certain career and relationship possibilities. This loss deserves to be named and grieved, not bypassed with positivity. Psychological support for young adults with CKD should be normalized as part of routine nephrology care — not offered only in crisis. The nephrologist should ask at every visit: "How are you managing the impact of this on your life?" Ang isang dalawampu't limang taon gulang na sinabihan na kailangan nila ng dialysis ay nawalan ng isang tunay na bagay: ang inaasahang trajectory ng kanilang twenties, ang kanilang pakiramdam ng bodily autonomy, ilang posibilidad sa karera at relasyon. Ang pagkawalang ito ay nararapat na pangalanan at pagdalahanitan, hindi lampasan ng positibidad. Ang psychological na suporta para sa mga kabataang adulto na may CKD ay dapat na normalin bilang bahagi ng routine nephrology care. Ang usa ka bente singko anyos nga giingnan nga gikinahanglan nila ang dialysis nawad-an og usa ka tinuod nga butang: ang gipaabut nga trajectory sa ilang twenties, ang ilang pagbati sa bodily autonomy, pipila ka posibilidad sa karera ug relasyon. Ang pagkawala niini angay pangalanan ug pagsubohan, dili linapasan sa posibidad. Ang psychological nga suporta alang sa mga batan-ong hamtong nga adunay CKD kinahanglan i-normalize isip bahin sa routine nephrology care. Ing metung a dalawampu't limang taon gulang a sinabihan a kailangan nila ning dialysis nawalan ning metung a tunay a bagay: ing inaasahang trajectory ning twenties nila, ing pakiramdam nila ning bodily autonomy, ilang posibilidad sa karera at relasyon. Iting pagkawala nararapat na pangalanan at pagdalahanitan, ali lampasan ning positibidad. Ing psychological a suporta para king deng kabatan a adulto a maki CKD dapat i-normalize bilang bahagi ning routine nephrology care.
For the Parents: What Nobody Tells YouPara sa mga Magulang: Ano ang Hindi Sinasabi ng SinumanAlang sa mga Ginikanan: Unsa ang Wala Sultihi sa SinumanPara king Deng Magulang: Nano ing Ali Sinasabi ning Sinuman
A parent whose child is diagnosed with CKD does not just gain a sick child. They gain a second full-time job: a job of navigating a medical system, managing medications, monitoring vitals, tracking labs, preparing modified meals, coordinating appointments, managing school accommodations, and absorbing the psychological weight of watching their child live with a chronic illness. None of this is acknowledged in any clinical framework. It causes measurable health deterioration in parents — the same caregiver burden described in the adult caregiver guide applies here, often with greater intensity because the patient is a child.
If you are a parent of a child with CKD: your health matters. Your mental state matters. Your ability to function is directly linked to whether your child stays on treatment. You are not separate from the clinical picture. You are part of it.
Ang isang magulang na ang anak ay na-diagnose ng CKD ay hindi lamang nakakakuha ng maysakit na anak. Nagkakamit sila ng pangalawang full-time na trabaho: isang trabaho ng pag-navigate sa sistema ng pamamahala ng sakit, pamamahala ng mga gamot, pagmamasid ng mga vital, pagsubaybay ng mga lab, paghahanda ng mga binagong pagkain, pag-coordinate ng mga appointment, pamamahala ng mga akomodasyon sa paaralan, at pag-absorb ng psychological na bigat ng panonood sa kanilang anak na nabubuhay kasama ang malalang sakit. Wala sa mga ito ang kinikilala sa anumang klinikal na balangkas. Nagdudulot ito ng masusukat na pagkasira ng kalusugan sa mga magulang.
Kung ikaw ay magulang ng isang batang may CKD: ang iyong kalusugan ay mahalaga. Ang iyong mental na estado ay mahalaga.
Ang usa ka ginikanan nga ang anak na-diagnose og CKD dili lang makakuha og may sakong anak. Nagkuha sila og ikaduhang full-time nga trabaho: usa ka trabaho sa pag-navigate sa sistema sa medikal, pagdumala sa mga tambal, pagbantay sa mga vital, pagsubay sa mga lab, pagpangandam sa mga gibag-o nga pagkaon, koordinasyon sa mga appointment, pagdumala sa mga akomodasyon sa eskwela, ug pag-absorb sa psychological nga gibug-aton sa pagtan-aw sa ilang anak nga nagpuyo uban ang chronic nga sakit. Wala niini giila sa bisan unsang klinikal nga balangkas.
Kung ikaw ginikanan sa usa ka bata nga adunay CKD: ang imong kahimsog mahalaga. Ang imong mental nga kahimtang mahalaga.
Ing metung a magulang a ing anak na-diagnose ning CKD ali basta nakakakuha ning may sakit a anak. Nagkakamit ra ning pangalawang full-time a trabaho: metung a trabaho ning pag-navigate sa sistemang medikal, pamamahala ning deng gamut, pagbabantay ning deng vital, pagsubaybay ning deng lab, paghahanda ning deng binagong pagkain, koordinasyon ning deng appointment, pamamahala ning deng akomodasyon sa paaralan, at pag-absorb ning psychological a bigat ning panonood sa anak nila a nabubuhay kasama ning malalang sakit. Ala sa mga iti ang kinikilala sa anumang klinikal a balangkas.
Kung ika magulang ning metung a bata a maki CKD: ing kalusugan mu mahalaga. Ing mental a estado mu mahalaga.
The diagnosis conversation you deserveAng pag-uusap tungkol sa diagnosis na nararapat sa iyoAng pakig-istorya bahin sa diagnosis nga angay nimoIng pag-uusap tungkol king diagnosis a nararapat keka
At the time of diagnosis, parents deserve clear answers to: What caused this? Is it hereditary — do other family members need screening? Can it be cured or only managed? What is the realistic long-term trajectory? What are the first concrete steps? When is the next appointment? If you left the diagnosis consultation more confused than when you arrived, you are entitled to a follow-up conversation. Write your questions down and ask them at the next visit. Bring a second person to help remember what was said. Sa oras ng diagnosis, ang mga magulang ay nararapat na makatanggap ng malinaw na mga sagot sa: Ano ang nagdulot nito? Hereditary ba ito? Maaari ba itong mapagaling o mapamamahalaan lamang? Ano ang makatotohanang pangmatagalang trajectory? Kung umalis ka sa konsultasyon ng diagnosis na mas nalito kaysa nang dumating ka, mayroon kang karapatang magkaroon ng follow-up na pag-uusap. Isulat ang iyong mga tanong at itanong ang mga ito sa susunod na pagbisita. Sa panahon sa diagnosis, ang mga ginikanan angay makatanggap og malinaw nga mga tubag sa: Unsa ang nagdulot niini? Hereditary ba kini? Mahimo ba kining ayohon o mapamunoan lang? Unsa ang realistiko nga dugay nga trajectory? Kung migula ka sa konsultasyon sa diagnosis nga mas nalibog kaysa pag-abot nimo, adunay ka katungod sa follow-up nga pakig-istorya. Isulat ang imong mga pangutana ug pangutana ang mga ito sa sunod nga pagbisita. Sa oras ning diagnosis, deng magulang nararapat na makatanggap ning malinaw a deng sagot sa: Nano ing nagdulot nito? Hereditary ba iti? Maaari ba itong mapagaling o mapamamahalaan lamang? Nano ing makatotohanang pangmatagalang trajectory? Kung umalis ka sa konsultasyon ning diagnosis a mas nalito kaysa nung dumating ka, maki ka karapatang magkaroon ning follow-up a pag-uusap. Isulat deng tanong mu at tanungin deti sa susunod a pagbisita.
Overprotection versus enabling independenceLabis na proteksyon kumpara sa pagbibigay ng kalayaanSobra nga proteksyon batok sa paghatag og kagawasanLabis a proteksyon kumpara sa pagbibigay ning kalayaan
Parental overprotection is one of the strongest predictors of poor treatment adherence in adolescent CKD patients. Children who are never allowed to take ownership of any part of their treatment become teenagers who do not understand why they take their medications, and young adults who stop taking them. From the earliest age appropriate, children should be involved in understanding their condition, preparing their medications, and participating in clinic conversations. This is not cruel — it is the most protective thing a parent can do for a child with a chronic condition. Ang labis na proteksyon ng magulang ay isa sa pinakamalakas na predictors ng mahinang pagsunod sa paggamot sa mga pasyenteng adolescent na may CKD. Ang mga batang hindi kailanman pinahintulutang kontrolin ang anumang bahagi ng kanilang paggamot ay nagiging mga teenager na hindi nakakaunawa kung bakit sila umiinom ng gamot. Mula sa pinakamaagang angkop na edad, ang mga bata ay dapat kasama sa pag-unawa sa kanilang kondisyon, paghahanda ng kanilang mga gamot, at pakikilahok sa mga pag-uusap sa klinika. Ang sobra nga proteksyon sa ginikanan usa sa pinakamadaog nga mga predictors sa maluya nga pagsunod sa pagtambal sa mga adolescent nga pasyente sa CKD. Ang mga bata nga wala gyud gitugot sa pagpanag-iya og bisan unsang bahin sa ilang pagtambal mahimong mga teenager nga wala makasabut kung nganong nainom nila ang ilang mga tambal. Gikan sa labing sayo nga angay nga edad, ang mga bata kinahanglan maapil sa pagsabut sa ilang kondisyon, pagpangandam sa ilang mga tambal, ug pakiglambigit sa mga pakig-istorya sa klinika. Ing labis a proteksyon ning magulang metung sa pinakamalakas a predictors ning mahinang pagsunod sa paggamot king deng adolescent a pasyente a maki CKD. Deng bata a ala kailanman pinahintulutang kontrolin ing anumang bahagi ning paggamot nila nagiging deng teenager a ali nakakaunawa kung bakit ra umiinom ning gamut. Mula sa pinakamaagang angkop a edad, deng bata dapat kasama sa pag-intindi ning kondisyon nila, paghahanda ning deng gamut nila, at pakikilahok sa deng pag-uusap sa klinika.
Your own health and griefAng iyong sariling kalusugan at pagdadalamhatiAng imong kaugalingon nga kahimsog ug pagsuboIng sarili mung kalusugan at pagdadalamhati
Parents of children with CKD experience a specific form of grief that does not have a widely recognized name: mourning for the childhood their child is not having, mourning for the future they had imagined, and anticipatory grief about disease progression. This is legitimate, clinical grief, and it warrants psychological support — not because it makes you weak, but because it will affect your ability to function as a caregiver if it is not addressed. Ask your own doctor to refer you. NCMH crisis line: 1553. Tell the nephrologist at your child's next visit. It is part of the clinical picture. Ang mga magulang ng mga batang may CKD ay nakakaranas ng isang tiyak na anyo ng pagdadalamhati na walang malaganap na kinikilalang pangalan: pagdadalamhati para sa pagkabata na hindi tinatamasa ng kanilang anak, pagdadalamhati para sa kinabukasang naiisip nila, at anticipatory grief tungkol sa progresyon ng sakit. Ito ay lehitimong, klinikal na pagdadalamhati, at nangangailangan ng psychological na suporta. NCMH crisis line: 1553. Ang mga ginikanan sa mga bata nga adunay CKD nakasinati og tiyak nga porma sa pagsubo nga wala kalapad giilang ngalan: pagsubo alang sa pagkabata nga wala masinati sa ilang anak, pagsubo alang sa kaugmaon nga ilang nahunahunaan, ug anticipatory grief bahin sa progresyon sa sakit. Kini lehitimo, klinikal nga pagsubo, ug nagkinahanglan og psychological nga suporta. NCMH crisis line: 1553. Deng magulang da ring bata a maki CKD nakakaramdam ning tiyak a anyo ning pagdadalamhati a ala malaganap a kinikilalang pangalan: pagdadalamhati para king pagkabata a ali tinatamasa ning anak nila, pagdadalamhati para king kinabukasan a naiisip nila, at anticipatory grief tungkol king progresyon ning sakit. Iti lehitimo, klinikal a pagdadalamhati, at kailangan ning psychological a suporta. NCMH crisis line: 1553.
Questions for your child's nephrologist — bring this listMga tanong para sa nephrologist ng iyong anak — dalhin ang listahang itoMga pangutana alang sa nephrologist sa imong anak — dad-a kining listaDeng tanong para king nephrologist ning anak mu — dalaun iting listahan
- What is the specific diagnosis? What caused it?Ano ang tiyak na diagnosis? Ano ang nagdulot nito?Unsa ang tiyak nga diagnosis? Unsa ang nagdulot niini?Nano ing tiyak a diagnosis? Nano ing nagdulot nito?
- Should siblings or other family members be screened?Dapat bang i-screen ang mga kapatid o iba pang miyembro ng pamilya?Kinahanglan ba nga i-screen ang mga igsoon o ubang miyembro sa pamilya?Dapat bang i-screen deng mga kapatad o ibang miyembro ning pamilya?
- Is my child's growth on track? Do they need growth hormone?Naaangkop ba ang paglago ng aking anak? Kailangan ba nila ng growth hormone?Naa sa tamang dalan ba ang pagtubo sa akong anak? Gikinahanglan ba nila ang growth hormone?Naaangkop ba ing paglaki ning anak ku? Kailangan ba nila ning growth hormone?
- Are any of the current medications affecting development, mood, or appearance?Mayroon bang kasalukuyang mga gamot na nakaaapekto sa pag-unlad, mood, o hitsura?Adunay ba sa kasamtangang mga tambal nga nakaapekto sa pag-uswag, mood, o hitsura?Maki ba sa kasalukuyang deng gamut a nakakaapekto sa pag-unlad, mood, o hitsura?
- What school accommodations should I request in writing from the school?Anong mga akomodasyon sa paaralan ang dapat kong hilingin sa paaralan sa pamamagitan ng sulat?Unsa nga mga akomodasyon sa eskwela ang kinahanglan nako nga pangayoon sa eskwela sa pamamagitan sa sulat?Nano deng akomodasyon sa paaralan a dapat ku hingin sa paaralan sa pamamagitan ning sulat?
- At what age should we start planning the transition to adult nephrology care?Sa anong edad dapat naming simulan ang pagpaplano ng paglipat sa adult nephrology care?Sa unsang edad kinahanglan naming sugdan ang pagplano sa pagbalhin sa adult nephrology care?Sa ano a edad dapat na naming simulan ing pagpaplano ning paglipat sa adult nephrology care?
- Is there a mental health professional or child psychologist connected to this clinic?May mental health professional o child psychologist ba na konektado sa klinikang ito?Adunay ba mental health professional o child psychologist nga konektado sa klinika?Maki ba mental health professional o child psychologist a konektado sa klinikang iti?
Resources for Children, Young Adults, and Their FamiliesMga Mapagkukunan para sa mga Bata, Kabataang Adulto, at Pamilya NilaMga Kahinguhaan alang sa mga Bata, Batan-ong Hamtong, ug Ilang mga PamilyaDeng Mapagkukunan para king Deng Bata, Kabatan a Adulto, at Pamilya Nila
NKTI Pediatric Nephrology Section
The National Kidney and Transplant Institute has a dedicated pediatric nephrology service. For children with complex or rare kidney disease, a referral to NKTI's pediatric team provides access to the most experienced pediatric nephrologists in the Philippines. Ask your local nephrologist for a referral. Social work services at NKTI can also assist with PhilHealth, PCSO, and financial assistance applications specific to pediatric patients. Ang NKTI ay may nakatuong serbisyo ng pediatric nephrology. Para sa mga batang may kumplikado o bihirang sakit sa bato, ang referral sa koponan ng pediatric ng NKTI ay nagbibigay ng access sa pinaka-may karanasang mga pediatric nephrologist sa Pilipinas. Hilingin sa iyong lokal na nephrologist ang isang referral. Ang NKTI adunay nakahulag nga serbisyo sa pediatric nephrology. Alang sa mga bata nga adunay komplikado o bihirang sakit sa kidney, ang referral sa koponan sa pediatric sa NKTI naghatag og access sa labing may kasinatian nga mga pediatric nephrologist sa Pilipinas. Pangayo sa imong lokal nga nephrologist og referral. Ing NKTI maki nakatuong serbisyo ning pediatric nephrology. Para king deng bata a maki kumplikado o bihirang sakit ning batu, ing referral sa koponan ning pediatric ning NKTI nagbibigay ning access sa pinaka-may karanasang deng pediatric nephrologist king Pilipinas. Hingin sa lokal a nephrologist mu ing metung a referral.
PhilHealth & financial support for childrenPhilHealth at tulong pinansyal para sa mga bataPhilHealth ug pinansiyal nga tabang alang sa mga bataPhilHealth at tulong pinansyal para king deng bata
Children with CKD may qualify for PhilHealth Z-benefit packages for specific diagnoses. PCSO accepts applications for pediatric patients under the Medical Assistance Program — applications must be filed by a parent or guardian. DSWD can provide indigency certification and supplemental support. For children who require dialysis, NKTI and some government hospitals offer subsidised or free dialysis for indigent pediatric patients — ask the dialysis center's social worker about eligibility specifically for children. Ang mga batang may CKD ay maaaring maging kwalipikado para sa PhilHealth Z-benefit packages para sa mga tiyak na diagnosis. Ang PCSO ay tumatanggap ng mga aplikasyon para sa mga pediatric na pasyente sa ilalim ng Medical Assistance Program — ang mga aplikasyon ay dapat isumite ng isang magulang o guardian. Para sa mga batang nangangailangan ng dialysis, ang NKTI at ilang mga pampublikong ospital ay nag-aalok ng subsidised o libreng dialysis para sa mga indigent na pediatric na pasyente. Ang mga bata nga adunay CKD mahimong kwalipikado alang sa PhilHealth Z-benefit packages alang sa mga tiyak nga diagnosis. Ang PCSO nagdawat sa mga aplikasyon alang sa mga pediatric nga pasyente sa ilalim sa Medical Assistance Program — ang mga aplikasyon kinahanglan isumite sa usa ka ginikanan o guardian. Alang sa mga bata nga nagkinahanglan og dialysis, ang NKTI ug pipila ka mga pampublikong ospital nagtanyag og subsidised o libre nga dialysis alang sa mga indigent nga pediatric nga pasyente. Deng bata a maki CKD maaaring maging kwalipikado para king PhilHealth Z-benefit packages para king deng tiyak a diagnosis. Ing PCSO tumatanggap ning deng aplikasyon para king deng pediatric a pasyente sa ilalim ning Medical Assistance Program — deng aplikasyon kailangan isumite ning metung a magulang o guardian. Para king deng bata a kailangan ning dialysis, ing NKTI at ilang deng pampublikong ospital nag-aalok ning subsidised o libreng dialysis para king deng indigent a pediatric a pasyente.
Mental health supportSuporta sa kalusugan ng isipSuporta sa kahimsog sa hunahunaSuporta sa kalusugan ning isip
NCMH crisis hotline: 1553 (free, 24 hours). Government hospitals with child psychiatry or child psychology services are required to provide services at minimal cost to PhilHealth members. Ask the pediatric nephrologist for a referral to a child psychologist at the first sign of mood disturbance, school refusal, or treatment non-adherence. For parents: Philippine Alliance of Patient Organizations (PAPO) connects families of children with chronic illness. Online: CKD Philippines Support Group on Facebook has an active parent network. NCMH crisis hotline: 1553 (libre, 24 oras). Ang mga pampublikong ospital na may child psychiatry o child psychology services ay kinakailangang magbigay ng mga serbisyo sa minimal na halaga sa mga miyembro ng PhilHealth. Hilingin ang referral sa isang child psychologist sa unang palatandaan ng pagbabago ng mood, pagtanggi sa paaralan, o hindi pagsunod sa paggamot. Para sa mga magulang: PAPO ay nagkokonekta sa mga pamilya ng mga batang may malalang sakit. NCMH crisis hotline: 1553 (libre, 24 oras). Ang mga pampublikong ospital nga adunay child psychiatry o child psychology services gikinahanglan maghatag og mga serbisyo sa minimal nga bayad sa mga miyembro sa PhilHealth. Pangayo og referral sa usa ka child psychologist sa unang timailhan sa pagbag-o sa mood, pagsalikway sa eskwela, o dili pagsunod sa pagtambal. Alang sa mga ginikanan: PAPO nagkonektar sa mga pamilya sa mga bata nga adunay chronic nga sakit. NCMH crisis hotline: 1553 (libre, 24 oras). Deng pampublikong ospital a maki child psychiatry o child psychology services kailangan magbigay ning deng serbisyo sa minimal a halaga king deng miyembro ning PhilHealth. Hingin ing referral sa metung a child psychologist sa unang palatandaan ning pagbabago ning mood, pagtanggi sa paaralan, o hindi pagsunod sa paggamot. Para king deng magulang: PAPO nagkokonekta sa deng pamilya da ring bata a maki malalang sakit.
A note on employment and insurance discrimination for young adultsIsang tala sa diskriminasyon sa trabaho at insurance para sa mga kabataang adultoUsa ka tala sa diskriminasyon sa trabaho ug insurance alang sa mga batan-ong hamtongMetung a tala sa diskriminasyon sa trabaho at insurance para king deng kabatan a adulto
Under R.A. 9442 (Magna Carta for Persons with Disability), Filipinos with CKD that significantly impairs daily function may be entitled to PWD registration and the associated employment protections and benefits. Young adults who face difficulty obtaining or retaining employment due to their CKD condition should consult the NCDA (National Council on Disability Affairs) or PDAO (Persons with Disability Affairs Office) in their city or municipality. Regarding insurance: PhilHealth remains the primary protection. Young adults transitioning off a parent's coverage or starting employment should ensure uninterrupted PhilHealth enrollment and consider DOH-accredited HMO products that cannot legally exclude pre-existing conditions after a waiting period. Sa ilalim ng R.A. 9442 (Magna Carta para sa Mga Taong may Kapansanan), ang mga Pilipinong may CKD na malaki ang epekto sa pang-araw-araw na gawain ay maaaring may karapatang magparehistro ng PWD at ang kaugnay na proteksyon at benepisyo sa trabaho. Ang mga kabataang adulto na nahaharap sa kahirapan sa pagkuha o pagpapanatili ng trabaho dahil sa kanilang kondisyon ng CKD ay dapat kumonsulta sa NCDA o PDAO sa kanilang lungsod o munisipyo. Sa ilalim sa R.A. 9442 (Magna Carta alang sa Mga Tawo nga adunay Kapansanan), ang mga Pilipino nga adunay CKD nga dako ang epekto sa adlaw-adlaw nga kalihokan mahimong adunay katungod sa PWD nga pagparehistro ug ang mga kaugnay nga proteksyon ug benepisyo sa trabaho. Ang mga batan-ong hamtong nga nag-atubang sa kalisud sa pagkuha o pagpatabi sa trabaho tungod sa ilang kondisyon sa CKD kinahanglan kumonsulta sa NCDA o PDAO sa ilang lungsod o munisipyo. Sa ilalim ning R.A. 9442 (Magna Carta para king Deng Taung maki Kapansanan), deng Pilipinong maki CKD a malaki ing epekto sa pang-araw-araw a gawain maaaring maki karapatang magparehistro ning PWD at deng kaugnay a proteksyon at benepisyo sa trabaho. Deng kabatan a adulto a nahaharap sa kahirapan sa pagkuha o pagpapanatili ning trabaho dahil sa kondisyon nila ning CKD dapat kumonsulta sa NCDA o PDAO king lungsod o munisipyo nila.

W. G. M. Rivero, MD, FPCP, DPSN
Specialist in Internal Medicine, Nephrology, and Clinical Nutrition. The 2024 surge in pediatric CKD in the Philippines is not a surprise to any practising nephrologist. What is a surprise — and should not be — is how completely unprepared our patient education infrastructure is for it. We write for the 65-year-old on dialysis. We do not write for the nine-year-old who starts dialysis at the same center, sitting in the same waiting room, watching the same educational posters that describe a disease he does not recognize as his own. The families of young patients deserve the same quality of information, translated into their own developmental context. That is what this guide attempts to provide. It is a starting point, not a complete resource — I would encourage parents and young patients to build an ongoing dialogue with their nephrologist that goes beyond what any guide can cover. Espesyalista sa Panloob na Medisina, Nefrolohiya, at Klinikal na Nutrisyon. Ang pagtaas ng pediatric CKD noong 2024 sa Pilipinas ay hindi sorpresa sa anumang nagsasanay na nephrologist. Ang sorpresa — at hindi dapat maging — ay kung gaano kita-kitang hindi handa ang ating imprastraktura ng edukasyon ng pasyente para dito. Nagre-record kami para sa 65-taong gulang na nasa dialysis. Hindi kami nagsusulat para sa 9-taong gulang na nagsisimula ng dialysis sa parehong center, nakaupo sa parehong waiting room, nanonood ng parehong mga educational poster na naglalarawan ng isang sakit na hindi niya kinilala bilang kanya. Ang mga pamilya ng mga batang pasyente ay nararapat sa parehong kalidad ng impormasyon, isinalin sa kanilang sariling developmental na konteksto. Espesyalista sa Internal nga Medisina, Nefrolohiya, ug Klinikal nga Nutrisyon. Ang pagtaas sa pediatric CKD niadtong 2024 sa Pilipinas dili sorpresa sa bisan unsang nagpraktis nga nephrologist. Ang sorpresa — ug dili kinahanglan nga — mao kung unsa kita-kitang wala andam ang atong imprastraktura sa edukasyon sa pasyente alang niini. Nagsulat kita alang sa 65 anyos nga naa sa dialysis. Wala kita nagsulat alang sa 9 anyos nga nagsugod sa dialysis sa pareho nga center, naglingkod sa pareho nga waiting room, nagtan-aw sa pareho nga mga educational poster nga naghulagway sa usa ka sakit nga dili niya giila isip iya. Ang mga pamilya sa mga batan-ong pasyente angay sa pareho nga kalidad sa impormasyon, gihubad sa ilang kaugalingon nga developmental nga konteksto. Espesyalista king Panloob a Medisina, Nefrolohiya, at Klinikal a Nutrisyon. Ing pagtaas ning pediatric CKD noong 2024 king Pilipinas ali sorpresa king anumang nagsasanay a nephrologist. Ing sorpresa — at ali dapat maging — ing kung gaanong kita-kitang ali handa ing imprastraktura ta ning edukasyon ning pasyente para keto. Nagsusulat tamu para king 65-taong gulang a nasa dialysis. Ali tamu nagsusulat para king 9-taong gulang a nagsisimula ning dialysis sa parehung center, nakaupo sa parehung waiting room, nanonood ning parehung deng educational poster a naglalarawan ning metung a sakit a ali niya kinilala bilang sarili niya. Deng pamilya da ring batang pasyente nararapat sa parehung kalidad ning impormasyon, isinalin sa sariling developmental a konteksto nila.
PRC 0105184 · seriousmd.com/doc/williamrivero ·
Epidemiology of Pediatric CKD — Philippine & Global Data
Pediatric CKD incidence in the Philippines doubled between 2023 and 2024 per the NKTI Annual Report 2024, constituting the sharpest single-year rise in the registry's history. More than 57% of all Filipino CKD patients are aged 20–59 — disproportionately young compared to high-income country registries (US USRDS: median ESKD age 64). The ESPN/ERA-EDTA registry (2000–2019, n=18,286 pediatric patients in 38 countries) reports CKD prevalence of 59–74 per million age-related population (pmarp) in Europe. Philippine pediatric prevalence is not systematically tracked, but NKTI Pediatric Nephrology Section data and registry estimates suggest significant underdiagnosis, analogous to the pattern seen in adult IgAN. The 2023 PNSP (Philippine Normal Society of Pediatrics) Renal Census identified CAKUT as the leading pediatric diagnosis (∼41% of cases), followed by primary GN (∼29%) and hereditary nephropathies (∼12%).
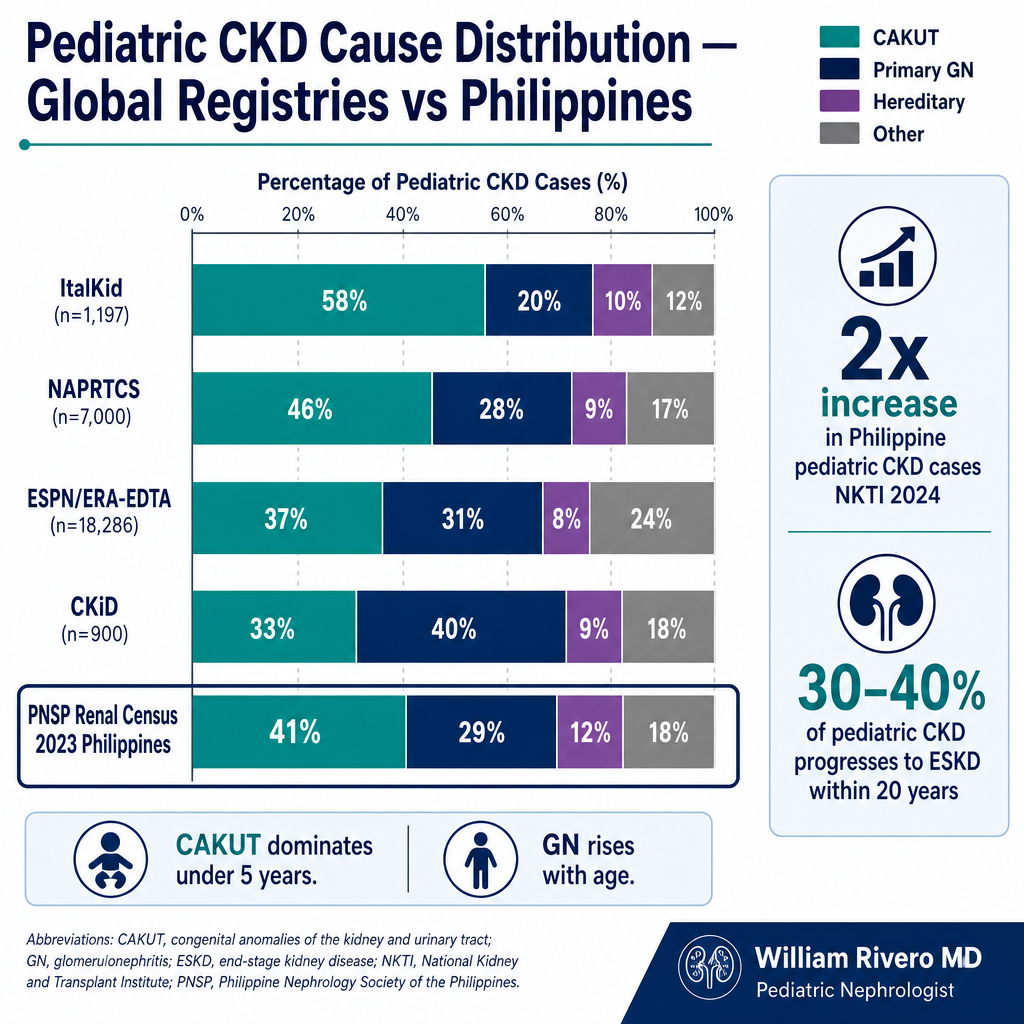
| Registry / Study | n | Top Causes | ESKD Progression | Key Finding |
|---|---|---|---|---|
| ItalKid (Italy 1998–2007) | 1,197 | CAKUT 57.4%, GN 17.8%, hereditary 7.4% | ~10% reached ESKD by 20 yrs | CAKUT dominant in <5 years; GN rises with age |
| NAPRTCS (North America) | ~7,000 | CAKUT 48%, GN 14%, cystic 13% | 26% ESKD by 10 yrs from enrolment | GFR at entry strongest predictor |
| ESPN/ERA-EDTA Registry | 18,286 | CAKUT 42%, GN 14%, hereditary 19% | Median time to ESKD: 9.6 yrs in high-risk groups | Growth retardation present in 48% at ESKD |
| CKiD Study (USA, ongoing) | ~900 | CAKUT 45%, GN 19% | Median eGFR decline 4.3 mL/min/1.73m²/yr | Proteinuria and low eGFR at entry predict faster decline |
| PNSP Renal Census 2023 (PH) | NR | CAKUT 41%, GN 29%, hereditary 12% | Not reported | Only nationwide Philippine pediatric nephrology data available |
Etiology — Diagnostic Framework by Age Group
Pediatric CKD etiology differs fundamentally from adult CKD by age stratum. The predominance of structural, hereditary, and immune-mediated disease — rather than metabolic — has direct implications for workup, genetic counselling, treatment, and the structure of transitional care.

| Age Stratum | Primary Diagnoses | Key Investigations | Clinical Notes |
|---|---|---|---|
| Infants / toddlers (<5 yrs) | CAKUT (renal agenesis, dysplasia, UPJ/UVJ obstruction, PUV), ARPKD, ADPKD (rare early), Bartter syndrome | Antenatal USS, MCUG, DMSA scan, genetic panel (PKD1/2, PKHD1), electrolytes, renin-aldosterone | Antenatal hydronephrosis: postnatal MCUG mandatory if bilateral / grade III+. Growth failure and electrolyte imbalance dominate early morbidity. PUV: azotaemia severity at presentation predicts long-term outcome. |
| School-age (5–12 yrs) | Nephrotic syndrome (MCD, FSGS), IgA nephropathy, lupus nephritis class III/IV, HUS (Stx-HUS, aHUS), CAKUT with progressive decline | Urine protein:creatinine, C3/C4, ANA, anti-dsDNA, ANCA, complement genetics (aHUS panel), kidney biopsy per KDIGO | MCD: 80–90% steroid-responsive; FSGS: steroid-resistant more common. Steroid-resistant NS: biopsy mandatory. aHUS: eculizumab (anti-C5) approved — requires complement genetic panel. Lupus nephritis: mandatory ANA/anti-dsDNA in young females before biopsy. |
| Adolescents (13–18 yrs) | Lupus nephritis (peak incidence female 15–25 yrs), IgA nephropathy, Alport syndrome (X-linked COL4A5; AR COL4A3/4), FSGS, early-onset T2DM nephropathy in obese teens, ADPKD | Genetic testing for Alport (COL4A3/4/5 NGS panel), audiogram, ophthalmology review; lupus serology, kidney biopsy with EM for Alport | Alport syndrome: electron microscopy shows GBM thinning/lamellation. X-linked Alport in males progresses to ESKD by mean age 25 without treatment. ACEi/ARB delays ESKD in Alport (Gross et al., JASN 2012). Female carriers of X-linked Alport progress less predictably — regular monitoring required. |
| Young adults (19–35 yrs) | IgA nephropathy (most common primary GN in Asia in this age group), lupus nephritis, FSGS, ADPKD (symptomatic onset), ANCA vasculitis, early diabetic / hypertensive nephropathy | Per KDIGO 2024/2025 adult CKD protocols; Gd-IgA1 measurement (research), ANCA serology, renal USS + GFR estimation | ADPKD (PKD1 mutation): mean ESKD age 54; PKD2: mean 74. Mayo Imaging Classification (class 1C–1E) predicts rapid progression — tolvaptan indicated (TEMPO 3:4 trial). Young adults with T2DM: SGLT2i first-line renoprotection alongside RAS blockade. |
Hereditary nephropathies: clinical genetics protocol
When hereditary nephropathy is suspected (Alport syndrome, ADPKD, hereditary FSGS [NPHS1/2/TRPC6], Fabry disease [GLA], HNF1β-associated), genetic panel testing via NGS is recommended before biopsy where available. First-degree relatives require targeted testing: Alport syndrome carrier females have 12% lifetime ESKD risk (Jais et al., JASN 2003). Genetic diagnosis changes management: Alport patients are candidates for ACEi early and emerging therapies (sparsentan). ADPKD: tolvaptan is approved for high-risk patients ≥18y (TEMPO 3:4, REPRISE trials). Genetic counselling for reproductive implications (PKD1/2 autosomal dominant inheritance; CAKUT — variable penetrance).
CKD Staging, GFR Estimation, and Growth in Children
GFR Estimation in Children
Adult CKD-EPI and MDRD equations are invalid in children. Pediatric GFR must be estimated using height-based formulae. The revised Schwartz equation (CKiD cohort, 2009) is the current standard:
Bedside Schwartz (revised 2009): eGFR = 0.413 × height (cm) / serum creatinine (mg/dL)
For CKD stages 2–5 or monitoring over time, the CKiD U25 equation (Schwartz et al., CJASN 2021) — incorporating cystatin C — provides superior precision. Cystatin C is recommended when creatinine-based eGFR is confounded by low muscle mass (growth failure, malnutrition, limb amputation).

Pediatric eGFR Calculator
Revised Bedside Schwartz (Schwartz et al., JASN 2009) for ages 1–17. CKiD U25 creatinine equation (Pierce et al., Kidney Int 2021) extends estimation through age 25 and is preferred for serial monitoring in CKD G2–G5. Adult CKD-EPI 2021 is invalid below age 18.
CKD Staging in Children — KDIGO 2024
KDIGO 2024 applies the same G1–G5 eGFR staging to children as adults, with one critical pediatric modification: a GFR <60 mL/min/1.73m² in children under 2 years may be physiologically normal (renal maturation continues until ~2 years). In children under 2, GFR must be interpreted against age-adjusted normative values.
Growth Management
| Parameter | Target / Threshold | Intervention | Evidence |
|---|---|---|---|
| Height velocity | <−2 SDS height-for-age or decline crossing centile | Optimize nutrition, correct acidosis and anemia first; then recombinant human growth hormone (rhGH) if eGFR <75 mL/min/1.73m² | KDIGO 2024 ✓; Haffner et al. NEJM 2000 (rhGH significantly improved height SDS in CKD children, RCT n=145) |
| Metabolic acidosis | Bicarbonate <22 mEq/L | Sodium bicarbonate supplementation to maintain HCO₃ ≥22 mEq/L — corrects growth impairment, preserves residual GFR | KDIGO 2024 Grade 1B; Mahajan et al. JASN 2010 |
| Nutritional support | DRI for chronological age for energy; protein 100–140% of RDA for height-age in CKD G1–3; protein restriction only in G4–5 non-dialysis with nephrologist dietitian guidance | Nasogastric or gastrostomy tube feeding if oral intake <80% EER | KDIGO 2024; Rees et al. Pediatr Nephrol 2011 |
| Anemia | Hb 10–12 g/dL (pediatric target differs from adults) | Optimize iron first (IV iron if ferritin <100 or TSAT <20%); ESA (darbepoetin alfa or rHuEPO) if Hb <10 g/dL after iron optimisation | KDIGO 2012 (pediatric chapter); TREAT-equivalent not available for children |
| CKD-MBD | PTH: 2–9× upper limit of normal for CKD G5; phosphorus in age-adjusted normal range; 25-OH-D ≥20 ng/mL | Phosphate binders (calcium-based preferred in children due to lower cardiovascular calcification risk at young age); active vitamin D (calcitriol or alfacalcidol) per PTH | KDIGO 2017 CKD-MBD; Kidney Disease Improving Global Outcomes |
Transitional Nephrology — Evidence, Protocols, and Philippine Application
⚡ Why transition is a patient safety issue, not just an administrative one
The 12–24 months following transfer from pediatric to adult nephrology is the highest-risk period in the entire CKD trajectory. International registry data consistently document:
• 2–3× higher acute rejection rate in kidney transplant recipients in the first year post-transfer (Watson et al., Pediatrics 2011; Bell et al., Am J Transplant 2015)
• 43% of adolescent transplant patients experienced ≥1 rejection episode within 12 months of transition in the ANZDATA pediatric cohort (Prestidge et al., 2012)
• Hazard ratio for graft loss 1.68 (95% CI 1.22–2.31) in the year of transfer vs 1 year before, across 44,893 pediatric-to-adult transfer patients (UNOS/OPTN registry, 2015)
• Structured transition programs reduce post-transfer hospitalisation rates by 30–50% (Annunziato et al., Pediatr Transplant 2012; Chaturvedi et al., Am J Transplant 2019)

Epidemiology of Transition Failure
The mechanisms driving post-transition deterioration are well characterized (Watson 2010; Vanhoof et al. 2021; Ferris et al. 2015):
System-level failures
Abrupt transfer without structured handover. Absence of joint clinics or overlap period. Transfer summary absent or inadequate — adult nephrologist inheriting a patient without biopsy results, immunosuppression history, or cumulative drug exposure. Loss of social work and psychology support at transfer. Insurance / PhilHealth coverage gaps at transition in the Philippines.
Patient-level failures
Adolescent patients unable to name their diagnosis, medications, or doses. Medication non-adherence rates peak at age 15–19 (Rapoff 1999; Weng et al. CJASN 2018). Post-transfer loss to follow-up rates of 10–28% within 6 months (Bell et al. 2015). Deliberate non-adherence as expression of autonomy. Unrecognized depression (PHQ-A positive in 30–40% of adolescent CKD patients — Lopes et al. Kidney Int 2004).
Evidence-Based Transition Frameworks
| Framework / Tool | Validated In | Key Components | Philippine Applicability |
|---|---|---|---|
| Got Transition (Six Core Elements, USA — HRSA/NICHQ) | General pediatric chronic disease; adapted for CKD/transplant | Transition policy, tracking, readiness assessment, planning, transfer, integration. Incorporates TRAQ questionnaire. | Freely available. Adaptable to NKTI / PGH outpatient setting. No cost. Recommended as starting framework. |
| Ready Steady Go (Nagra et al., Great Ormond Street Hospital 2015) | Pediatric renal transplant (Arch Dis Child 2015;100:1154–61); validated across multiple UK pediatric specialties | Age-based staged program starting age 11. Domains: understanding condition, medications, clinic navigation, lifestyle, adult care. Traffic light readiness scoring. | Adaptable. English-language. Template letters available free at NHSE. Recommended for NKTI and PGH pediatric nephrology. |
| TRAQ (Transition Readiness Assessment Questionnaire) | Adolescents with chronic illness (Wood et al., Pediatrics 2014); CKD-specific adaptation in development | 29 items across 5 domains: medication management, appointment keeping, tracking health, talking with providers, managing daily activities. Score 1–5 per item. | Available in English. No Philippine validation but language-adapted use reasonable. Score <3.0 on medication management domain = high-risk patient requiring intensified support. |
| STARx (Self-Management and Transition to Adulthood with Rx) | Pediatric transplant recipients (Zelikovsky et al., Pediatr Transplant 2018) | 18 items; covers medication knowledge, adherence, health communication. Correlates with tacrolimus level variability (proxy for non-adherence). | English. Validated in transplant population specifically — preferred tool for post-transplant adolescents at NKTI. |
Recommended Transition Protocol — Philippine Adaptation
Age 12–14: Begin self-management education
At every clinic visit from age 12: address part of the consultation directly to the patient, not exclusively the parent. Begin teaching: diagnosis name, CKD stage, reason for each medication, what eGFR means. Administer baseline TRAQ or STARx to establish readiness trajectory. Document in transition folder. Rationale: Watson (2011) showed earlier independence training correlates directly with post-transfer adherence.
Age 14–16: Formal transition planning + adult nephrologist identification
Initiate formal transition planning minimum 2 years before transfer. Identify receiving adult nephrologist. In the Philippine context where adult nephrology lists are oversubscribed, early referral for a named adult nephrologist is essential — do not defer to the year of transfer. Begin preparing the transition summary document. Repeat TRAQ annually — score trajectory predicts post-transfer outcomes (Ferris et al. 2015). Involve social worker: arrange continuity of PhilHealth Z-benefit coverage, PCSO application if applicable, and transport planning for the new adult center.
Age 16–18: Competency verification + joint clinic
By age 16, patient should independently state: (a) diagnosis by name, (b) all medications, generic name, dose, and timing, (c) current eGFR and CKD stage, (d) their clinic appointment schedule, (e) what to do in a symptom emergency. Arrange ≥1 joint visit with both pediatric and adult nephrologist present — evidence from Prestidge (2012) shows joint clinic reduces post-transfer rejection risk. For transplant recipients: obtain TRAQ score ≥3.5/5 before transfer is recommended (Chaturvedi 2019).
Transfer: Transition document + 6-month safety net
The transition summary must include: (1) complete diagnosis history with biopsy dates and Oxford MEST-C or equivalent scores, (2) full immunosuppression history including cumulative cyclophosphamide dose, prior steroid courses, MMF exposure, (3) transplant records if applicable (donor type, HLA matching, rejection episodes, DSA status), (4) growth charts, (5) vaccination records — especially live vaccines prior to immunosuppression, (6) psychosocial summary including depression screening results and adherence history, (7) current TRAQ/STARx score. Arrange first adult nephrology appointment within 4 weeks of transfer. Maintain pediatric team availability as safety net for 6 months post-transfer.
Philippine-specific transition gaps — as of 2024
There is currently no formal national transition protocol for pediatric CKD in the Philippines. The NKTI Pediatric Nephrology Section does not operate a dedicated transition clinic as of the 2024 NKTI Annual Report. Transfer typically occurs abruptly at age 18 without a structured handover, joint clinic, or transition readiness assessment. The Philippine Society of Nephrology (PSN) and PNSP have not yet jointly published a transition guideline. Nephrologists practising in the Philippines are encouraged to adopt the Got Transition or Ready Steady Go framework for individual practice and to advocate for a formal NKTI transition clinic program. The ERA-EDTA European Best Practice Guideline on Transition (van Stralen et al., Nephrol Dial Transplant 2016;31:1415–27) provides the most complete existing clinical standard and is directly applicable.
Adherence in Adolescents — Pharmacological and Behavioral Strategies
Motivational Interviewing
MITI-coded MI interventions improve immunosuppressant adherence in adolescent transplant recipients (Dew et al. Transplantation 2009). Brief MI by nephrologist or clinic nurse at each visit is more effective than parental pressure in this age group. Training materials available via the Motivational Interviewing Network of Trainers (MINT).
Regimen simplification
Once-daily tacrolimus (Advagraf) demonstrates equivalent trough levels with superior adherence vs twice-daily in adolescent transplant recipients (Ettenger et al. Am J Transplant 2016). Where formulary allows, simplify to once-daily dosing. Pill-box use, alarm-based reminders, and medication apps (e.g., RxMindMe, Mango Health) improve adherence in adolescents (Miloh et al. Pediatr Transplant 2009).
Tacrolimus variability as proxy
Intra-patient variability in tacrolimus trough levels (coefficient of variation >30%) is the strongest measurable proxy for non-adherence and independently predicts graft loss (Borra et al. Transplantation 2010; Shemesh et al. Am J Transplant 2017). Monitor CV monthly in adolescent transplant recipients. An acute rise in CV post-transfer warrants urgent adherence review, not empirical dose increase.
Age-Specific CKD Management — KDIGO 2024 Framework

Blood Pressure Targets — Pediatric
KDIGO 2024 CKD guideline recommends: in children with proteinuric CKD (UPCR >0.2 g/g), target BP <50th percentile for age, sex, and height. In non-proteinuric CKD, target <90th percentile. ACE inhibitors and ARBs are first-line antihypertensives in children with proteinuric CKD — data from the ESCAPE trial (Wühl et al. NEJM 2009, n=385 children) showed ramipril at blood-pressure-independent doses reduced GFR decline and proteinuria vs fixed conventional blood pressure target, HR 0.65 (95% CI 0.44–0.94) for ESKD. Combination ACEi + ARB is not recommended in children (increased adverse events, ONTARGET-pediatric parallel).
| Domain | Pediatric Target / Protocol | Evidence / Guideline |
|---|---|---|
| BP — proteinuric CKD | <50th percentile (age/sex/height-adjusted) | KDIGO 2024; ESCAPE trial (Wühl et al. NEJM 2009) |
| BP — non-proteinuric CKD | <90th percentile | KDIGO 2024 |
| RAS blockade (proteinuria) | ACEi or ARB at maximum tolerated dose; UPCR target <0.2 g/g if achievable | ESCAPE trial; KDIGO 2024 Grade 1B |
| Dietary sodium | <2 g/day (pediatric); restrict per age-appropriate norms | KDIGO 2024 |
| Physical activity | Age-appropriate exercise encouraged; no restriction unless uncontrolled HTN, severe anemia, or active PD catheter site infection | KDIGO 2024; Heiwe & Jacobson Cochrane 2014 |
| Vaccination | All inactivated vaccines (hepatitis B, influenza, pneumococcal, meningococcal, HPV) per EPI schedule. Live vaccines (MMR, varicella) before immunosuppression initiation if possible; contraindicated after | KDIGO 2024; PNSP Immunisation Schedule |
| Peritoneal dialysis for school-age | Automated PD (APD) overnight preferred modality for school-age children — preserves daytime functioning and near-full school attendance vs HD | KDIGO 2012; ESPN/ERA-EDTA quality of life data |
| Pre-emptive transplant | eGFR 15–20 mL/min/1.73m² — list for transplant; pre-emptive (without dialysis) associated with superior graft survival vs post-dialysis transplant in children (NAPRTCS; ANZDATA) | McDonald & Craig Am J Transplant 2002; KDIGO 2024 |
Dialysis Modality Choice in Children
Automated peritoneal dialysis (APD/CCPD) is the preferred initial modality for school-age children in most pediatric nephrology centers globally (ESPN/ERA-EDTA: 60% of pediatric dialysis in Europe is PD). In the Philippines, HD predominates due to infrastructure constraints and PD supply costs, but this represents a modality mismatch for the pediatric population. Advocacy for PD-first policies in children should be a priority for pediatric nephrologists. Residual kidney function is better preserved on PD, growth outcomes are superior, and the quality-of-life impact of 15 hours/week of HD is eliminated. The pediatric dialysis center at NKTI and SLMC-QC have APD programs — refer accordingly.
Pharmacotherapy in Pediatric CKD — Dosing, Evidence, and Safety
Immunosuppression Protocols
| Indication | Agent / Protocol | Pediatric Dosing | Evidence / Safety Notes |
|---|---|---|---|
| First-episode nephrotic syndrome (MCD) | Prednisone | 2 mg/kg/day (max 60 mg) × 4 weeks, then 1.5 mg/kg alternate days × 4 weeks, taper | KDIGO 2012; 80–90% remission rate. Monitor BP, growth, glucose, bone density with prolonged use. |
| Steroid-resistant nephrotic syndrome | Calcineurin inhibitor (tacrolimus preferred over cyclosporin in children — less gingival hyperplasia, less hirsutism) ± MMF | Tacrolimus: 0.1 mg/kg/day in 2 divided doses, trough 5–10 ng/mL; MMF: 1,200 mg/m²/day | KDIGO 2012; Tarshish et al. Pediatr Nephrol 1996. CNI nephrotoxicity risk: limit use to 2–3 years; reassess with repeat biopsy. |
| Frequently relapsing / steroid-dependent NS | Rituximab (anti-CD20) | 375 mg/m² IV × 1–4 doses (weight >15 kg) | Kamei et al. Pediatr Nephrol 2011 (n=12, all sustained remission); multicenter Japan data; KDIGO 2021 NS guideline recommends rituximab for steroid-dependent NS in children (Grade 2A). Monitor CD19 B-cell count. |
| Lupus nephritis class III/IV | Mycophenolate mofetil + low-dose prednisone (induction); maintain MMF or AZA long-term | MMF: 1,200 mg/m²/day divided BID. Cyclophosphamide (EURO-LUPUS protocol) alternative in crescentic disease. | KDIGO 2021 Lupus Nephritis Guideline. Avoid MMF in pregnancy — teratogenic. Adolescent females: contraception counselling mandatory. Hydroxychloroquine: add to all lupus nephritis (anti-proteinuric, reduces flares; safe in pediatric use). |
| IgA nephropathy in children | RAS blockade first (ACEi or ARB); targeted-release budesonide (Tarpeyo/Nefecon) if UPCR >0.5 g/g after optimized RAS blockade; SGLT2i off-label in adolescents ≥16y | Per adult KDIGO 2025 IgAN protocol, weight-adjusted; SGLT2i in adolescents ≥16y with eGFR ≥20: consider dapagliflozin 10 mg OD off-label with informed consent | KDIGO 2025 IgAN CPG. NefIgArd Phase 3 (Lafayette et al. Lancet 2023): no pediatric sub-analysis. Expert consensus supports SGLT2i in adolescents with proteinuric CKD ≥16y. |
SGLT2 Inhibitors in Pediatric / Young Adult CKD
The DAPA-CKD trial (McMurray et al. NEJM 2020) and EMPA-KIDNEY trial (2023) established SGLT2 inhibitors as foundational renoprotective therapy in adult CKD — both excluded patients <18 years. Current evidence and regulatory status:
Dapagliflozin
FDA approved ≥10 years for T1DM (2023) and ≥18 years for CKD. Philippine FDA: approved for T2DM and HFrEF in adults. DAPA-CKD IgAN subgroup: 33% relative risk reduction in composite renal endpoint. Off-label use in adolescents ≥16 years with eGFR ≥25 mL/min/1.73m² and UPCR >0.5 g/g is increasingly adopted in pediatric nephrology centers with informed consent and eGFR monitoring. Avoid in T1DM due to DKA risk without insulin adjustment. 2C evidence
Empagliflozin
FDA approved ≥10 years for T2DM. EMPA-KIDNEY (2023): CKD benefit consistent across eGFR 20–45 subgroup; no pediatric data. Not approved for CKD indication in patients <18 years. Practical consideration: in young adults 18–25 years with CKD G3–4, empagliflozin 10 mg OD is guideline-recommended (KDIGO 2024) and should not be withheld due to age-based hesitancy. 1B evidence (adults)
Contraindications in pediatric CKD: eGFR <20 mL/min/1.73m² (reduced efficacy); type 1 diabetes (DKA risk); recurrent UTI / prior urosepsis; upcoming surgery (hold 3 days before). Genital mycotic infections more common — counsel and monitor.
Monitoring Protocols & Key References
Recommended Monitoring Frequency by CKD Stage

| Parameter | CKD G1–G2 | CKD G3 | CKD G4–G5 / Dialysis | Notes |
|---|---|---|---|---|
| eGFR (Schwartz / CKiD U25) | 6-monthly | 3–4 monthly | Monthly (dialysis: q visit) | Cystatin C-based if muscle wasting / growth failure |
| Urine UPCR | 6-monthly | 3-monthly | 3-monthly | Target <0.2 g/g on RAS blockade |
| BP (office measurement) | Every visit | Every visit | Every visit | Use appropriate cuff size; auscultatory preferred in children |
| Hemoglobin / CBC | Annually | 3-monthly | Monthly | Hb target 10–12 g/dL in children; iron indices before ESA |
| Electrolytes, bicarbonate, phosphate, calcium | Annually | 3-monthly | Monthly | HCO₃ target ≥22 mEq/L; phosphate in age-normal range |
| PTH, 25-OH-D | Annually | 6-monthly | 3-monthly | PTH 2–9× ULN target in CKD G5 |
| Lipid panel | Annually | Annually | Annually | Statins: data limited in children <8y; consider in CKD G3+ ≥8y |
| Height, weight, BMI, SDS | 3-monthly | 3-monthly | Every visit | Plot on WHO / NCHS growth chart; flag <−2 SDS for rhGH assessment |
| Neurodevelopmental / school performance | Annually | Annually | 6-monthly | Formal assessment via clinical psychologist if decline noted |
| Depression screen (PHQ-A) | Annually (≥12y) | Every 6 months | Every visit (dialysis) | PHQ-A score ≥11: refer child psychiatry / psychology. PHQ-A score ≥15: urgent referral. All dialysis patients ≥12y should be screened at every annual review per KDIGO. |
| Transition readiness (TRAQ or STARx) | — | Annually from age 12 | Annually from age 12; repeat 6-monthly if score <3.0 | TRAQ score <3.0 in medication management = high-risk for post-transfer non-adherence |
| Tacrolimus trough variability (CV) | — | — | Monthly in transplant recipients; quarterly if stable | CV >30% = non-adherence proxy; do not increase dose — investigate adherence first |
Mental Health Screening — PHQ-A Scoring
The Patient Health Questionnaire — Adolescent Version (PHQ-A) is the KDIGO-recommended depression screening tool for CKD patients aged 12–18 years. Scoring: 0–4 none/minimal; 5–9 mild; 10–14 moderate; 15–19 moderately severe; 20–27 severe. A score ≥10 in a patient with CKD warrants formal psychology or psychiatry referral. For CKD patients on corticosteroids, steroid-induced mood changes (lability, hypomania, frank psychosis) may confound PHQ-A interpretation — clinical judgement required. For young adults ≥18, use PHQ-9 (standard adult version).
Key References
KDIGO 2024 CKD Evaluation and Management Guideline (Kidney Int 2024;105:S117–S314)
KDIGO 2025 IgA Nephropathy Clinical Practice Guideline (Kidney Int 2025;108:S1–S71)
KDIGO 2021 Glomerular Diseases Guideline (Kidney Int 2021;100:S1–S276)
Wühl E et al. (ESCAPE Trial). Strict blood-pressure control and progression of renal failure in children. NEJM 2009;361:1639–1650.
Haffner D et al. Growth hormone treatment in children with CKD. NEJM 2000;343:923–930.
Watson AR et al. Transition from pediatric to adult renal services. Pediatrics 2011;127:556–558.
Bell LE et al. Health care transition for adolescents with CKD. CJASN 2015;10:1636–1643.
Nagra A et al. Ready Steady Go: transitioning adolescent chronic kidney disease patients. Arch Dis Child 2015;100:1154–1161.
Wood DL et al. Transition Readiness Assessment Questionnaire (TRAQ). Pediatrics 2014;133:e110–e119.
van Stralen KJ et al. (ERA-EDTA ERBP) Recommendations for transition from pediatric to adult nephrology. Nephrol Dial Transplant 2016;31:1415–1427.
Chaturvedi S et al. Structured transition program outcomes in transplant. Am J Transplant 2019;19:758–768.
Prestidge C et al. Outcomes post-transition in pediatric transplant recipients. ANZDATA, 2012.
Ferris ME et al. TRAQ score predicts adherence. Pediatrics 2015;135:e1067–1075.
Schwartz GJ et al. (CKiD U25 equation). CJASN 2021;16:1764–1775.
ESPN/ERA-EDTA Registry. Annual Report 2020. Pediatric CKD prevalence and outcomes across 38 European countries.
Kamei K et al. Rituximab for childhood-onset steroid-dependent NS. Pediatr Nephrol 2011;26:429–436.
McMurray JJV et al. (DAPA-CKD). Dapagliflozin in patients with CKD. NEJM 2020;383:1436–1446.
NKTI Annual Report 2024. National Kidney and Transplant Institute, Quezon City, Philippines.
PNSP Renal Census 2023. Philippine Normal Society of Pediatrics, Renal Special Interest Group.
Gross O et al. ACEi delays ESKD in Alport syndrome. JASN 2012;23:1408–1415.
Lopes AA et al. Prevalence of depression in ESKD — DOPPS. Kidney Int 2004;66:1278–1283.
Annunziato RA et al. Transition support reduces hospitalization post-transplant. Pediatr Transplant 2012;16:E117–E124.
Weng FL et al. Medication adherence in adolescent kidney transplant recipients. CJASN 2018;13:946–954.