"Obesity protects dialysis patients" — where this belief comes from, and why the evidence has been misread. "Protektado ang mga pasyente sa dialysis na mataba" — saan nagmumula ang paniniwala na ito, at bakit mali ang pagkaunawa sa ebidensya. "Ang katambok nagprotekta sa mga pasyente sa dialysis" — diin nagagikan kining pagtuo, ug ngano sayop ang interpretasyon sa ebidensya. "Ing katambu nagpoprotekta king deng pasyenteng nasa dialysis" — nukarin nagagaling diting paniniwala, at bakit mali ing interpretasyon ning ebidensya.
If a doctor, another patient, or a health article told you that being overweight or obese is actually good for dialysis patients — that claim is not invented. It comes from real studies, published in leading medical journals, based on observations from hundreds of thousands of dialysis patients worldwide. The problem is not the data. The problem is the conclusion drawn from it — and for Filipino patients specifically, the misapplication of this finding can be, and has been, fatal. Kung sinabi sa iyo ng isang doktor, ibang pasyente, o isang health article na ang pagiging overweight o obese ay mabuti para sa mga pasyente sa dialysis — hindi iyon kathang-isip. Nagmumula ito sa tunay na mga pag-aaral, inilathala sa mga nangungunang medikal na journal, batay sa mga obserbasyong nagmula sa daan-daang libong pasyente sa dialysis sa buong mundo. Hindi ang data ang problema. Ang problema ay ang konklusyon na kinuha mula sa data — at para sa mga Pilipinong pasyente, ang maling paggamit ng natuklasang ito ay maaaring — at nangyari na — maging sanhi ng pagkamatay. Kung giingon kanimo sa usa ka doktor, laing pasyente, o usa ka health article nga ang pagka-overweight o obese tinuod nga maayo para sa mga pasyente sa dialysis — dili kana gimbento. Nagagikan kini sa tinuod nga mga pagtuon nga gipatik sa mga nangungunang medikal nga journal, base sa mga obserbasyon gikan sa gatusan ka libo ka pasyente sa dialysis tibuok kalibutan. Dili ang data ang problema. Ang problema mao ang konklusyon nga gikuha gikan niini — ug para sa mga Pilipinong pasyente, ang maling paggamit niining nakit-an mahimong — ug nahinabo na — hinungdan sa kamatayon. Nung sinabi kekata ning metung a doktor, ibang pasyente, o health article a ing pagiging overweight o obese tutung mauti para king deng pasyenteng nasa dialysis — ali ya gawang-isip. Nagagaling iti king tunay a pag-aaral a inilathala king deng pekamataas a medikal a journal, batay king deng obserbasyon galing king daan-daang libung pasyente sa dialysis king buong mundo. Ali ing data ing problema. Ing problema ing konklusyon a kinuha galing king data.
Where the belief comes from: the reverse epidemiology story Saan nagmumula ang paniniwala: ang kwento ng reverse epidemiology Diin nagagikan ang pagtuo: ang istorya sa reverse epidemiology Nukarin nagagaling ing paniniwala: ing estorya ning reverse epidemiology
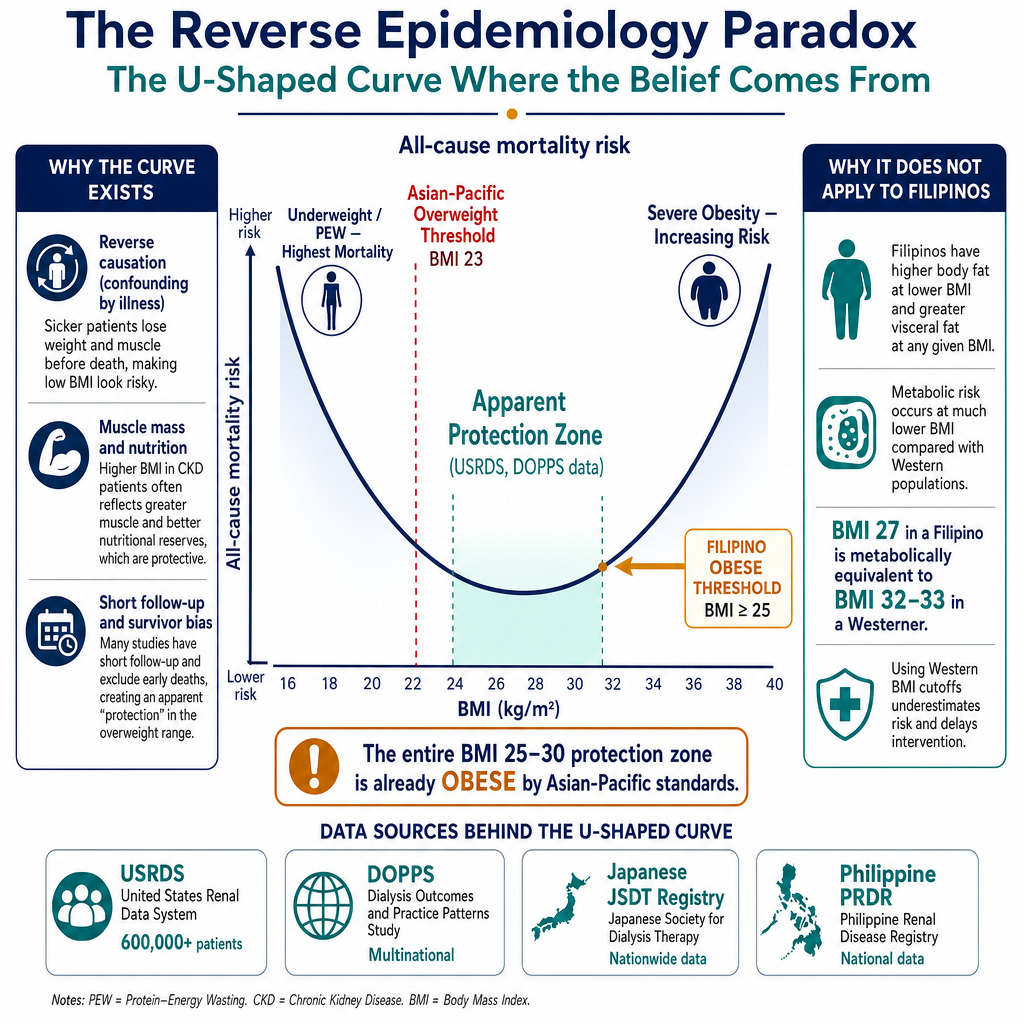
In the 1990s and 2000s, researchers analysing large dialysis registries noticed something counterintuitive: among patients already on dialysis, those with higher BMI appeared to survive longer than those with lower BMI. This pattern — called "reverse epidemiology" or the "obesity paradox" — was observed across the largest dialysis databases in the world: the US Renal Data System (USRDS) with over 600,000 patients; the multinational Dialysis Outcomes and Practice Patterns Study (DOPPS); the Japanese JSDT Registry; and the Philippine Renal Disease Registry (PRDR). The finding was real, reproduced across continents, and published in the American Journal of Kidney Diseases, Kidney International, and the Journal of the American Society of Nephrology. When your doctor told a patient that "obesity is protective for dialysis," they were not fabricating medical advice — they were applying a widely accepted clinical observation. The problem is what comes next: why that pattern exists, and whether it means what it appears to mean. Sa mga 1990s at 2000s, ang mga mananaliksik na nag-aanalisa ng malalaking dialysis registry ay napansin ang isang bagay na hindi inaasahan: sa mga pasyente na nasa dialysis na, ang mga may mas mataas na BMI ay mukhang mas matagal ang buhay kaysa sa mga may mas mababang BMI. Ang pattern na ito — tinatawag na "reverse epidemiology" o "obesity paradox" — ay naobserbahan sa mga pinakamalaking dialysis database sa mundo: ang US Renal Data System (USRDS) na may mahigit 600,000 pasyente; ang multinational na DOPPS; ang Japanese JSDT Registry; at ang Philippine Renal Disease Registry (PRDR). Totoo ang natuklasan, paulit-ulit sa iba't ibang kontinente, at inilathala sa mga nangungunang medikal na journal. Ang problema ay kung bakit umiiral ang pattern na iyon, at kung ibig bang sabihin ng tila ibig sabihin nito. Sa mga 1990s ug 2000s, ang mga tigsiksik nga nag-analisa sa dagkong dialysis registry namatngonan sa usa ka dili gilaoman: sa mga pasyente nga naa na sa dialysis, ang mga adunay mas taas nga BMI mura'g mas dugay mabuhi kaysa sa mga adunay mas ubos nga BMI. Kining pattern — gitawag og "reverse epidemiology" o "obesity paradox" — naobserbahan sa mga pinakadako nga dialysis database sa kalibutan: ang USRDS nga adunay kapin 600,000 pasyente; ang multinational nga DOPPS; ang Japanese JSDT Registry; ug ang Philippine Renal Disease Registry (PRDR). Tinuod ang nakit-an, gibalik-balik sa lain-laing kontinente, ug gipatik sa mga nangungunang medikal nga journal. Ang problema mao kon ngano naa ang pattern, ug kon kana ba ang pasabot sa gipakita niini. King deng 1990s at 2000s, ing deng mananaliksik a nag-aanalisa king deng malalaking dialysis registry namatngonan ya ing metung a hindi inaasahan: king deng pasyente a nasa dialysis na, ing deng atin mas mataas a BMI mukha yang mas tumatagal ing buhay kesa keng deng atin mas mababang BMI. Itong pattern — tawag yang "reverse epidemiology" o "obesity paradox" — naobserbahan king deng pinakamalaking dialysis database king buong mundo: USRDS, DOPPS, Japanese JSDT Registry, at Philippine Renal Disease Registry (PRDR). Tunay ing nakit-an, inulit king iba't ibang kontinente, at inilathala king deng nangungunang medikal na journal.
The U-curve in numbers: In the landmark USRDS analysis by Kalantar-Zadeh et al. (Am J Kidney Dis, 2003), survival in dialysis plotted against BMI formed a U-shape. Mortality was highest at very low BMI (<18.5), lowest in the moderately elevated range (BMI approximately 27–30 in this Western cohort), and began rising again above BMI 35. The apparent "protective zone" in Western registries — BMI roughly 25 to 31 — corresponded to the overweight to mildly obese range by Western classification. By Asian-Pacific classification, that same BMI range is already obese. Ang U-curve sa mga numero: Sa landmark na USRDS analysis ni Kalantar-Zadeh et al. (Am J Kidney Dis, 2003), ang survival sa dialysis na ini-plot laban sa BMI ay nagbuo ng U-shape. Pinakamataas ang mortality sa napakababang BMI (<18.5), pinakamababa sa moderately elevated range (BMI mga 27–30 sa Western cohort na ito), at nagsimulang tumaas muli sa itaas ng BMI 35. Ang tila "protective zone" sa Western registries — BMI mga 25 hanggang 31 — ay katumbas ng overweight hanggang mildly obese range sa Western classification. Sa Asian-Pacific classification, ang parehong BMI range ay obese na. Ang U-curve sa mga numero: Sa landmark nga USRDS analysis, ang survival sa dialysis nga gi-plot batok sa BMI nagporma og U-shape. Pinakataas ang mortality sa kaayong ubos nga BMI (<18.5), pinakaubos sa moderately elevated range (BMI mga 27–30 sa kining Western cohort), ug nagsugod na mitubo pag-usab sa ibabaw sa BMI 35. Ang "protective zone" sa Western registries — BMI mga 25 hangtod 31 — katumbas sa overweight hangtod mildly obese range sa Western classification. Sa Asian-Pacific classification, ang mao rang BMI range obese na. Ing U-curve king deng numero: King landmark a USRDS analysis, ing survival king dialysis a ini-plot laban king BMI nagbuo ya ning U-shape. Pekamataas ing mortality king pekamababang BMI, pekamalumud king moderately elevated range (BMI mga 27–30 king Western cohort iti), at nagsimulang tumaas pasibayu sa itaas ning BMI 35. Ing "protective zone" king Western registries — BMI mga 25 hanggang 31 — katumbas ning overweight hanggang mildly obese range king Western classification. King Asian-Pacific classification, ing mao rang BMI range obese na.
Three reasons the U-curve does not mean what it appears to mean Tatlong dahilan kung bakit ang U-curve ay hindi ibig sabihin ng tila ibig sabihin nito Tulo ka rason ngano dili kana pasabot ang U-curve sa gipakita niini Atlung rason ngeni ali iyan ang kahulugan ning U-curve
1. Reverse causation — thin because dying 1. Reverse causation — payat dahil namamatay 1. Reverse causation — nipis tungod nag-andam sa kamatayon 1. Reverse causation — nipis tungod namamatay
Dialysis patients with very low BMI are often thin because they are severely ill — not dying because they are thin. Advanced cancer, severe heart failure, decompensated liver disease, and profound malnutrition cause both weight loss and high mortality simultaneously. When these patients die and their low BMI is recorded, the registry registers "low BMI → high death rate." This is the ambulance fallacy: blaming the ambulance for being present at crashes. Ang mga pasyente sa dialysis na may napakababang BMI ay madalas na payat dahil sila ay malubha ang sakit — hindi namamatay dahil sila ay payat. Ang advanced na kanser, malubhang heart failure, at malalim na malnutrition ay nagdudulot ng parehong pagbawas ng timbang at mataas na mortality nang sabay-sabay. Ang mga pasyente sa dialysis nga adunay kaayong ubos nga BMI kasagaran nipis tungod sila grabe ang sakit — dili nag-andam sa kamatayon tungod sila nipis. Ang advanced nga cancer, grabe nga heart failure, ug lawom nga malnutrition nagdala sa pareho nga pagkawala sa timbang ug taas nga mortality sa samang higayon. Ing deng pasyente sa dialysis a atin pekamababang BMI kasagaran nipis tungod grabe ing sakit da — ali namamatay tungod nipis sila. Ing advanced cancer, grabe a heart failure, at malalim a malnutrition nagdudulot king pareho a pagbawas ning timbang at mataas a mortality nang sabay-sabay.
2. Muscle mass, not fat — BMI cannot tell them apart 2. Muscle mass, hindi taba — hindi kaya ng BMI na makilala ang pagkakaiba 2. Muscle mass, dili tambok — dili makakita ang BMI sa ilang kalainan 2. Muscle mass, ali taba — ali makita ning BMI ing kaibhan da
BMI measures weight ÷ height². It cannot distinguish muscle from fat. The dialysis patients doing best at BMI 27–30 were largely those with preserved muscle mass and nutritional reserve — not those with visceral adiposity. When studies control for body composition (DXA scanning, bioimpedance, mid-arm muscle circumference, handgrip strength), the apparent BMI survival benefit dissolves. Skeletal muscle is the real predictor. Fat is the confounder. Sinusukat ng BMI ang timbang ÷ taas². Hindi nito makilala ang kalamnan mula sa taba. Ang mga pasyente sa dialysis na pinakamahusay ang paggawa sa BMI 27–30 ay pangunahing ang mga may pinapanatiling muscle mass at nutritional reserve — hindi ang mga may visceral adiposity. Kapag kinontrol ng mga pag-aaral ang body composition, ang tila BMI survival benefit ay nawawala. Ang skeletal muscle ang tunay na predictor. Ang taba ang confounder. Ang BMI nagsukod sa timbang ÷ taas². Dili makita ang kalainan tali sa kaunoran ug tambok. Ang mga pasyente sa dialysis nga pinakamahusay sa BMI 27–30 pangunahing ang mga adunay napreserbang muscle mass ug nutritional reserve — dili ang mga adunay visceral adiposity. Kung kontrolon sa mga pagtuon ang body composition, ang tila BMI survival benefit mawala. Ang skeletal muscle ang tinuod nga predictor. Ang tambok ang confounder. Sinusukat ning BMI ing timbang ÷ taas². Ali ya makita ing pagkakaiba ning laman at taba. Ing deng pasyente sa dialysis a pinakamahusay king BMI 27–30 pangunahing ing deng atin pinapanatiling muscle mass at nutritional reserve — ali ing deng atin visceral adiposity. Nung kontrolon ning deng pag-aaral ing body composition, mawala ing BMI survival benefit.
3. Short follow-up and newer data — the paradox is weakening 3. Maikling follow-up at bagong data — humihina ang paradox 3. Mubo nga follow-up ug bag-ong data — nagluya na ang paradox 3. Mubo a follow-up at bayu a data — humihina na ing paradox
Most early registry studies followed patients for only 2–3 years. Obesity kills slowly — through progressive cardiovascular disease, recurrent access infections, loss of residual kidney function, and surgical complications. A 2-year survival advantage in heavier patients can disappear or reverse at 5–10 years. The most recent evidence is compelling: the FLOW 2024 trial (semaglutide in CKD) and SELECT 2023 (semaglutide in cardiovascular disease) both demonstrated that intentional, supervised weight loss improves outcomes — further undermining the interpretation that excess weight is protective.
Karamihan ng maagang registry studies ay sinundan ang mga pasyente nang 2–3 taon lamang. Mabagal pumatay ang obesity — sa pamamagitan ng progresibong cardiovascular disease at pagkawala ng residual kidney function. Ang pinakabagong ebidensya ay nakakatulong: ang FLOW 2024 trial at SELECT 2023 ay nagpakita na ang sinadyang, supervised na weight loss ay nagpapabuti ng mga resulta — lalo pang nagsasalungat sa interpretasyong protektibo ang sobrang timbang.
Ang kadaghanan sa sayo nga registry studies nagsunod sa mga pasyente sulod ra sa 2–3 ka tuig. Hinay mamatay ang obesity — pinaagi sa progresibo nga cardiovascular disease ug pagkawala sa residual kidney function. Ang labing bag-o nga ebidensya maminaw: ang FLOW 2024 trial ug SELECT 2023 nagpakita nga ang tinuyo, supervised nga weight loss nagpaayo sa mga resulta.
Karamihan ning sayo a registry studies sinundan da ing deng pasyente 2–3 a banwa ra. Hinay mamatay ing obesity. Ing labing bayu a ebidensya: ing FLOW 2024 trial at SELECT 2023 nagpakita a tinadya, supervised a weight loss nagpapabuti king deng resulta.

Why the paradox does not apply to Filipino patients the same way Bakit hindi naaangkop ang paradox sa mga Pilipinong pasyente sa parehong paraan Ngano dili moangay ang paradox sa mga Pilipinong pasyente sa mao rang paagi Ngeni ali moangay ing paradox king deng Pilipinong pasyente king mao rang paraan
Almost all the original reverse epidemiology data comes from Western, predominantly Caucasian dialysis registries. The USRDS is an American dataset. DOPPS draws heavily from Europe and North America. The "protective zone" identified in these studies — approximately BMI 25–30 — is the overweight to mildly obese range in Western classification. For Filipino patients, that same BMI range is already Asian-Pacific Obese. A Filipino patient at BMI 27 carries significantly more visceral fat, has substantially higher rates of type 2 diabetes, hypertension, and dyslipidaemia than a Caucasian American at the identical BMI. The metabolic damage accumulated at BMI 27 in a Filipino patient is physiologically closer to the damage at BMI 32–33 in a Western patient. Halos lahat ng orihinal na reverse epidemiology data ay nagmumula sa mga Kanluranin, pangunahing Caucasian na dialysis registry. Ang "protective zone" na natukoy sa mga pag-aaral na ito — mga BMI 25–30 — ay ang overweight hanggang mildly obese range sa Western classification. Para sa mga Pilipinong pasyente, ang parehong BMI range ay Asian-Pacific Obese na. Ang isang Pilipinong pasyente sa BMI 27 ay nagdadala ng mas maraming visceral fat, mas mataas na rate ng type 2 diabetes, hypertension, at dyslipidaemia kaysa sa isang Caucasian American sa parehong BMI. Halos tanan sa orihinal nga reverse epidemiology data nagagikan sa mga Western, pangunahing Caucasian nga dialysis registry. Ang "protective zone" nga nakit-an sa mga pagtuon — mga BMI 25–30 — mao ang overweight hangtod mildly obese range sa Western classification. Para sa mga Pilipinong pasyente, ang mao rang BMI range Asian-Pacific Obese na. Ang usa ka Pilipinong pasyente sa BMI 27 nagdala og mas daghang visceral fat, mas taas nga rate sa type 2 diabetes, hypertension, ug dyslipidaemia kaysa sa usa ka Caucasian American sa mao rang BMI. Halos ding original a reverse epidemiology data nagagaling king deng Western, pangunahing Caucasian a dialysis registry. Ing "protective zone" a nakit-an king deng pag-aaral — mga BMI 25–30 — iti ing overweight hanggang mildly obese range king Western classification. Para king deng Pilipinong pasyente, ing mao rang BMI range Asian-Pacific Obese na. Ing metung a Pilipinong pasyente king BMI 27 nagdadala ya ning mas dakal a visceral fat, mas mataas a rate ning type 2 diabetes, hypertension, at dyslipidaemia kesa king metung a Caucasian American king mao rang BMI.
This means that the "protection" described in Western dialysis registries corresponds to a BMI range where Filipino patients are already metabolically obese — already building cardiovascular risk, already accumulating visceral fat, already on a trajectory toward vascular complications. A Filipino dialysis patient at BMI 28 is not in the same physiological position as the American or European patient whose data generated the paradox. Applying that Western protection narrative to a Filipino body is not clinically neutral: it actively delays recognition of risk, and it delays intervention at a window where intervention still matters. Ibig sabihin, ang "proteksyon" na inilarawan sa Western na dialysis registry ay katumbas ng isang BMI range kung saan ang mga Pilipinong pasyente ay may metabolic obesity na — nagtatayo na ng cardiovascular risk, nagtitipon na ng visceral fat. Ang isang Pilipinong pasyente sa dialysis sa BMI 28 ay hindi nasa parehong physiological na posisyon ng mga pasyenteng Amerikanong o Europeo na nagbigay ng data sa paradox. Ang paglapat ng Western protection narrative sa isang Pilipinong katawan ay hindi neutral: aktibo nitong tinatagal ang pagkilala ng panganib, at tinatagal ang interbensyon sa isang window kung saan ang interbensyon ay mahalaga pa rin. Nagpasabot kini nga ang "proteksyon" nga gihulagway sa Western nga dialysis registry katumbas sa usa ka BMI range diin ang mga Pilipinong pasyente metabolically obese na — nagtukod na og cardiovascular risk, nagtipon na og visceral fat. Ang usa ka Pilipinong pasyente sa dialysis sa BMI 28 dili sa mao rang physiological nga posisyon sa mga pasyenteng Amerikano o Europeo nga naghatag og data sa paradox. Ang paggamit sa Western protection narrative sa usa ka Pilipinong lawas dili neutral: aktibo niining gipalangan ang pagila sa peligro. Ibig sabian, ing "proteksyon" a inilalarawan king Western a dialysis registry katumbas ning metung a BMI range nukarin ing deng Pilipinong pasyente metabolically obese na — nagtutukod na ning cardiovascular risk, nagtitipon na ning visceral fat. Ing metung a Pilipinong pasyente sa dialysis king BMI 28 ali ya king mao rang physiological a posisyon ning deng pasyenteng Amerikano o Europeo a nagbigay ning data king paradox.
The bottom line for Filipino dialysis patients Ang bottom line para sa mga Pilipinong pasyente sa dialysis Ang bottom line para sa mga Pilipinong pasyente sa dialysis Ing bottom line para king deng Pilipinong pasyente sa dialysis
The "protective" BMI zone from Western registries — approximately BMI 25–30 — is already the obese zone by Asian-Pacific standards. You cannot take a protective interpretation designed for Caucasian bodies and apply it to Filipino bodies that reach metabolic danger earlier, at lower BMI. When a Filipino dialysis patient at BMI 29 is told "obesity is protective for you," they are being given clinical advice extracted from data that was never about people with their body composition. There is no safe interpretation of this data that supports weight gain, indifference to visceral fat, or refusal of a weight management program in a Filipino dialysis patient. Ang "protective" na BMI zone mula sa Western registry — mga BMI 25–30 — ay ang obese zone na ayon sa Asian-Pacific standards. Hindi mo maaaring ilapat ang isang proteksiyon na interpretasyong dinisenyo para sa mga katawang Caucasian sa mga katawang Pilipinong mas mabilis makarating sa metabolic na panganib. Walang ligtas na interpretasyon ng data na ito na sumusuporta sa pagtaba, pagwawalang-bahala sa visceral fat, o pagtanggi sa weight management program para sa isang Pilipinong pasyente sa dialysis. Ang "protective" nga BMI zone gikan sa Western registry — mga BMI 25–30 — mao na ang obese zone sa Asian-Pacific standards. Dili nimo mahimo ang pagkuha sa usa ka proteksyon nga interpretasyon nga gidisensyo alang sa mga Caucasian nga lawas ug ipaabut sa mga Pilipinong lawas nga mas paspas makaabot sa metabolic nga peligro. Wala'y luwas nga interpretasyon niining data nga nagsuporta sa pagdugang og timbang o pagdumili sa weight management program sa usa ka Pilipinong pasyente sa dialysis. Ing "protective" a BMI zone galing king Western registry — mga BMI 25–30 — iti na ing obese zone ayon king Asian-Pacific standards. Ali mung maikwa ing metung a proteksyon a interpretasyong dinisenyo para king deng katawan ning Caucasian at ipaangay king deng katawan ning Pilipino. Ala yang ligurang interpretasyon nitong data a nagsusuporta king pagtaba o pagtanggal ning weight management program king metung a Pilipinong pasyente sa dialysis.

For decades, nephrologists have noticed something puzzling: patients on dialysis with higher BMI seem to live longer than patients with lower BMI. The sections above explain why that observation exists, and why it does not mean weight gain is good for kidney patients — especially Filipino patients. Below is a closer look at what the data actually supports. Sa loob ng maraming dekada, napansin ng mga nephrologist ang isang nakakalitong bagay: ang mga pasyente sa dialysis na may mas mataas na BMI ay mukhang mas matagal ang buhay kaysa sa mga may mas mababang BMI. Ang mga seksyon sa itaas ay nagpapaliwanag kung bakit umiiral ang obserbasyong iyon, at kung bakit hindi ibig sabihin nito na maganda ang pagtaba para sa mga pasyente sa bato — lalo na ang mga Pilipino. Sa ibaba ay isang mas malapitang pagtingin sa kung ano talaga ang sinusuportahan ng data. Sa daghang dekada, namatngonan sa mga nephrologist ang usa ka nakapatingala nga butang: ang mga pasyente sa dialysis nga adunay mas taas nga BMI mura'g mas dugay mabuhi kay sa mga adunay mas ubos nga BMI. Ang mga seksyon sa ibabaw nagpasabot kon ngano naa ang obserbasyong kana, ug kon ngano dili kana gipasabot nga maayo ang pagsaka sa timbang alang sa mga pasyente sa kidney — ilabi na ang mga Pilipino. King kalupkupang dekada, namatngonan ning deng nephrologist ing metung a nakapagtataka: ing deng pasyenteng king dialysis a atin mas mataas a BMI mukha yang mas tumatagal ing buhay kesa keng deng atin mas malumud a BMI. Ing deng seksyon king itaas nagpapaliwanag kon bakit naman ing obserbasyong kita, at kon bakit ali kita ibig sabian a mauti ing pagtaba para king deng pasyente sa batu.
What the data actually show: in dialysis cohorts, mortality follows a U-shape. The lowest survival is at very low BMI (likely from protein-energy wasting and frailty). The next-lowest survival is at very high BMI. The "best" survival range in dialysis is somewhere in the slightly-overweight zone — but this reflects the protective effect of preserved muscle and nutritional reserves, not the protective effect of fat. Ang totoong sinasabi ng data: sa dialysis cohorts, ang mortality ay sumusunod sa U-shape. Ang pinakamababang survival ay sa napakababang BMI (madalas dahil sa protein-energy wasting at kahinaan). Ang sumunod na pinakamababa ay sa napakataas na BMI. Ang "pinakamagandang" survival range sa dialysis ay nasa bahaging bahagyang overweight — pero ipinapakita nito ang proteksyon ng napreserbang kalamnan at nutritional reserves, hindi proteksyon ng taba. Ang tinuod nga gipakita sa data: sa dialysis cohorts, ang mortality nagsunod sa U-shape. Ang pinakaubos nga survival anaa sa kaayong ubos nga BMI (kasagaran tungod sa protein-energy wasting ug kaluya). Ang sunod nga pinakaubos anaa sa kaayong taas nga BMI. Ang "pinakamaayo" nga survival range sa dialysis anaa sa gamay nga overweight zone — apan kini nagpakita sa proteksyon sa napreserbang kaunoran ug nutritional reserves, dili sa proteksyon sa tambok. Ing tutung sasabian ning data: king dialysis cohorts, ing mortality susunud king U-shape. Ing pekamababang survival king pekamababang BMI. Ing pekamasanting survival range king bahaging bahagyang overweight — pero ipakita niti ing proteksyon ning napreserbang laman at nutritional reserves, ali ing proteksyon ning taba.
BMI cannot tell those two apart. A dialysis patient with BMI 27 because of muscle is in a much better position than a dialysis patient with BMI 27 because of belly fat. The single best predictor of survival in dialysis is muscle mass, not BMI. Hindi maipaliwanag ng BMI ang pagkakaiba ng dalawa. Ang pasyente sa dialysis na may BMI 27 dahil sa kalamnan ay nasa mas magandang posisyon kaysa sa pasyenteng may BMI 27 dahil sa taba sa tiyan. Ang pinakamagandang predictor ng survival sa dialysis ay muscle mass, hindi BMI. Dili masulti sa BMI ang kalainan sa duha. Ang pasyente sa dialysis nga adunay BMI 27 tungod sa kaunoran anaa sa mas maayo nga posisyon kay sa pasyente nga adunay BMI 27 tungod sa tambok sa tiyan. Ang pinakamaayo nga predictor sa survival sa dialysis mao ang muscle mass, dili BMI. Ali maipaliwanag ning BMI ing pagkakaiba ning adua. Ing pekamasanting predictor ning survival king dialysis ing muscle mass, ali ing BMI.

What this means for you Ano ang ibig sabihin nito para sa iyo Unsa ang gipasabot niini para kanimo Nano ya ing buring sabian niti para keka
| StageStageStageStage | What the evidence says about weightAno ang sinasabi ng ebidensya tungkol sa timbangUnsay gisulti sa ebidensya bahin sa timbangNano ya ing sasabian ning ebidensya tungkul king timbang |
|---|---|
| Pre-dialysis CKD (Stage 1–4)Pre-dialysis CKD (Stage 1–4)Pre-dialysis CKD (Stage 1–4)Pre-dialysis CKD (Stage 1–4) | Excess weight worsens kidney decline. Modest, intentional weight loss (5–10% of body weight) improves proteinuria, BP, and progression rates. The obesity paradox does not apply here.Pinapalala ng sobrang timbang ang paghina ng bato. Ang katamtamang sinadyang weight loss (5–10% ng timbang) ay pinapabuti ang proteinuria, BP, at progression rates. Hindi nababagay ang obesity paradox dito.Pinasakit sa sobra nga timbang ang paghina sa kidney. Ang kasarangang tinuyo nga weight loss (5–10% sa timbang) nagpaayo sa proteinuria, BP, ug progression rates. Dili moangay ang obesity paradox dinhi.Pinapalala ning sobrang timbang ing paghina ning batu. Ing kasarangang weight loss (5–10%) magpapabuti king proteinuria at BP. |
| Late Stage 5, approaching dialysisLate Stage 5, papalapit sa dialysisLate Stage 5, hapit sa dialysisLate Stage 5, paparating king dialysis | Aggressive weight loss can backfire — risk of muscle loss and frailty going into dialysis. Focus shifts toward preserving muscle, gentle weight stabilisation, and treating the underlying drivers (BP, sugar, fatty liver).Maaaring magbalik sa iyo ang agresibong weight loss — risk ng pagkawala ng kalamnan at kahinaan papasok sa dialysis. Ang focus ay lumilipat sa pagpapanatili ng kalamnan, marahang weight stabilisation, at paggamot sa pinagmumulan (BP, sugar, fatty liver).Mahimong mobalik kanimo ang agresibo nga weight loss — risk sa pagkawala sa kaunoran ug kaluya pagsulod sa dialysis. Ang focus moilis ngadto sa pagpreserbar sa kaunoran, hinay nga weight stabilisation, ug pagtambal sa hinungdan (BP, sugar, fatty liver).Malyari yang mibalik keka ing agresibong weight loss. Ing focus liliput king pagpapanatili ning laman. |
| On dialysisNasa dialysisAnaa sa dialysisKing dialysis | Maintaining muscle mass matters more than reducing total weight. Aggressive weight loss programs designed for the general population can be harmful. Loss of muscle is the bigger danger than carrying a few extra kilos.Mas mahalaga ang pagpapanatili ng kalamnan kaysa sa pagbawas ng kabuuang timbang. Maaaring nakakapinsala ang agresibong weight loss programs para sa pangkalahatang populasyon. Mas malaking panganib ang pagkawala ng kalamnan kaysa sa pagdadala ng ilang kilo.Mas importante ang pagpadayon sa kaunoran kay sa pagpakunhod sa total nga timbang. Mahimong makadaot ang agresibo nga weight loss programs alang sa kasagarang populasyon. Mas dakong peligro ang pagkawala sa kaunoran kay sa pagdala og pipila ka kilo.Mas importante ing pagpapanatili ning laman kesa keng pagbabawas ning kabuuang timbang. |
| Transplant candidateTransplant candidateTransplant candidateTransplant candidate | Most centers require BMI <35 (Asian-Pacific) for transplant listing. Weight loss before transplant — supervised, often with GLP-1 RAs or bariatric surgery — improves transplant outcomes meaningfully.Karamihan ng center ay nangangailangan ng BMI <35 (Asian-Pacific) para sa transplant listing. Ang weight loss bago ang transplant — supervised, madalas gamit ang GLP-1 RAs o bariatric surgery — ay malaki ang naitutulong sa resulta ng transplant.Kasagaran sa mga center nanginahanglan og BMI <35 (Asian-Pacific) alang sa transplant listing. Ang weight loss sa wala pa ang transplant — supervised, kasagaran gigamit ang GLP-1 RAs o bariatric surgery — daku ang ikatabang sa resulta sa transplant.Karamihan ning center nanginahanglan ning BMI <35 para king transplant listing. |
The honest summary Ang totoong buod Ang tinuod nga buod Ing tutung buud
"Some extra weight is protective" is a misreading. The accurate version is: some extra muscle and reserve is protective; some extra belly fat is not. The intervention that helps both — at every stage of kidney disease — is preserving and building muscle through resistance exercise and adequate dietary protein. Weight loss in pre-dialysis CKD is good when done correctly. Aggressive weight loss in dialysis is usually wrong. "Proteksyon ang sobrang timbang" ay maling pagbabasa. Ang tamang bersyon ay: proteksyon ang sobrang kalamnan at reserve; hindi proteksyon ang sobrang taba sa tiyan. Ang intervention na nakakatulong sa pareho — sa bawat stage ng sakit sa bato — ay ang pagpapanatili at paggawa ng kalamnan sa pamamagitan ng resistance exercise at sapat na dietary protein. Ang weight loss sa pre-dialysis CKD ay maganda kapag tama ang ginawa. Ang agresibong weight loss sa dialysis ay kadalasang mali. "Proteksyon ang sobra nga timbang" usa ka sayop nga pagbasa. Ang husto nga bersyon: proteksyon ang sobra nga kaunoran ug reserve; dili proteksyon ang sobra nga tambok sa tiyan. Ang intervention nga makatabang sa duha — sa matag stage sa sakit sa kidney — mao ang pagpadayon ug paghimo og kaunoran pinaagi sa resistance exercise ug igo nga dietary protein. Ang weight loss sa pre-dialysis CKD maayo kung husto nga gihimo. Ang agresibo nga weight loss sa dialysis kasagaran sayop. "Proteksyon ing sobrang timbang" metung a maling pagbabasa. Ing tamang bersyon: proteksyon ing sobrang laman; ali proteksyon ing sobrang taba king tiyan.
Why BMI alone misleads — especially for Filipinos. Bakit nakakalinlang ang BMI lamang — lalo na para sa mga Pilipino. Nganong makalimbong ang BMI lang — ilabi na para sa mga Pilipino. Bakit nakakalinlang ing BMI lang — lalu na para king deng Pilipino.
Your body mass index (BMI) is your weight in kilograms divided by your height in meters squared. It is the easiest number to calculate in medicine, and one of the most commonly misused. The category labels — "normal," "overweight," "obese" — come from research done largely on European bodies. Filipino bodies are not the same. At any given BMI, Filipinos and other Asians carry more body fat, more visceral fat, and less muscle than Europeans of the same number. The kidney and metabolic consequences appear at a lower BMI than the standard cutoffs suggest. Ang body mass index (BMI) mo ay ang timbang sa kilo na hinati sa taas sa metro squared. Ito ang pinakamadaling numerong kuwentahin sa medisina, at isa rin sa pinakamadalas maling gamitin. Ang mga label — "normal," "overweight," "obese" — ay galing sa pag-aaral na nakatuon sa mga katawang European. Iba ang katawan ng Pilipino. Sa parehong BMI, ang mga Pilipino at iba pang Asyano ay may mas maraming taba sa katawan, mas maraming visceral fat, at mas kaunting kalamnan kaysa sa mga European na may parehong numero. Ang epekto sa bato at metabolismo ay lumilitaw sa mas mababang BMI kaysa sa karaniwang cutoff. Ang body mass index (BMI) mo mao ang timbang sa kilo nga gibahin sa imong gitas-on sa metro squared. Mao kini ang pinakasayon nga numero nga kuwentahon sa medisina, ug usa sa pinakasubsob nga sayop nga gigamit. Ang mga label — "normal," "overweight," "obese" — gikan sa pagtuon nga gihimo sa mga lawas European. Lahi ang lawas sa Pilipino. Sa pareho nga BMI, ang mga Pilipino ug uban pang Asyano adunay mas daghang tambok, mas daghang visceral fat, ug mas gamay nga kaunoran kay sa mga European nga adunay parehong numero. Ang epekto sa kidney ug metabolism motungha sa mas ubos nga BMI kaysa sa standard cutoff. Ing body mass index (BMI) mu ing timbang king kilo a hinati king tas mu king metro squared. Iti ing pekamadaling numero a calculatean king medisina, at metung din king pekamadalas a maling gamitan. Deng label — "normal," "overweight," "obese" — menggalig king pagaaral king mga European. Lain ing katawan ning Pilipino. King parehong BMI, deng Pilipino at deng aliwang Asyano atin mas dakal a taba king katawan, mas dakal a visceral fat, at mas mauntu a laman kesa keng deng European a atin parehong numero.
The Asian-Pacific BMI cutoffs are different. The WHO Asia-Pacific guidelines — adopted by the Philippine Society of Endocrinology, Diabetes and Metabolism — classify overweight at BMI ≥23 and obese at BMI ≥25. By the older "Western" cutoffs (overweight ≥25, obese ≥30), the same Filipino body would be called "normal" until the kidney damage was already underway. Using the right cutoff matters. Iba ang Asian-Pacific BMI cutoffs. Ang WHO Asia-Pacific guidelines — sinusunod ng Philippine Society of Endocrinology, Diabetes and Metabolism — ay nag-classify overweight sa BMI ≥23 at obese sa BMI ≥25. Sa mas lumang "Western" cutoffs (overweight ≥25, obese ≥30), ang parehong katawan ng Pilipino ay tatawaging "normal" hanggang sa nasimulan na ang pinsala sa bato. Mahalaga ang tamang cutoff. Lahi ang Asian-Pacific BMI cutoffs. Ang WHO Asia-Pacific guidelines — gisunod sa Philippine Society of Endocrinology, Diabetes and Metabolism — nag-classify og overweight sa BMI ≥23 ug obese sa BMI ≥25. Sa mas daan nga "Western" cutoffs (overweight ≥25, obese ≥30), ang parehong lawas sa Pilipino tawagong "normal" hangtod nakapagsugod na ang kadaot sa kidney. Importante ang husto nga cutoff. Lain deng Asian-Pacific BMI cutoffs. Ing WHO Asia-Pacific guidelines — sinusunud ning Philippine Society of Endocrinology, Diabetes and Metabolism — nag-classify ning overweight king BMI ≥23 at obese king BMI ≥25. King mas matuang "Western" cutoffs (overweight ≥25, obese ≥30), ing parehong katawan ning Pilipino tatawagang "normal" angga king nasugo na ing pinsala king batu.
And BMI is only the first number to look at. Waist circumference tells you about the most dangerous fat — the belly fat that wraps around the kidneys, the liver, and the pancreas. A normal BMI with a large waist is still high-risk. A high BMI with a small waist (rare, mostly muscular athletes) is much lower-risk. Both numbers belong on every CKD clinic visit. At ang BMI ay isang numerong unang titingnan lang. Ang circumference ng baywang ang nagsasabi sa iyo tungkol sa pinakamapanganib na taba — ang taba sa tiyan na nakapalibot sa bato, atay, at pancreas. Ang normal na BMI na may malaking baywang ay mataas pa rin ang risk. Ang mataas na BMI na may maliit na baywang (bihira, kadalasan ay mga atleta) ay mas mababa ang risk. Parehong numero ang dapat naroroon sa bawat CKD clinic visit. Ug ang BMI mao lang ang unang numero nga tan-awon. Ang circumference sa hawak ang mosulti kanimo bahin sa pinakapeligrosong tambok — ang tambok sa tiyan nga naglibot sa kidney, atay, ug pancreas. Ang normal nga BMI nga adunay dakong hawak taas pa gihapon ang risk. Ang taas nga BMI nga adunay gamay nga hawak (bihira, kasagaran mga atleta) mas ubos ang risk. Duha ka numero kinahanglan anaa sa matag CKD clinic visit. At ing BMI metung mung numero a unang ta-tingnan. Ing circumference ning baywang ing magsasabi keka tungkul king pekamapanganib a taba — ing taba king tiyan a nakapalibot king batu, atay, at pancreas. Ing normal a BMI a atin maragul a baywang mataas pa rin ing risk.

The Asian-Pacific BMI categories Ang Asian-Pacific BMI categories Ang Asian-Pacific BMI categories Deng Asian-Pacific BMI categories
Why lower cutoffs? The scientific basis. Bakit mas mababang cutoffs? Ang siyentipikong batayan. Nganong mas ubos nga cutoffs? Ang siyentipikong batayan. Bakit mas malumud a cutoffs? Ing siyentipikong basehan.
The lower cutoffs are not arbitrary — they are grounded in over two decades of body-composition and outcomes research. The landmark basis is the 2004 WHO Expert Consultation on BMI in Asian Populations (Lancet 2004;363:157–163), which pooled data from 15 Asian and Pacific countries and found that metabolic complications arose at significantly lower BMI thresholds than in European cohorts. The Philippine Society of Endocrinology, Diabetes and Metabolism (PSEDM) formally adopted these recommendations. Ang mas mababang cutoffs ay hindi arbitraryo — nakabatay ang mga ito sa mahigit dalawang dekada ng pananaliksik sa body composition at mga resulta ng kalusugan. Ang pangunahing batayan ay ang 2004 WHO Expert Consultation on BMI in Asian Populations (Lancet 2004;363:157–163), na nag-pool ng datos mula sa 15 bansang Asya at Pasipiko at natuklasan na ang mga komplikasyong metaboliko ay lumalabas sa mas mababang BMI kumpara sa mga European cohort. Pormal na pinagtibay ng Philippine Society of Endocrinology, Diabetes and Metabolism (PSEDM) ang mga rekomendasyon na ito. Ang mas ubos nga cutoffs dili arbitraryo — nasuportahan kini sa labaw sa duha ka dekada sa body-composition ug outcomes research. Ang sukaranan nga basehan mao ang 2004 WHO Expert Consultation on BMI in Asian Populations (Lancet 2004;363:157–163), nga nag-pool sa datos gikan sa 15 ka nasod sa Asya ug Pasipiko ug nakit-an nga ang metabolic complications nagsulod sa mas ubos nga BMI thresholds kaysa sa mga European cohort. Pormal nga gi-adopt sa Philippine Society of Endocrinology, Diabetes and Metabolism (PSEDM) kining mga rekomendasyon. Ing mas malumud a cutoffs eya arbitraryo — nasuportahan iti king labis duang dekada ning body-composition at outcomes research. Ing pangunahing basehan ing 2004 WHO Expert Consultation on BMI in Asian Populations (Lancet 2004;363:157–163), a nag-pool ning datos mula king 15 bansang Asya at Pasipiko at natuklasan a ing metabolic complications lumutang king mas malumud a BMI kesa king deng European cohort. Pormal a pinagtibay da reng Philippine Society of Endocrinology, Diabetes and Metabolism (PSEDM) deting mga rekomendasyon.
1. Higher body fat at the same BMI 1. Mas mataas na body fat sa parehong BMI 1. Mas taas nga body fat sa pareho nga BMI 1. Mas mataas a body fat king parehong BMI
DEXA scan studies (Deurenberg et al., Int J Obes 1998; Lear et al., Obesity 2010) consistently show that Asians carry 3–5% more total body fat than Europeans at the same BMI. A Filipino man at BMI 24 has the body-fat percentage equivalent to a European man at BMI 27–28. The fat is not just more — it is distributed differently: more visceral (intra-abdominal) and less subcutaneous. Ang mga pag-aaral gamit ang DEXA scan (Deurenberg et al., Int J Obes 1998; Lear et al., Obesity 2010) ay pare-parehong nagpapakita na ang mga Asyano ay may 3–5% na mas mataas na kabuuang body fat kaysa sa mga Europeo sa parehong BMI. Ang isang Pilipinong lalaki sa BMI 24 ay may katumbas na body-fat percentage ng isang Europeong lalaki sa BMI 27–28. Hindi lamang mas marami ang taba — ito ay mas nakakalat sa ibang paraan: mas maraming visceral (intra-abdominal) at mas kaunting subcutaneous. Ang DEXA scan studies (Deurenberg et al., Int J Obes 1998; Lear et al., Obesity 2010) kanunay nagpakita nga ang mga Asyano nagdala og 3–5% nga mas taas nga total body fat kay sa mga Europeo sa pareho nga BMI. Ang Pilipinong lalaki sa BMI 24 adunay katumbas nga body-fat percentage sa Europeong lalaki sa BMI 27–28. Ang taba dili lang mas daghan — lain ang pagkapanagsama niini: mas visceral (intra-abdominal) ug mas gamay nga subcutaneous. Deng DEXA scan studies (Deurenberg et al., Int J Obes 1998; Lear et al., Obesity 2010) parehong nagpapakita a deng Asyano atin 3–5% mas mataas a kabuuang body fat kesa king deng Europeo king parehong BMI. Ing Pilipinong lalaki king BMI 24 atin katumbas a body-fat percentage ning Europeong lalaki king BMI 27–28. Eya lang mas daku ing taba — iba ing pagkalat niti: mas visceral (intra-abdominal) at mas kulang a subcutaneous.
2. Metabolic risk starts earlier 2. Nagsisimula nang mas maaga ang metabolic risk 2. Mas sayo misugod ang metabolic risk 2. Mas aga mimula ing metabolic risk
Prospective studies across Asian populations show that type 2 diabetes, hypertension, and dyslipidaemia begin rising significantly at BMI ≥23, not ≥25. The inflection point for insulin resistance — the core driver of kidney hyperfiltration and proteinuria — is consistently lower in Asians than in Europeans. This is the primary evidence for the ≥23 overweight threshold. Ang mga prospective na pag-aaral sa mga populasyong Asyano ay nagpapakita na ang type 2 diabetes, hypertension, at dyslipidaemia ay nagsisimulang tumaas nang malaki sa BMI ≥23, hindi ≥25. Ang inflection point para sa insulin resistance — ang pangunahing driver ng kidney hyperfiltration at proteinuria — ay palaging mas mababa sa mga Asyano kaysa sa mga Europeo. Ito ang pangunahing ebidensya para sa ≥23 na overweight threshold. Ang prospective studies sa mga populasyon sa Asya nagpakita nga ang type 2 diabetes, hypertension, ug dyslipidaemia nagsugod pagtaas pag-ayo sa BMI ≥23, dili ≥25. Ang inflection point alang sa insulin resistance — ang nag-una nga driver sa kidney hyperfiltration ug proteinuria — kanunay mas ubos sa mga Asyano kaysa sa mga Europeo. Kini ang nag-una nga ebidensya para sa ≥23 nga overweight threshold. Deng prospective studies king deng populasyong Asyano nagpapakita a ing type 2 diabetes, hypertension, at dyslipidaemia nagsisimulang tumaas nang malaki king BMI ≥23, aliwa ≥25. Ing inflection point para king insulin resistance — ing pangunahing driver ning kidney hyperfiltration at proteinuria — palagi mas malumud king deng Asyano kesa king deng Europeo. Iti ing pangunahing ebidensya para king ≥23 a overweight threshold.
3. Visceral fat — the most dangerous kind 3. Visceral fat — ang pinaka-mapanganib na uri 3. Visceral fat — ang pinaka-delikadong klase 3. Visceral fat — ing pinaka-mapanganib a klase
CT and MRI studies (Lear et al., CMAJ 2007; Huxley et al., Obes Rev 2008) confirm that South and Southeast Asians — including Filipinos — have disproportionately high visceral adiposity compared to Europeans at equivalent BMI. Visceral fat is the metabolically active depot that secretes inflammatory cytokines, drives RAAS activation, and directly promotes kidney hyperfiltration and injury — making it far more harmful than subcutaneous fat at the same total body-fat percentage. Ang mga CT at MRI na pag-aaral (Lear et al., CMAJ 2007; Huxley et al., Obes Rev 2008) ay nagpapatunay na ang Timog at Timog-Silangang mga Asyano — kasama ang mga Pilipino — ay may disproportionately na mataas na visceral adiposity kumpara sa mga Europeo sa katumbas na BMI. Ang visceral fat ang metabolically active depot na nagsesekrete ng mga inflammatory cytokines, nagdo-drive ng RAAS activation, at direktang nagpo-promote ng kidney hyperfiltration at pinsala — na ginagawa itong mas mapaminsala kaysa sa subcutaneous fat sa parehong kabuuang body-fat percentage. Ang CT ug MRI studies (Lear et al., CMAJ 2007; Huxley et al., Obes Rev 2008) nagkumpirma nga ang South ug Southeast Asian — lakip ang mga Pilipino — adunay disproportionately taas nga visceral adiposity kompara sa mga Europeo sa katumbas nga BMI. Ang visceral fat ang metabolically active depot nga nag-secrete sa inflammatory cytokines, nagpaandar sa RAAS activation, ug direkta nagpasiugda sa kidney hyperfiltration ug kadaot — nga naghimo niini nga mas makadaot kaysa sa subcutaneous fat sa pareho nga total body-fat percentage. Deng CT at MRI studies (Lear et al., CMAJ 2007; Huxley et al., Obes Rev 2008) nagpapatunay a deng South at Southeast Asian — kasama deng Pilipino — atin disproportionately mataas a visceral adiposity kumpara king deng Europeo king katumbas a BMI. Ing visceral fat ing metabolically active depot a nag-secrete ning deng inflammatory cytokines, nag-drive ning RAAS activation, at direkta nagpo-promote ning kidney hyperfiltration at pinsala — na ginagawa itong mas mapaminsala kesa king subcutaneous fat king parehong kabuuang body-fat percentage.
4. Endorsed by WHO, PSEDM, and international guidelines 4. Sinuportahan ng WHO, PSEDM, at internasyonal na mga alituntunin 4. Gi-endorse sa WHO, PSEDM, ug internasyonal nga mga guideline 4. Sinuportahan da reng WHO, PSEDM, at internasyonal a mga guideline
The WHO Asia-Pacific guidelines (2000), the 2004 WHO Expert Consultation (Lancet), and the International Obesity Task Force all recommend the ≥23/≥25 thresholds for Asian populations. In the Philippines, the PSEDM and the Philippine Heart Association have formally adopted these cutoffs. The 2023 KDIGO Obesity and CKD guidelines also acknowledge that ethnicity-specific BMI thresholds should be used when available — directly validating the use of Asian-Pacific cutoffs in Filipino nephrology practice. Ang WHO Asia-Pacific guidelines (2000), ang 2004 WHO Expert Consultation (Lancet), at ang International Obesity Task Force ay nagrererekomenda ng ≥23/≥25 na mga threshold para sa mga populasyong Asyano. Sa Pilipinas, ang PSEDM at ang Philippine Heart Association ay pormal na pinagtibay ang mga cutoffs na ito. Ang 2023 KDIGO Obesity and CKD guidelines ay kinikilala rin na ang ethnicity-specific na BMI thresholds ay dapat gamitin kung available — direktang nagpapatunay sa paggamit ng Asian-Pacific cutoffs sa Filipino nephrology practice. Ang WHO Asia-Pacific guidelines (2000), ang 2004 WHO Expert Consultation (Lancet), ug ang International Obesity Task Force nagrekomendar sa ≥23/≥25 nga mga threshold para sa mga populasyon sa Asya. Sa Pilipinas, ang PSEDM ug ang Philippine Heart Association pormal nga gi-adopt kining mga cutoffs. Ang 2023 KDIGO Obesity and CKD guidelines nagila usab nga ang ethnicity-specific nga BMI thresholds kinahanglang gamiton kung magamit — direkta nagpatuniyal sa paggamit sa Asian-Pacific cutoffs sa Filipino nephrology practice. Deng WHO Asia-Pacific guidelines (2000), ing 2004 WHO Expert Consultation (Lancet), at ing International Obesity Task Force nagrerekomenda ning ≥23/≥25 a mga threshold para king deng populasyong Asyano. King Pilipinas, ing PSEDM at ing Philippine Heart Association pormal a pinagtibay deting mga cutoffs. Deng 2023 KDIGO Obesity and CKD guidelines kinikilala na ing ethnicity-specific a BMI thresholds dapat gamitin nung available — direkta nagpapatunay king paggamit ning Asian-Pacific cutoffs king Filipino nephrology practice.
Bottom line: The Asian-Pacific cutoffs are not a soft recommendation — they are evidence-based thresholds backed by landmark WHO consultation data, endorsed by Philippine specialty societies, and now incorporated into KDIGO nephrology guidelines. Using the Western cutoffs in a Filipino patient is not neutral: it actively delays the recognition of metabolic and kidney risk by up to a full BMI unit. Buod: Ang Asian-Pacific cutoffs ay hindi lamang isang malambot na rekomendasyon — ang mga ito ay evidence-based na threshold na sinusuportahan ng landmark WHO consultation data, sinuportahan ng mga Philippine specialty societies, at ngayon ay isinama sa KDIGO nephrology guidelines. Ang paggamit ng Western cutoffs sa isang Pilipinong pasyente ay hindi neutral: aktibo nitong nide-delay ang pagkilala ng metabolic at kidney risk ng hanggang isang buong BMI unit. Konklusyon: Ang Asian-Pacific cutoffs dili malumo nga rekomendasyon — kini evidence-based nga thresholds nga gisuportahan sa landmark WHO consultation data, gi-endorse sa Philippine specialty societies, ug karon gilakip sa KDIGO nephrology guidelines. Ang paggamit sa Western cutoffs sa Pilipinong pasyente dili neutral: aktibo kining nagpalangan sa pagkilala sa metabolic ug kidney risk hangtod sa usa ka tibuok BMI unit. Buod: Deng Asian-Pacific cutoffs aliwa malambot a rekomendasyon — evidence-based a mga threshold iti a sinusuportahan da landmark WHO consultation data, sinuportahan da deng Philippine specialty societies, at ngeni isinama na king KDIGO nephrology guidelines. Ing paggamit ning Western cutoffs king Pilipinong pasyente aliwa neutral: aktibo nitong nide-delay ing pagkilala ning metabolic at kidney risk anggang isang buong BMI unit.
| CategoryKategoryaKategoriyaKategoriya | Asian-Pacific BMI (kg/m²)Asian-Pacific BMI (kg/m²)Asian-Pacific BMI (kg/m²)Asian-Pacific BMI (kg/m²) | "Western" BMI (kg/m²)"Western" BMI (kg/m²)"Western" BMI (kg/m²)"Western" BMI (kg/m²) | What this means for your kidneysAno ang ibig sabihin sa iyong batoUnsay gipasabot sa imong kidneyNano ya ing buring sabian king batu mu |
|---|---|---|---|
| UnderweightKulang sa timbangKulang sa timbangKulang king timbang | <18.5 | <18.5 | In CKD: associated with worse outcomes — protein-energy wasting, frailty, poor dialysis tolerance.Sa CKD: nauugnay sa mas masamang resulta — protein-energy wasting, kahinaan, mahinang pagtiis sa dialysis.Sa CKD: nalangkit sa mas dautang resulta — protein-energy wasting, kaluya, dautang pag-agwanta sa dialysis.King CKD: nauugnay king mas masamang resulta — protein-energy wasting, kaluya, mahinang pagtitis king dialysis. |
| NormalNormalNormalNormal | 18.5–22.9 | 18.5–24.9 | The lowest-risk range for Filipino kidney patients.Ang range na may pinakamababang risk para sa mga Pilipinong may sakit sa bato.Ang range nga adunay pinakaubos nga risk alang sa mga Pilipinong adunay sakit sa kidney.Ing range a atin pekamababang risk para king deng Pilipino a atin sakit king batu. |
| OverweightOverweightOverweightOverweight | 23.0–24.9 | 25.0–29.9 | Already an increased risk of hyperfiltration, proteinuria, fatty liver, and progression.May tumaas nang risk ng hyperfiltration, proteinuria, fatty liver, at paglala.Naa nay misaka nga risk sa hyperfiltration, proteinuria, fatty liver, ug paglala.Atin nang dinagdag a risk ning hyperfiltration, proteinuria, fatty liver, at paglala. |
| Obese (Class I)Obese (Class I)Obese (Class I)Obese (Class I) | ≥25.0 | ≥30.0 | Significantly higher risk of new-onset CKD, faster progression, and worse cardiovascular outcomes.Mas mataas na risk ng bagong CKD, mas mabilis na paglala, at mas masamang resulta sa puso.Mas taas nga risk sa bag-ong CKD, mas paspas nga paglala, ug mas dautang resulta sa kasingkasing.Mas mataas a risk ning bayung CKD, mas mabilis a paglala, at mas masamang resulta king pusu. |
| Obese (Class II)Obese (Class II)Obese (Class II)Obese (Class II) | ≥30.0 | ≥35.0 | Now also at risk of obesity-related glomerulopathy, severe sleep apnoea, and surgical complications.Ngayon ay may risk din ng obesity-related glomerulopathy, malalang sleep apnea, at komplikasyon sa operasyon.Karon adunay risk usab sa obesity-related glomerulopathy, grabe nga sleep apnea, ug komplikasyon sa operasyon.Ngeni atin din risk ning obesity-related glomerulopathy, grabe a sleep apnea, at komplikasyon king operasyon. |
Where Filipinos actually stand — the national numbers Saan nakatayo ang mga Pilipino — ang pambansang datos Asa nagbarog ang mga Pilipino — ang nasudnong numero Atinu ing kalagyan da reng Pilipino — deng pambansang numero
The 2019 National Nutrition Survey (DOST-FNRI) — the most recent nationally representative dataset — shows that the overweight and obesity problem in the Philippines is significantly larger than Western BMI cutoffs suggest. Using the correct Asian-Pacific standard, more than 1 in 3 Filipino adults is already overweight or obese. Ang 2019 National Nutrition Survey (DOST-FNRI) — ang pinakabagong pambansang datos — ay nagpapakita na ang problema sa overweight at obesity sa Pilipinas ay mas malaki kaysa sa ipinapakita ng Western BMI cutoffs. Gamit ang tamang Asian-Pacific standard, mahigit 1 sa bawat 3 Pilipinong nasa hustong gulang ay overweight o obese na. Ang 2019 National Nutrition Survey (DOST-FNRI) — ang pinaka-bag-ong nasudnong datos — nagpakita nga ang problema sa overweight ug obesity sa Pilipinas mas dako kay sa gipakita sa Western BMI cutoffs. Gamit ang husto nga Asian-Pacific standard, labaw sa 1 sa matag 3 Pilipinong hamtong overweight o obese na. Ing 2019 National Nutrition Survey (DOST-FNRI) — ing pinakabalyu a pambansang datos — nagpapakita na ing problema sa overweight at obesity king Pilipinas mas malagyo kesa sa ipinapakita da reng Western BMI cutoffs. Gamit ing tama a Asian-Pacific standard, labis 1 king 3 Pilipinong adulto ay overweight o obese na.
⚠️ The hidden 16.6%: More than 1 in 6 Filipino adults — approximately 11 million people — would be classified as normal weight by the Western BMI threshold (≥25) but are already overweight by the Asian-Pacific standard (≥23). These individuals carry increased visceral fat, elevated cardiovascular risk, and measurably higher rates of insulin resistance and proteinuria — yet they receive a false reassurance from a "normal" BMI result. ⚠️ Ang nakatagong 16.6%: Mahigit 1 sa bawat 6 Pilipinong nasa hustong gulang — humigit-kumulang 11 milyong tao — ay iuuri bilang normal na timbang sa ilalim ng Western BMI threshold (≥25) ngunit overweight na sila ayon sa Asian-Pacific standard (≥23). Ang mga indibidwal na ito ay may mas mataas na visceral fat, mas mataas na cardiovascular risk, at mas mataas na insulin resistance at proteinuria — ngunit nakakakuha sila ng maling katiyakan mula sa isang "normal" na resulta ng BMI. ⚠️ Ang tinagoan nga 16.6%: Labaw sa 1 sa 6 Pilipinong hamtong — mga 11 milyon ka tawo — ma-classify ingon normal nga timbang sa Western BMI threshold (≥25) apan overweight na sila sumala sa Asian-Pacific standard (≥23). Kining mga indibidwal adunay mas taas nga visceral fat, mas taas nga cardiovascular risk, ug mas taas nga insulin resistance ug proteinuria — apan makadawat sila og sayop nga kasiguruhan gikan sa "normal" nga resulta sa BMI. ⚠️ Ing nakatago a 16.6%: Labis 1 king 6 Pilipinong adulto — mga 11 milyong tau — ikuklase bilang normal a timbang king Western BMI threshold (≥25) ngan overweight ne sila ayon king Asian-Pacific standard (≥23). Deting mga indibidwal atin mas mataas a visceral fat, mas mataas a cardiovascular risk, at mas mataas a insulin resistance at proteinuria — ngan makakuha sila ning mapandayang katiyakan mula king "normal" a resulta ning BMI.
| BMI CategoryKategorya ng BMIKategoriya sa BMIKategoriya ning BMI | Asian-Pacific rangeAsian-Pacific rangeAsian-Pacific rangeAsian-Pacific range | Filipino adults (%)Pilipinong adulto (%)Pilipinong hamtong (%)Pilipinong adulto (%) | Trend vs 2015Trend kumpara sa 2015Trend vs 2015Trend vs 2015 |
|---|---|---|---|
| UnderweightKulang sa timbangKulang sa timbangKulang king timbang | <18.5 | 11.1% | ↓ Decreasing |
| Normal weightNormal na timbangNormal nga timbangNormal a timbang | 18.5–22.9 | 52.3% | ↓ Decreasing |
| OverweightOverweightOverweightOverweight | 23.0–24.9 | 16.6% | ↑ Increasing |
| Obese Class IObese Class IObese Class IObese Class I | 25.0–29.9 | 16.8% | ↑↑ Rapidly increasing |
| Obese Class IIObese Class IIObese Class IIObese Class II | ≥30.0 | 3.2% | ↑↑ Rapidly increasing |
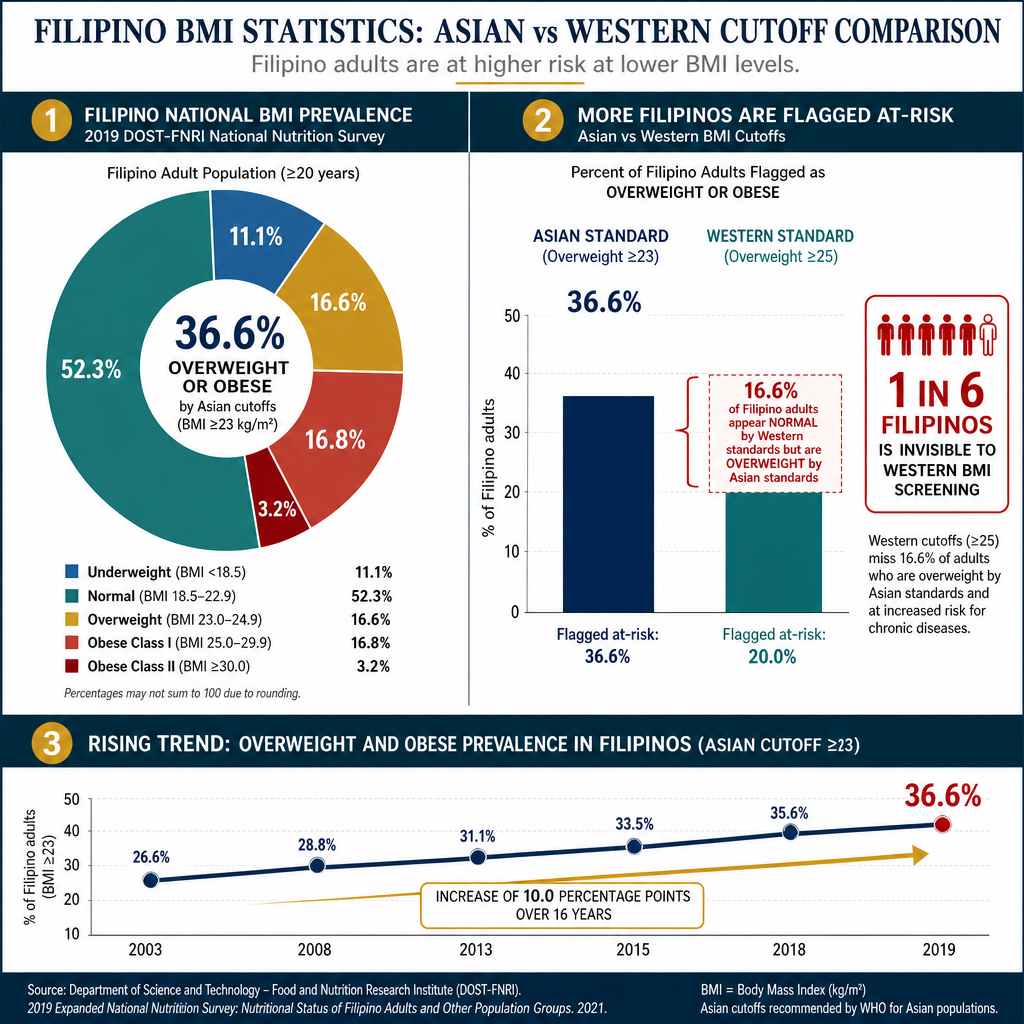
The trend is also important: the combined overweight and obesity rate has risen from 26.6% in 2003 to 36.6% in 2019 — a 38% relative increase in 16 years. At current trajectory, more than half of Filipino adults may be overweight or obese by Asian standards by 2035, making this one of the fastest-growing public health crises in the Philippines. Mahalaga rin ang trend: ang combined na rate ng overweight at obesity ay tumaas mula sa 26.6% noong 2003 hanggang 36.6% noong 2019 — isang 38% na pagtaas sa loob ng 16 taon. Sa kasalukuyang takbo, mahigit kalahati ng mga Pilipinong nasa hustong gulang ay maaaring maging overweight o obese sa pamamagitan ng Asian standards sa 2035, na ginagawa itong isa sa pinakamabilis na lumalaking krisis sa pampublikong kalusugan sa Pilipinas. Importante usab ang trend: ang gihiusang rate sa overweight ug obesity misaka gikan sa 26.6% sa 2003 ngadto sa 36.6% sa 2019 — usa ka 38% nga relatibong pagtaas sulod sa 16 ka tuig. Sa kasamtangang agianan, labaw sa katunga sa mga Pilipinong hamtong mahimong overweight o obese sumala sa Asian standards sa 2035, nga naghimo niini nga usa sa labing paspas nga nagtubo nga krisis sa kahimsog sa publiko sa Pilipinas. Malagung din ing trend: ing combined rate ning overweight at obesity misaka mula king 26.6% king 2003 anggang 36.6% king 2019 — isang 38% a pagtaas king loob ning 16 banwa. King kasalukuyang agos, labis kalahati da reng Pilipinong adulto ay maging overweight o obese ayon king Asian standards king 2035, na ginagawa itong isa sa pinakamabilis a lumalaking krisis king kalusugan para king publiko king Pilipinas.
The waist matters as much as the weight Kasinghalaga ng timbang ang baywang Susama ka importante sa timbang ang hawak Kasing-importante ning timbang ing baywang
For Filipinos, the waist-circumference targets are also lower than the Western numbers: Para sa mga Pilipino, ang waist-circumference targets ay mas mababa rin kaysa sa Western numbers: Para sa mga Pilipino, ang waist-circumference targets mas ubos usab kay sa Western numbers: Para king deng Pilipino, deng waist-circumference targets mas malumud din kesa keng Western numbers:
Filipino men Mga lalaking Pilipino Lalaki nga Pilipino Lalaking Pilipino
Waist circumference <90 cm (<36 inches). Above 90 cm is associated with increased metabolic and kidney risk. Circumference ng baywang <90 cm (<36 pulgada). Lampas 90 cm ay nauugnay sa mas mataas na metabolic at kidney risk. Circumference sa hawak <90 cm (<36 pulgada). Labaw sa 90 cm nalangkit sa mas taas nga metabolic ug kidney risk. Circumference ning baywang <90 cm (<36 pulgada). Labis 90 cm nauugnay king mas mataas a metabolic at kidney risk.
Filipino women Mga babaeng Pilipina Babaye nga Pilipino Babaing Pilipina
Waist circumference <80 cm (<32 inches). Above 80 cm is associated with increased metabolic and kidney risk. Circumference ng baywang <80 cm (<32 pulgada). Lampas 80 cm ay nauugnay sa mas mataas na metabolic at kidney risk. Circumference sa hawak <80 cm (<32 pulgada). Labaw sa 80 cm nalangkit sa mas taas nga metabolic ug kidney risk. Circumference ning baywang <80 cm (<32 pulgada). Labis 80 cm nauugnay king mas mataas a metabolic at kidney risk.
Measure at the level of the navel (umbilicus), with a relaxed belly, after a normal exhale. The number tracks more closely with kidney and cardiovascular risk than total body weight does. Sukatin sa antas ng pusod, na nakarelax ang tiyan, pagkatapos ng normal na pagbuga. Mas malapit ang ugnayan ng numerong ito sa kidney at cardiovascular risk kaysa sa kabuuang timbang. Sukda sa lebel sa pusod, nga relax ang tiyan, human sa normal nga pag-ihaya. Mas duol ang relasyon sa numero sa kidney ug cardiovascular risk kay sa total nga timbang. Sukatan king lebel ning pusud, a relax ing tiyan, kayari ning normal a pamangiba. Mas duol ing ugnayan ning numero king kidney at cardiovascular risk kesa keng kabuuang timbang.
Your BMI — calculated with Filipino cutoffs. Ang iyong BMI — gamit ang Filipino cutoffs. Ang imong BMI — gigamit ang Filipino cutoffs. Ing kekang BMI — gamit ing Filipino cutoffs.
Type in your weight and height. The verdict uses the WHO Asia-Pacific cutoffs that apply to Filipinos. I-type ang iyong timbang at taas. Ang verdict ay gumagamit ng WHO Asia-Pacific cutoffs na nababagay sa mga Pilipino. I-type ang imong timbang ug gitas-on. Ang verdict naggamit sa WHO Asia-Pacific cutoffs nga moangay sa mga Pilipino. I-type ing kekang timbang at tas. Ing verdict gagamit ning WHO Asia-Pacific cutoffs a moangay king deng Pilipino.
For education only. Discuss your numbers and any weight-loss plan with your nephrologist before changing diet, medications, or activity, especially if you are on dialysis or have advanced CKD. Para sa edukasyon lamang. Pag-usapan ang iyong numero at anumang weight-loss plan sa iyong nephrologist bago palitan ang diyeta, gamot, o aktibidad, lalo na kung nasa dialysis ka o may advanced CKD. Alang lang sa edukasyon. Istorya sa imong nephrologist bahin sa imong numero ug bisan unsang weight-loss plan sa wala pa moilis sa diyeta, tambal, o aktibidad, ilabi na kung anaa ka sa dialysis o adunay advanced CKD. Para king edukasyon mu. Pakipag-istorya king kekang nephrologist tungkul king kekang numero at anumang weight-loss plan bago ipalit ing diyeta, gamot, o aktibidad.
What excess weight actually does to your kidneys. Ano talaga ang ginagawa ng sobrang timbang sa iyong bato. Unsa gyud ang gibuhat sa sobra nga timbang sa imong kidney. Nano talaga ing didapatan ning sobrang timbang king kekang batu.
Excess body fat — especially the visceral fat around the belly and the fat infiltrating the liver — is not a passive storage problem. It is a metabolically active organ that pushes the kidneys hard in three specific ways. Understanding these helps explain why weight loss helps the kidneys at every stage of CKD. Ang sobrang taba sa katawan — lalo na ang visceral fat sa paligid ng tiyan at ang taba sa atay — ay hindi lang basta nakaimbak. Isa itong active na organ na nagbibigay-pasakit sa bato sa tatlong tiyak na paraan. Ang pag-unawa sa mga ito ay nagpapaliwanag kung bakit nakakatulong ang weight loss sa lahat ng stage ng CKD. Ang sobra nga tambok sa lawas — ilabi na ang visceral fat sa palibot sa tiyan ug ang tambok sa atay — dili lang basta gitago. Usa kini ka aktibong organ nga nagpasakit sa kidney sa tulo ka tukma nga paagi. Ang pagsabot niini nagpasabot nganong makatabang ang weight loss sa matag stage sa CKD. Ing sobrang taba king katawan — lalu na ing visceral fat king palibot ning tiyan at ing taba king atay — ali yang basta tinago. Metung yang aktibong organ a magpasakit king batu king tatlong tiyak a paraan.

Hyperfiltration injury Pinsala mula sa hyperfiltration Kadaot gikan sa hyperfiltration Pinsala manibat king hyperfiltration
A bigger body needs to be filtered, so the kidneys raise the pressure inside each glomerulus. Over years, that raised pressure damages the filter, leaks protein into the urine, and scars nephrons. Same mechanism that diabetes uses — and obesity often piggy-backs on diabetes. Mas malaking katawan ang dapat i-filter, kaya pinapataas ng bato ang presyon sa loob ng bawat glomerulus. Sa paglipas ng taon, ang mataas na presyon ay sumisira sa filter, naglalabas ng protina sa ihi, at nagpapaiwan ng peklat sa nephron. Pareho ng mekanismo ng diabetes — at madalas magkaakibat ang obesity at diabetes. Mas dakong lawas ang kinahanglan i-filter, mao nga gipataas sa kidney ang presyon sa sulod sa matag glomerulus. Sa paglabay sa katuigan, ang taas nga presyon nakadaot sa filter, mogawas ang protina sa ihi, ug nag-uwat sa nephron. Susama nga mekanismo sa diabetes — ug subsob magkauban ang obesity ug diabetes. Mas maragul a katawan ing dapat i-filter, kaya pinapataas ning batu ing presyon king sulud ning balang glomerulus. Migit ning panaun, ing mataas a presyon nagsisira king filter, gagawa ning protina king ihi.
Fatty liver to fatty kidney Fatty liver patungo sa fatty kidney Fatty liver paingon sa fatty kidney Fatty liver patungu king fatty kidney
MASLD/MASH (the new name for fatty liver disease) is now common in overweight Filipinos. It produces inflammatory and clotting factors that damage the kidney filter. Patients with MASH have higher rates of proteinuria and CKD than those without. Ang MASLD/MASH (ang bagong pangalan ng fatty liver disease) ay karaniwan na ngayon sa mga overweight na Pilipino. Gumagawa ito ng inflammatory at clotting factors na sumisira sa filter ng bato. Mas mataas ang rates ng proteinuria at CKD sa mga pasyenteng may MASH. Ang MASLD/MASH (ang bag-ong ngalan sa fatty liver disease) kasagaran na karon sa mga overweight nga Pilipino. Mohimo kini og inflammatory ug clotting factors nga makadaot sa filter sa kidney. Mas taas ang rates sa proteinuria ug CKD sa mga pasyente nga adunay MASH. Ing MASLD/MASH (ing bayung lagyu ning fatty liver disease) kasagaran na ngeni king deng overweight a Pilipino. Magawa yang inflammatory at clotting factors a sasaktan ing filter ning batu.
Metabolic syndrome nephropathy Metabolic syndrome nephropathy Metabolic syndrome nephropathy Metabolic syndrome nephropathy
Belly fat drives insulin resistance, hypertension, dyslipidaemia, and uric acid elevation. Each of these is independently bad for the kidneys; together they accelerate decline even before diabetes is diagnosed. This pattern — sometimes called "metabolic syndrome nephropathy" — is the largest growing cause of CKD in middle-aged Filipinos. Ang taba sa tiyan ay nagdudulot ng insulin resistance, hypertension, dyslipidemia, at pagtaas ng uric acid. Bawat isa ay nakakasama na para sa bato; pagsasama-sama, mas mabilis ang paglala kahit hindi pa na-diagnose ang diabetes. Ang patern na ito — minsang tinatawag na "metabolic syndrome nephropathy" — ang pinakamabilis na lumalaking sanhi ng CKD sa mga middle-aged na Pilipino. Ang tambok sa tiyan naghimo og insulin resistance, hypertension, dyslipidemia, ug pagsaka sa uric acid. Matag usa niini dautan na sa kidney; sa kombinasyon, mas paspas ang paglala bisan wala pa ma-diagnose ang diabetes. Kining patern — usahay tawagong "metabolic syndrome nephropathy" — mao ang pinakapaspas nga nag-uswag nga hinungdan sa CKD sa middle-aged nga Pilipino. Ing taba king tiyan magdudulot ning insulin resistance, hypertension, dyslipidemia, at pagtaas ning uric acid. Balang metung makasamang king batu; pamipisan-pisan, mas mabilis ing paglala.
The order matters Mahalaga ang pagkakasunod Importante ang pagkasunod Importante ing pagkasunud
Weight gain almost always comes before the kidney injury appears. By the time creatinine starts rising, the kidney damage from years of metabolic stress has already accumulated. The right time to address weight is at the first signs of metabolic syndrome — high BP, high triglycerides, central adiposity, fasting glucose creep — not when the eGFR has already declined. Ang pagtaas ng timbang ay halos palaging nauuna bago lumitaw ang pinsala sa bato. Sa oras na magsimulang tumaas ang creatinine, naipon na ang taon-taong pinsala mula sa metabolic stress. Ang tamang oras para asikasuhin ang timbang ay sa unang senyales ng metabolic syndrome — mataas na BP, mataas na triglycerides, taba sa gitna ng katawan, dahan-dahang pagtaas ng fasting glucose — hindi kapag bumaba na ang eGFR. Ang pagsaka sa timbang halos kanunay mauna sa wala pa motungha ang kadaot sa kidney. Sa pagsugod sa pagsaka sa creatinine, natipon na ang katuigang kadaot gikan sa metabolic stress. Ang husto nga panahon nga atubangon ang timbang mao sa unang senyales sa metabolic syndrome — taas nga BP, taas nga triglycerides, tambok sa tunga sa lawas, hinay nga pagsaka sa fasting glucose — dili kung mikunhod na ang eGFR. Ing pagtaas ning timbang halos kanunaynaunang bago lumitaw ing pinsala king batu. King oras a magumpisang tumaas ing creatinine, naipun na ing taon-taong pinsala manibat king metabolic stress.
Weight-loss targets that actually fit CKD. Mga weight-loss target na tunay na nababagay sa CKD. Mga weight-loss target nga tinuod nga moangay sa CKD. Mga weight-loss target a tunay a moangay king CKD.
The standard general-population advice ("aim for normal BMI", "lose 10% of body weight") is the right starting point in early CKD but the wrong one in late CKD or dialysis. Here is the practical breakdown by stage. Ang karaniwang payo para sa pangkalahatang populasyon ("layunin ang normal BMI", "mawalan ng 10% ng timbang") ang tamang pagsisimulan sa early CKD pero mali sa late CKD o dialysis. Narito ang praktikal na breakdown ayon sa stage. Ang kasagarang tambag para sa pangkalahatang populasyon ("tumong sa normal BMI", "kunhuran og 10% sa timbang") mao ang husto nga sinugdanan sa early CKD apan sayop sa late CKD o dialysis. Ania ang praktikal nga breakdown sumala sa stage. Ing kasagarang tambag para king pangkalahatang populasyon ing tamang sinugdan king early CKD pero mali king late CKD o dialysis.
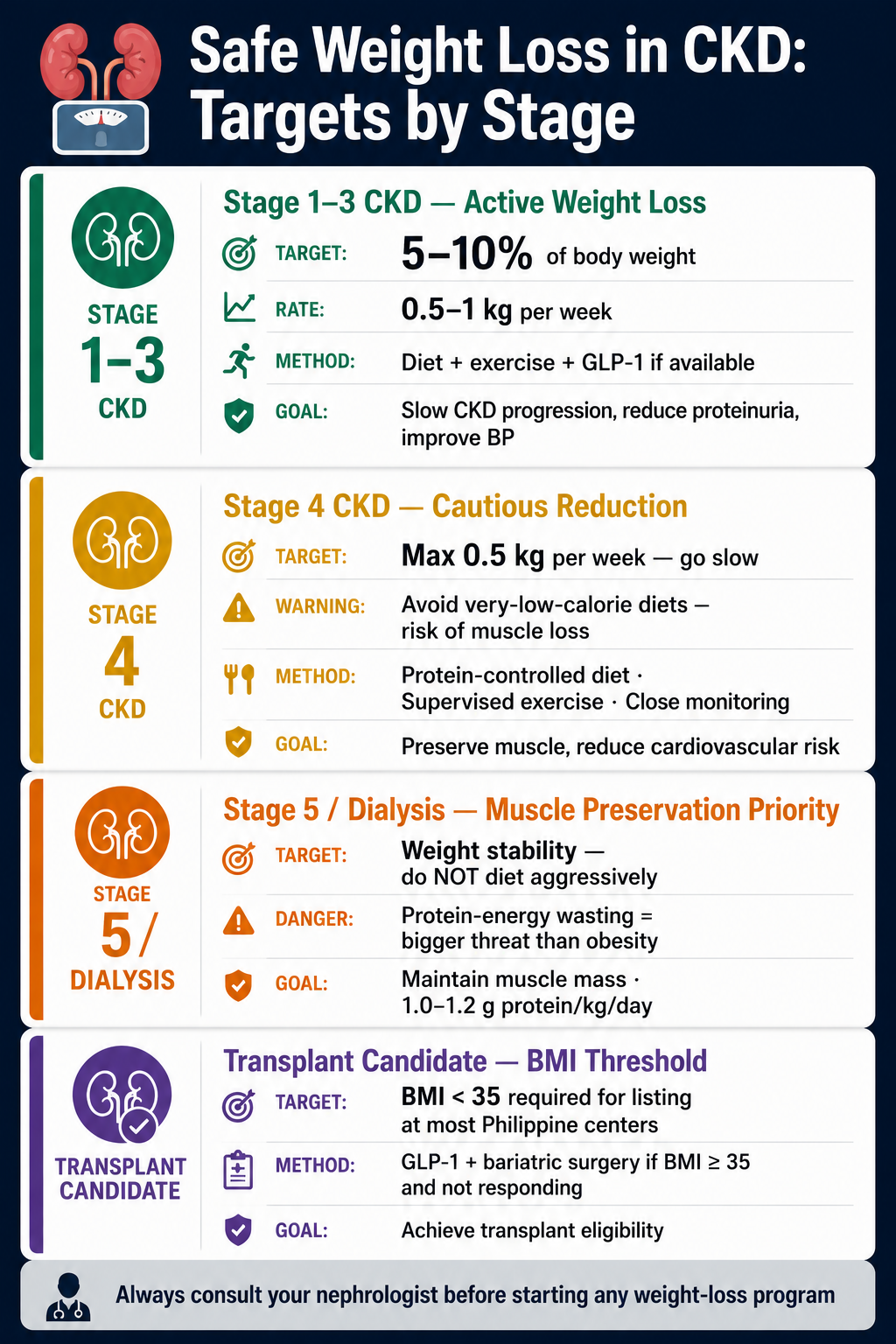
CKD Stage 1–3 (eGFR ≥30) CKD Stage 1–3 (eGFR ≥30) CKD Stage 1–3 (eGFR ≥30) CKD Stage 1–3 (eGFR ≥30)
Target: 5–10% of body weight, sustained. Even a 5% loss in a 75-kg patient (= 3.75 kg) reliably reduces proteinuria and BP. Weight should come from fat, not muscle — protect protein intake at 0.8 g/kg/day and prioritize resistance exercise. Target: 5–10% ng timbang, panatilihin. Kahit 5% loss sa 75-kg na pasyente (= 3.75 kg) ay maaasahang nagbabawas sa proteinuria at BP. Dapat manggaling sa taba ang nawawalang timbang, hindi sa kalamnan — panatilihin ang protein intake sa 0.8 g/kg/araw at unahin ang resistance exercise. Target: 5–10% sa timbang, padayonon. Bisan 5% nga loss sa 75-kg nga pasyente (= 3.75 kg) makasaligan nga makakunhod sa proteinuria ug BP. Kinahanglan gikan sa tambok ang nawala nga timbang, dili sa kaunoran — padayona ang protein intake sa 0.8 g/kg/adlaw ug unaha ang resistance exercise. Target: 5–10% ning timbang. Dapat manggaling king taba ing nawawalang timbang, ali king laman.
CKD Stage 4 (eGFR 15–29) CKD Stage 4 (eGFR 15–29) CKD Stage 4 (eGFR 15–29) CKD Stage 4 (eGFR 15–29)
Target: cautious, slow, supervised. Aim for 0.5 kg/week maximum. Avoid prolonged fasting and crash diets — they accelerate muscle loss going into dialysis. Address the metabolic drivers (BP, sugar) aggressively even if scale weight is stable. Target: maingat, mabagal, supervised. Layunin ang 0.5 kg/linggo bilang maximum. Iwasan ang matagal na pag-aayuno at crash diet — pinapabilis nila ang pagkawala ng kalamnan papunta sa dialysis. Asikasuhin nang mahigpit ang metabolic drivers (BP, sugar) kahit stable ang timbang sa scale. Target: mabinantayon, hinay, supervised. Tumong sa 0.5 kg/semana isip maximum. Likayi ang dugay nga puasa ug crash diet — gipaspas niini ang pagkawala sa kaunoran paingon sa dialysis. Atubangon og hugot ang metabolic drivers (BP, sugar) bisan stable ang timbang sa scale. Target: maingat, mabagal, supervised. Layunin ing 0.5 kg/linggo bilang maximum.
CKD Stage 5 / Dialysis CKD Stage 5 / Dialysis CKD Stage 5 / Dialysis CKD Stage 5 / Dialysis
Target: weight stability with muscle preservation. Active weight-loss programs are usually inappropriate unless preparing for transplant. Focus on protein adequacy (1.0–1.2 g/kg/day on dialysis), resistance exercise, and treating fluid weight (not fat) when "weight" is rising. Target: stable na timbang na may pinapanatiling kalamnan. Kadalasang hindi nababagay ang active weight-loss programs maliban kung naghahanda para sa transplant. Tumutok sa sapat na protein (1.0–1.2 g/kg/araw sa dialysis), resistance exercise, at paggamot sa fluid weight (hindi taba) kapag tumataas ang "timbang". Target: stable nga timbang nga adunay napreserbang kaunoran. Kasagaran dili moangay ang active weight-loss programs gawas kung nagaandam para sa transplant. Tutok sa igo nga protina (1.0–1.2 g/kg/adlaw sa dialysis), resistance exercise, ug pagtambal sa fluid weight (dili tambok) kung nagsaka ang "timbang". Target: stable na timbang. Kasagaran ali nababagay ing active weight-loss programs maliban king nag-aandam para king transplant.
"How much is too much?" — a practical answer "Magkano ang sobra na?" — isang praktikal na sagot "Pila ang sobra na?" — usa ka praktikal nga tubag "Pilan ing sobra na?" — metung a praktikal a sagut
For a Filipino patient with CKD, here are the rough thresholds where weight loss becomes a clear priority — not just "nice to have": Para sa pasyenteng Pilipinong may CKD, narito ang mga thresholds kung saan nagiging malinaw na priyoridad ang weight loss — hindi lang "maganda kung magkaroon": Alang sa pasyente nga Pilipino nga adunay CKD, ania ang mga threshold kung asa nahimong klaro nga priyoridad ang weight loss — dili lang "nindot kung anaa": Para king pasyenteng Pilipinong atin CKD, narito deng thresholds:
| FindingNatuklasanNakit-anNatuklasan | What to doAno ang gagawinUnsay buhatonNano ya ing daptan |
|---|---|
| BMI ≥27.5 (Asia-Pacific) plus rising proteinuria or BPBMI ≥27.5 (Asia-Pacific) plus tumataas na proteinuria o BPBMI ≥27.5 (Asia-Pacific) plus nagsaka nga proteinuria o BPBMI ≥27.5 plus tumataas a proteinuria o BP | Active weight-loss intervention indicated. 5–10% target.Aktibong weight-loss intervention ang dapat. 5–10% target.Aktibong weight-loss intervention ang gikinahanglan. 5–10% target.Aktibong weight-loss intervention ing dapat. 5–10% target. |
| BMI ≥30 at any CKD stage 1–4BMI ≥30 sa anumang CKD stage 1–4BMI ≥30 sa bisan unsang CKD stage 1–4BMI ≥30 king anumang CKD stage 1–4 | Active weight-loss intervention. Consider GLP-1 RA discussion with nephrologist.Aktibong weight-loss intervention. Pag-isipan ang GLP-1 RA na pag-uusap sa nephrologist.Aktibong weight-loss intervention. Hunahunaa ang GLP-1 RA nga panagstorya sa nephrologist.Aktibong weight-loss intervention. Pakipag-istorya king nephrologist tungkul king GLP-1 RA. |
| BMI ≥35 in a transplant candidateBMI ≥35 sa transplant candidateBMI ≥35 sa transplant candidateBMI ≥35 king transplant candidate | Often a barrier to transplant listing. Bariatric surgery referral often appropriate.Madalas na hadlang sa transplant listing. Madalas naaangkop ang bariatric surgery referral.Subsob nga babag sa transplant listing. Subsob moangay ang bariatric surgery referral.Madalas a hadlang king transplant listing. Madalas moangay ing bariatric surgery referral. |
| Waist >90 cm (men) / >80 cm (women) with normal BMIBaywang >90 cm (lalaki) / >80 cm (babae) na may normal BMIHawak >90 cm (lalaki) / >80 cm (babaye) nga adunay normal BMIBaywang >90 cm (lalaki) / >80 cm (babai) a atin normal BMI | "Normal weight obesity" — focus on visceral fat reduction, resistance exercise, BP and sugar control."Normal weight obesity" — tumutok sa pagbawas ng visceral fat, resistance exercise, BP at sugar control."Normal weight obesity" — tutok sa pagpakunhod sa visceral fat, resistance exercise, BP ug sugar control."Normal weight obesity" — tutuk king pagpababa ning visceral fat. |
| BMI <22 in a CKD stage 4 or dialysis patient losing weightBMI <22 sa CKD stage 4 o dialysis patient na nagbabawas ng timbangBMI <22 sa CKD stage 4 o dialysis patient nga nagkawala og timbangBMI <22 king CKD stage 4 o dialysis patient a nagbabawas ning timbang | Red flag for protein-energy wasting. Focus on regaining muscle and adequate calories. Weight loss is no longer the goal.Red flag para sa protein-energy wasting. Tumutok sa pagbalik ng kalamnan at sapat na calories. Hindi na ang weight loss ang layunin.Red flag para sa protein-energy wasting. Tutok sa pagbalik sa kaunoran ug igo nga calories. Dili na ang weight loss ang tumong.Red flag para king protein-energy wasting. Tutuk king pagbalik ning laman. |
How to lose weight safely when you have CKD. Paano magbawas ng timbang nang ligtas kung may CKD ka. Unsaon pagkunhod sa timbang nga luwas kung adunay CKD ka. Paano magbawas ning timbang a ligtas nung atin kang CKD.
The general weight-loss advice you see in magazines or on social media is often wrong for CKD patients — particularly the high-protein, high-potassium, low-carb diets that are popular online. Below is the kidney-safe version. Ang pangkalahatang weight-loss advice sa magazine o social media ay madalas mali para sa pasyente sa CKD — lalo na ang high-protein, high-potassium, low-carb diet na sikat online. Narito ang kidney-safe na bersyon. Ang kasagarang weight-loss advice sa magazine o social media subsob sayop alang sa pasyente sa CKD — ilabi na ang high-protein, high-potassium, low-carb diet nga inila sa online. Ania ang kidney-safe nga bersyon. Ing pangkalahatang weight-loss advice king magazine o social media madalas mali para king pasyenteng CKD.
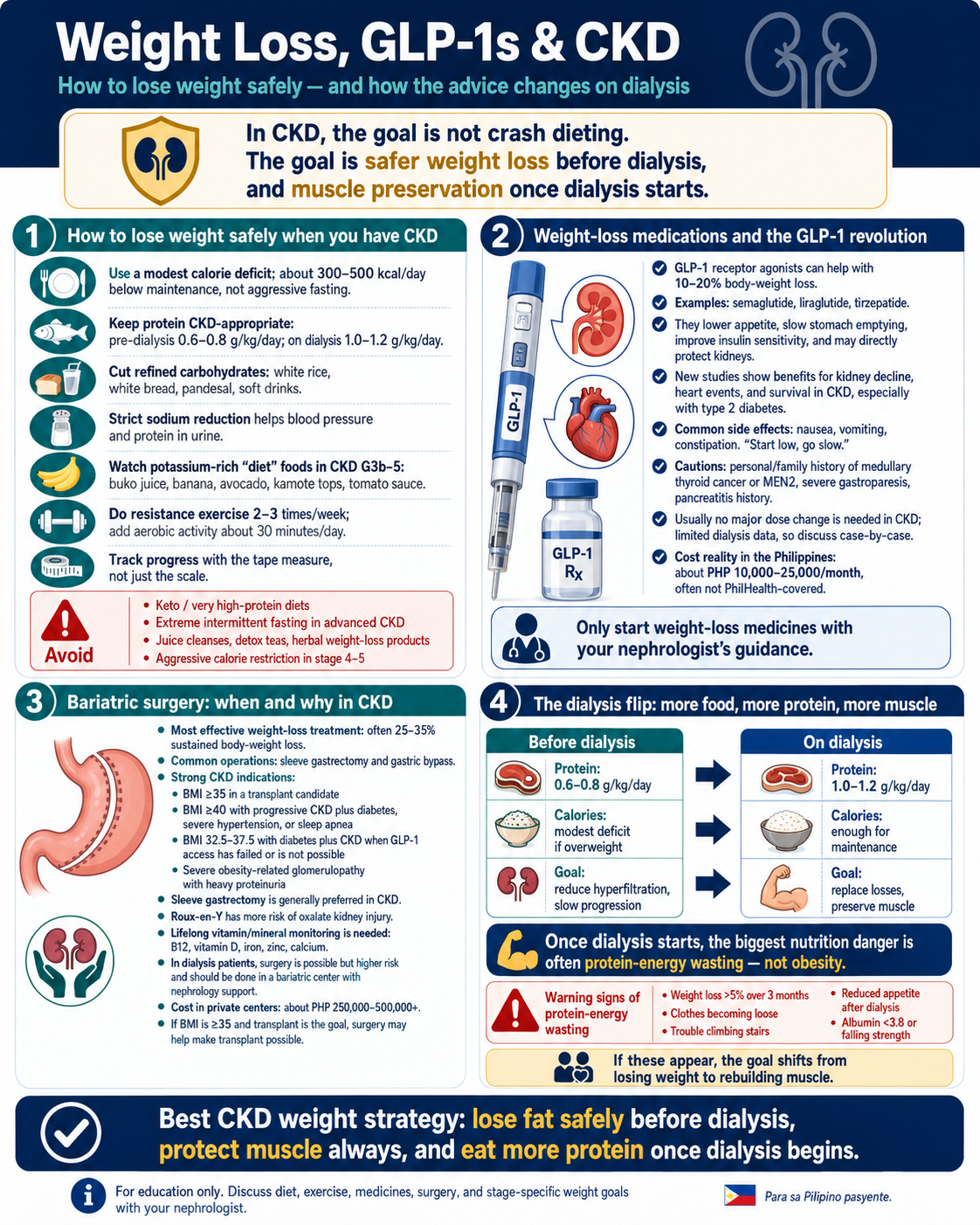
Diet that fits CKD Diyetang nababagay sa CKD Diyeta nga moangay sa CKD Diyetang moangay king CKD
- Modest calorie deficit (300–500 kcal/day below maintenance) — not aggressive fasting.Katamtamang calorie deficit (300–500 kcal/araw na mas mababa sa maintenance) — hindi agresibong pag-aayuno.Kasarangang calorie deficit (300–500 kcal/adlaw nga mas ubos sa maintenance) — dili agresibo nga pagpuasa.Kasarangang calorie deficit — ali agresibong pagaayuno.
- Protein at the CKD-appropriate target (0.6–0.8 g/kg/day in pre-dialysis; 1.0–1.2 g/kg/day on dialysis). High-protein "keto" diets are usually wrong for CKD.Protein sa CKD-appropriate na target (0.6–0.8 g/kg/araw sa pre-dialysis; 1.0–1.2 g/kg/araw sa dialysis). Madalas mali ang high-protein "keto" diet sa CKD.Protina sa CKD-appropriate nga target (0.6–0.8 g/kg/adlaw sa pre-dialysis; 1.0–1.2 g/kg/adlaw sa dialysis). Subsob sayop ang high-protein "keto" diet sa CKD.Protein king CKD-appropriate target. Madalas mali ing high-protein "keto" diet king CKD.
- Reduce refined carbohydrates (white rice, white bread, pandesal, soft drinks) — biggest realistic lever in Filipino diets.Bawasan ang refined carbohydrates (white rice, tinapay, pandesal, soft drinks) — pinakamalaking realistic lever sa diyetang Pilipino.Pakunhura ang refined carbohydrates (white rice, tinapay, pandesal, soft drinks) — pinakadakong realistic lever sa diyetang Pilipino.Bawasan ing refined carbohydrates (white rice, pandesal, soft drinks).
- Strict sodium reduction — our full Filipino sodium guide — also helps BP and proteinuria.Mahigpit na pagbawas ng sodium — aming buong Filipino sodium guide — tumutulong din sa BP at proteinuria.Hugot nga pagpakunhod sa sodium — among bug-os nga Filipino sodium guide — makatabang usab sa BP ug proteinuria.Mahigpit a pagbabawas ning sodium — amin a buong Filipino sodium guide.
- Watch potassium-rich "diet" foods — buko juice, banana, avocado, kamote tops, tomato sauce. They are healthy in general but risky in CKD G3b–5.Bantayan ang potassium-rich "diet" foods — buko juice, saging, abukado, kamote tops, tomato sauce. Healthy sila sa pangkalahatan pero risky sa CKD G3b–5.Bantayi ang potassium-rich "diet" foods — buko juice, saging, abukado, kamote tops, tomato sauce. Himsog sila sa kasagaran apan risky sa CKD G3b–5.Bantayan deng potassium-rich "diet" foods — buko juice, saging, abukado, kamote tops.
Exercise that fits CKD Ehersisyong nababagay sa CKD Ehersisyong moangay sa CKD Ehersisyong moangay king CKD
- Resistance exercise 2–3 times per week — for arm, leg, and trunk muscles. Bands, light dumbbells, or bodyweight (squats, wall push-ups, sit-to-stand) are enough. This is the single most protective exercise for kidney patients.Resistance exercise 2–3 beses sa isang linggo — para sa kalamnan ng braso, binti, at katawan. Sapat na ang bands, magagaang dumbbell, o bodyweight (squats, wall push-ups, sit-to-stand). Ito ang pinakamabisang ehersisyo para sa pasyente sa bato.Resistance exercise 2–3 ka beses kada semana — para sa kaunoran sa bukton, bitiis, ug lawas. Igo na ang bands, gaan nga dumbbell, o bodyweight (squats, wall push-ups, sit-to-stand). Mao kini ang pinakamaepektibo nga ehersisyo para sa pasyente sa kidney.Resistance exercise 2–3 beses king metung a linggo — para king laman ning gamat, bitis, at katawan.
- Aerobic activity — 30 minutes/day of brisk walking, cycling, or pool walking. Spread across the day if needed.Aerobic activity — 30 minuto/araw ng brisk walking, cycling, o pool walking. Hatiin sa loob ng araw kung kailangan.Aerobic activity — 30 minuto/adlaw nga brisk walking, cycling, o pool walking. Bahina sa tibuok adlaw kung kinahanglan.Aerobic activity — 30 minuto/aldo ning brisk walking, cycling, o pool walking.
- Avoid extreme exertion in summer heat or with active infections.Iwasan ang sobrang pagod sa init ng tag-araw o kapag may aktibong impeksyon.Likayi ang sobra nga kapuy sa init sa ting-init o kung adunay aktibong impeksyon.Iwasan ing sobrang pagal king pali ning tag-init o nung atin aktibong impeksyon.
- If on dialysis, intra-dialytic exercise (gentle pedaling during sessions) is safe and effective when supervised.Kung nasa dialysis, ang intra-dialytic exercise (banayad na pedaling sa sesyon) ay ligtas at epektibo kapag may supervisor.Kung anaa sa dialysis, ang intra-dialytic exercise (hinay nga pedaling sa sesyon) luwas ug epektibo kung adunay supervisor.Nung king dialysis, ing intra-dialytic exercise ligtas at epektibo nung atin supervisor.
- Track progress with the tape measure, not just the scale — waist loss matters more than total weight.Subaybayan ang pag-unlad gamit ang tape measure, hindi lang ang timbangan — mas mahalaga ang pagbawas ng baywang kaysa sa kabuuang timbang.Subaya ang pag-uswag gamit ang tape measure, dili lang ang timbangan — mas importante ang pagkunhod sa hawak kaysa sa total nga timbang.Subaybayan ing pag-unlad gamit ing tape measure, ali ing timbangan mu — mas importante ing pagbabawas ning baywang.
Diets to avoid in CKD Mga diyetang dapat iwasan sa CKD Mga diyeta nga likayan sa CKD Mga diyetang dapat iwasan king CKD
- "Keto" / very high-protein diets — push protein well above CKD targets, accelerate hyperfiltration, often raise potassium."Keto" / very high-protein diets — itinutulak ang protein nang lubhang lampas sa CKD targets, pinapabilis ang hyperfiltration, madalas pinapataas ang potassium."Keto" / very high-protein diets — gipataas ang protina labaw sa CKD targets, gipaspas ang hyperfiltration, subsob nagpataas sa potassium."Keto" / very high-protein diets — pinapataas ing protein labis king CKD targets.
- Extreme intermittent fasting in advanced CKD — risk of hypoglycaemia, dehydration, muscle loss; some evidence of safety in early CKD with supervision.Sobrang intermittent fasting sa advanced CKD — risk ng hypoglycemia, dehydration, pagkawala ng kalamnan; may ilang katibayan ng kaligtasan sa early CKD kung may supervisor.Grabe nga intermittent fasting sa advanced CKD — risk sa hypoglycemia, dehydration, pagkawala sa kaunoran; adunay pipila ka ebidensya sa kaluwasan sa early CKD kung adunay supervisor.Sobrang intermittent fasting king advanced CKD — risk ning hypoglycemia, dehydration.
- Juice cleanses, "detox" teas, herbal weight-loss products — many contain undisclosed nephrotoxins. Do not use in CKD without nephrologist approval.Juice cleanses, "detox" teas, herbal weight-loss products — marami ang naglalaman ng hindi inilalahad na nephrotoxin. Huwag gamitin sa CKD nang walang pahintulot ng nephrologist.Juice cleanses, "detox" teas, herbal weight-loss products — daghan ang adunay wala ipahibalo nga nephrotoxin. Ayaw gamita sa CKD nga walay pagtugot sa nephrologist.Juice cleanses, "detox" teas, herbal weight-loss products — ali gamitan king CKD nung walang pahintulot ning nephrologist.
- Aggressive caloric restriction in stage 4–5 — risk of protein-energy wasting going into dialysis.Agresibong caloric restriction sa stage 4–5 — risk ng protein-energy wasting papasok sa dialysis.Agresibong caloric restriction sa stage 4–5 — risk sa protein-energy wasting pagsulod sa dialysis.Agresibong caloric restriction king stage 4–5 — risk ning protein-energy wasting.
Weight-loss medications and the GLP-1 revolution. Mga gamot pampabawas ng timbang at ang GLP-1 revolution. Mga tambal pampakunhod sa timbang ug ang GLP-1 revolution. Mga gamot pampabawas ning timbang at ing GLP-1 revolution.
The last few years have changed weight management dramatically. The GLP-1 receptor agonists — semaglutide (Ozempic, Wegovy, Rybelsus), liraglutide (Saxenda, Victoza), and tirzepatide (Mounjaro, a GLP-1/GIP combination) — produce 10–20% body-weight loss for many patients, and several large trials now also show direct kidney-protective benefits, independent of the weight loss. Malaki ang pagbabago sa weight management sa nakaraang ilang taon. Ang GLP-1 receptor agonists — semaglutide (Ozempic, Wegovy, Rybelsus), liraglutide (Saxenda, Victoza), at tirzepatide (Mounjaro, GLP-1/GIP combination) — ay nagpapabawas ng 10–20% ng timbang sa maraming pasyente, at ipinakita na rin ng ilang malalaking trial ang direktang proteksyon sa bato, hiwalay sa weight loss. Dako ang pagbag-o sa weight management sa miaging pipila ka tuig. Ang GLP-1 receptor agonists — semaglutide (Ozempic, Wegovy, Rybelsus), liraglutide (Saxenda, Victoza), ug tirzepatide (Mounjaro, GLP-1/GIP combination) — naghimo og 10–20% nga pagkawala sa timbang sa daghang pasyente, ug daghang dagkong trial nagpakita usab og direktang proteksyon sa kidney, lahi sa weight loss. Maragul ing pagbabago king weight management. Deng GLP-1 receptor agonists — semaglutide, liraglutide, at tirzepatide — magpababa ning 10–20% ning timbang.
The FLOW trial (semaglutide) and SURMOUNT-CKD-related data (tirzepatide) have shown that these drugs reduce the risk of kidney function decline, cardiovascular events, and death in patients with type 2 diabetes and CKD. Newer trials are extending this to non-diabetic CKD patients. For overweight or obese Filipino CKD patients, this is one of the most important new tools in nephrology — but it is expensive (PHP ~10,000–25,000/month) and not yet covered by PhilHealth. Ipinakita ng FLOW trial (semaglutide) at SURMOUNT-CKD-related data (tirzepatide) na binabawasan ng mga gamot na ito ang risk ng paghina ng bato, cardiovascular events, at kamatayan sa pasyenteng may type 2 diabetes at CKD. Pinapalawak ng mga bagong trial ito sa non-diabetic CKD patients. Para sa overweight o obese Filipino CKD patients, isa ito sa pinakamahalagang bagong tool sa nephrology — pero mahal ito (PHP ~10,000–25,000/buwan) at hindi pa saklaw ng PhilHealth. Gipakita sa FLOW trial (semaglutide) ug SURMOUNT-CKD-related data (tirzepatide) nga gikunhuran niining mga tambal ang risk sa paghina sa kidney, cardiovascular events, ug kamatayon sa pasyente nga adunay type 2 diabetes ug CKD. Gipalapad sa mga bag-ong trial kini sa non-diabetic CKD patients. Para sa overweight o obese Filipino CKD patients, usa kini sa pinakaimportante nga bag-ong tool sa nephrology — apan mahal kini (PHP ~10,000–25,000/bulan) ug wala pa sakop sa PhilHealth. Pakikit ning FLOW trial at SURMOUNT-CKD data a binabawasan ning deng gamot ing risk ning paghina ning batu. Mahal ya (PHP ~10,000–25,000/buwan) at ali pa saklaw ning PhilHealth.

What you need to know about GLP-1s Ano ang dapat mong malaman tungkol sa GLP-1s Unsay kinahanglan nimo nga mahibal-an bahin sa GLP-1s Nano ya ing dapat mong balu tungkul king GLP-1s
- How they work: slow stomach emptying, reduce appetite, improve insulin sensitivity, directly protect kidneys.Paano gumagana: pinabagal ang pag-empty ng tiyan, binabawasan ang gana, pinapabuti ang insulin sensitivity, direktang pinoprotektahan ang bato.Unsaon kini molihok: gipahinay ang pag-empty sa tiyan, gikunhuran ang gana, gipaayo ang insulin sensitivity, direktang gipanalipdan ang kidney.Paano molilihok: pinapahinay ing pag-empty ning tiyan, binabawasan ing gana.
- Common side effects: nausea, vomiting, constipation — usually settle within weeks. Start low, go slow.Karaniwang side effects: pagduduwal, pagsusuka, panghihinang dumi — kadalasang humuhupa sa loob ng ilang linggo. Magsimula nang mababa, dahan-dahang taasan.Kasagarang side effects: kalibre, pagsuka, kahirap motakda — kasagaran mokunhod sulod sa pipila ka semana. Sugod sa ubos, hinay-hinay.Kasagarang side effects: kalibre, pagsuka, panghihinang dumi.
- Cautions: personal or family history of medullary thyroid cancer or MEN2 syndrome; severe gastroparesis; pancreatitis history.Mga babala: personal o pampamilyang kasaysayan ng medullary thyroid cancer o MEN2 syndrome; matinding gastroparesis; kasaysayan ng pancreatitis.Mga pasidaan: personal o pampamilyang kasaysayan sa medullary thyroid cancer o MEN2 syndrome; grabe nga gastroparesis; kasaysayan sa pancreatitis.Mga babala: kasaysayan ning medullary thyroid cancer o MEN2 syndrome.
- Dosing in CKD: no major dose change needed. Safe in CKD including stage 4 (use semaglutide preferentially); limited dialysis data — discuss case-by-case.Dosing sa CKD: walang malaking dose change na kailangan. Ligtas sa CKD kasama ang stage 4 (gamitin nang mas pinipili ang semaglutide); limitado ang data sa dialysis — pag-usapan kada kaso.Dosing sa CKD: walay dakong dose change nga gikinahanglan. Luwas sa CKD apil ang stage 4 (gamita nga mas piniliin ang semaglutide); limitado ang data sa dialysis — istorya kada kaso.Dosing king CKD: ali kinahanglan ing maragul a dose change.
- Cost reality: currently a major barrier in the Philippines. Some patients access through compounded versions, manufacturer programs, or imported supplies. Verify source carefully.Realidad ng presyo: kasalukuyang malaking hadlang sa Pilipinas. May ilang pasyenteng nakakuha sa pamamagitan ng compounded version, manufacturer programs, o imported supply. Suriing mabuti ang pinagmulan.Realidad sa presyo: sa pagkakaron dakong babag sa Pilipinas. Adunay pipila ka pasyente nga nakakuha pinaagi sa compounded version, manufacturer programs, o imported supply. Susiha pag-ayo ang gigikanan.Realidad ning presyo: kasalukuyang maragul a hadlang king Pilipinas.
Older medications (orlistat, phentermine) have a smaller role and more side effects in CKD. Discuss any weight-loss medication with your nephrologist before starting. Ang mas lumang gamot (orlistat, phentermine) ay may mas maliit na papel at mas maraming side effects sa CKD. Pag-usapan ang anumang weight-loss medication sa iyong nephrologist bago simulan. Ang mas daan nga tambal (orlistat, phentermine) adunay mas gamay nga papel ug mas daghang side effects sa CKD. Istorya sa imong nephrologist bahin sa bisan unsang weight-loss medication sa wala pa magsugod. Deng mas matuang gamot atin mas mauntung papel king CKD.
Bariatric surgery: when and why in CKD. Bariatric surgery: kailan at bakit sa CKD. Bariatric surgery: kanus-a ug nganong sa CKD. Bariatric surgery: kailan at bakit king CKD.
Bariatric surgery — sleeve gastrectomy or gastric bypass — is the most effective weight-loss intervention available, with sustained 25–35% body-weight loss for most patients. In CKD, it has specific roles: Ang bariatric surgery — sleeve gastrectomy o gastric bypass — ay ang pinakaepektibong weight-loss intervention, na may sustained 25–35% pagbawas ng timbang para sa karamihan ng pasyente. Sa CKD, may tiyak itong mga papel: Ang bariatric surgery — sleeve gastrectomy o gastric bypass — mao ang pinakaepektibo nga weight-loss intervention, nga adunay sustained 25–35% nga pagkawala sa timbang alang sa kasagaran sa pasyente. Sa CKD, adunay tukma niini nga mga papel: Ing bariatric surgery — sleeve gastrectomy o gastric bypass — ing pekamasanting weight-loss intervention.
Strong indications in CKD Malalakas na indikasyon sa CKD Kusgan nga indikasyon sa CKD Malalakas a indikasyon king CKD
- BMI ≥35 in a transplant candidate.BMI ≥35 sa transplant candidate.BMI ≥35 sa transplant candidate.BMI ≥35 king transplant candidate.
- BMI ≥40 with progressive CKD and metabolic comorbidities (T2DM, severe hypertension, sleep apnoea).BMI ≥40 na may progresibong CKD at metabolic comorbidities (T2DM, malalang hypertension, sleep apnea).BMI ≥40 nga adunay progresibong CKD ug metabolic comorbidities (T2DM, grabe nga hypertension, sleep apnea).BMI ≥40 a atin progresibong CKD at metabolic comorbidities.
- BMI 32.5–37.5 with diabetes plus CKD, when GLP-1 access is blocked or has failed.BMI 32.5–37.5 na may diabetes plus CKD, kapag hindi accessible o nabigo na ang GLP-1.BMI 32.5–37.5 nga adunay diabetes plus CKD, kung dili maabot o napakyas na ang GLP-1.BMI 32.5–37.5 a atin diabetes plus CKD nung ali maabut ing GLP-1.
- Severe obesity-related glomerulopathy (massive proteinuria attributable to obesity itself).Matinding obesity-related glomerulopathy (malaking proteinuria na dahil sa obesity mismo).Grabe nga obesity-related glomerulopathy (dakong proteinuria nga tungod sa obesity mismo).Grabe a obesity-related glomerulopathy.
Key cautions and considerations Mahahalagang babala at konsiderasyon Importanteng pasidaan ug konsiderasyon Mahalagang babala at konsiderasyon
- Sleeve gastrectomy is generally preferred over Roux-en-Y in CKD — fewer micronutrient and calcium-oxalate complications.Mas pinipili ang sleeve gastrectomy kaysa Roux-en-Y sa CKD — mas kakaunting komplikasyon sa micronutrient at calcium-oxalate.Mas piniliin ang sleeve gastrectomy kay sa Roux-en-Y sa CKD — mas gamay nga komplikasyon sa micronutrient ug calcium-oxalate.Mas piniliin ing sleeve gastrectomy kesa keng Roux-en-Y king CKD.
- Risk of oxalate nephropathy after Roux-en-Y, especially with low fluid intake. Monitor closely.Risk ng oxalate nephropathy pagkatapos ng Roux-en-Y, lalo na sa kakaunting inumin. Bantayan nang mabuti.Risk sa oxalate nephropathy human sa Roux-en-Y, ilabi na sa gamay nga inumin. Bantayi pag-ayo.Risk ning oxalate nephropathy kayari ning Roux-en-Y.
- Vitamin and mineral monitoring (B12, D, iron, zinc, calcium) for life.Vitamin at mineral monitoring (B12, D, iron, zinc, calcium) habambuhay.Vitamin ug mineral monitoring (B12, D, iron, zinc, calcium) sa tibuok kinabuhi.Vitamin at mineral monitoring habambuhay.
- In dialysis patients, surgery is feasible but has higher risk; a bariatric center with nephrology support is essential.Sa pasyente sa dialysis, kayang gawin ang operasyon pero may mas mataas na risk; mahalaga ang bariatric center na may nephrology support.Sa pasyente sa dialysis, mahimo ang operasyon apan adunay mas taas nga risk; importante ang bariatric center nga adunay nephrology support.King pasyente sa dialysis, mahimu ing operasyon pero atin mas mataas a risk.
- Cost: PHP 250,000–500,000+ in private centers. Some PhilHealth coverage exists for specific indications; ask your surgeon's PhilHealth liaison.Presyo: PHP 250,000–500,000+ sa private centers. May PhilHealth coverage para sa ilang specific indications; tanungin ang PhilHealth liaison ng iyong surgeon.Presyo: PHP 250,000–500,000+ sa private centers. Adunay PhilHealth coverage alang sa pipila ka specific indications; pangutan-a ang PhilHealth liaison sa imong surgeon.Presyo: PHP 250,000–500,000+ king private centers.

The transplant case
Ang kaso ng transplant Ang kaso sa transplant Ing kaso ning transplantIf you are working toward a kidney transplant and your BMI is ≥35, bariatric surgery often makes the transplant possible. Centers in Manila, Cebu, and Davao now have programs that combine bariatric surgery with transplant work-up. Discuss this with your nephrologist early — the path takes 12–18 months from first consultation to transplant. Kung naghahanda ka para sa kidney transplant at BMI mo ay ≥35, madalas na ginagawang posible ng bariatric surgery ang transplant. May mga center na sa Manila, Cebu, at Davao na may programa na pinagsasama ang bariatric surgery at transplant work-up. Pag-usapan ito sa iyong nephrologist nang maaga — 12–18 buwan ang proseso mula unang konsulta hanggang transplant. Kung nag-andam ka para sa kidney transplant ug ang imong BMI ≥35, subsob nga gihimong posible sa bariatric surgery ang transplant. Adunay mga center sa Manila, Cebu, ug Davao nga adunay programa nga naghiusa sa bariatric surgery ug transplant work-up. Istorya kini sa imong nephrologist sa sayo — 12–18 ka bulan ang proseso gikan sa unang konsulta hangtod sa transplant. Nung nag-aandam kang para king kidney transplant at BMI mu ≥35, madalas a ginagawang posible ning bariatric surgery ing transplant.
The dialysis flip: more food, more protein, more muscle. Ang dialysis flip: mas maraming pagkain, mas maraming protein, mas maraming kalamnan. Ang dialysis flip: mas daghang pagkaon, mas daghang protina, mas daghang kaunoran. Ing dialysis flip: mas dakal a pamangan, mas dakal a protein, mas dakal a laman.
One of the most disorienting things about kidney disease is that the dietary advice inverts when you start dialysis. The pre-dialysis diet was lower in protein. The dialysis diet is higher. The pre-dialysis goal might have been weight loss. The dialysis goal is usually weight stability with preserved muscle. Understanding this flip prevents two common dialysis mistakes: under-eating from old habits, and overeating from relief. Isa sa pinakanakakalitong bagay sa sakit sa bato ay ang pagbaligtad ng dietary advice pagsimula ng dialysis. Mas mababa sa protein ang pre-dialysis diet. Mas mataas ang dialysis diet. Maaaring weight loss ang pre-dialysis goal. Kadalasan, ang dialysis goal ay stable na timbang na may pinapanatiling kalamnan. Ang pag-unawa sa pagbaligtad na ito ay pumipigil sa dalawang karaniwang pagkakamali sa dialysis: kakulangan sa pagkain dahil sa lumang ugali, at pagkain nang sobra dahil sa kaginhawahan. Usa sa pinakamakapatingala nga butang bahin sa sakit sa kidney mao ang pagbaliskad sa dietary advice pagsugod sa dialysis. Mas ubos sa protina ang pre-dialysis diet. Mas taas ang dialysis diet. Mahimong weight loss ang pre-dialysis goal. Kasagaran, ang dialysis goal mao ang stable nga timbang nga adunay napreserbang kaunoran. Ang pagsabot niining pagbaliskad nagapugong sa duha ka kasagarang sayop sa dialysis: kakulang sa pagkaon tungod sa daan nga batasan, ug sobra nga pagkaon tungod sa kahupayan. Metung king pekamapanlito a butang king sakit ning batu ing pagbalintad ning dietary advice pamipasugod ning dialysis. Mas malumud king protein ing pre-dialysis diet. Mas mataas ing dialysis diet.
Pre-dialysis diet Pre-dialysis diet Pre-dialysis diet Pre-dialysis diet
- Protein: 0.6–0.8 g/kg/day (lower)Protein: 0.6–0.8 g/kg/araw (mas mababa)Protina: 0.6–0.8 g/kg/adlaw (mas ubos)Protein: 0.6–0.8 g/kg/aldo (mas malumud)
- Calories: Modest deficit if overweightCalories: Katamtamang deficit kung overweightCalories: Kasarangang deficit kung overweightCalories: Kasarangang deficit nung overweight
- Goal: Reduce hyperfiltration, slow progressionLayunin: Bawasan ang hyperfiltration, pabagalin ang progressionTumong: Pakunhuran ang hyperfiltration, pahinayon ang progressionLayunin: Bawasan ing hyperfiltration.
Dialysis diet Dialysis diet Dialysis diet Dialysis diet
- Protein: 1.0–1.2 g/kg/day (higher)Protein: 1.0–1.2 g/kg/araw (mas mataas)Protina: 1.0–1.2 g/kg/adlaw (mas taas)Protein: 1.0–1.2 g/kg/aldo (mas mataas)
- Calories: Adequate for maintenanceCalories: Sapat para sa maintenanceCalories: Igo para sa maintenanceCalories: Sapat para king maintenance
- Goal: Replace what dialysis cannot, preserve muscleLayunin: Palitan ang hindi kayang gawin ng dialysis, panatilihin ang kalamnanTumong: Pulihan ang dili mahimo sa dialysis, padayonon ang kaunoranLayunin: Palitan ing ali mahimu ning dialysis.

The protein-calorie paradox Ang protein-calorie paradox Ang protein-calorie paradox Ing protein-calorie paradox
Once you are on dialysis, the biggest nutritional risk is not too much weight. It is protein-energy wasting (PEW): gradual loss of muscle mass that drives frailty, falls, infections, and death. PEW is far more common, far more dangerous, and far more under-recognized in Filipino dialysis patients than obesity is. The treatment is more food, more protein, and resistance exercise — the opposite of pre-dialysis advice. Pagsimula mo sa dialysis, ang pinakamalaking nutritional risk ay hindi sobrang timbang. Ito ay ang protein-energy wasting (PEW): unti-unting pagkawala ng kalamnan na nagdudulot ng kahinaan, pagkahulog, impeksyon, at kamatayan. Mas karaniwan, mas mapanganib, at mas hindi nakikilala ang PEW kaysa sa obesity sa mga Pilipinong pasyente sa dialysis. Ang gamot ay mas maraming pagkain, mas maraming protein, at resistance exercise — kabaligtaran ng pre-dialysis advice. Pagsugod nimo sa dialysis, ang pinakadako nga nutritional risk dili sobra nga timbang. Mao kini ang protein-energy wasting (PEW): hinay-hinay nga pagkawala sa kaunoran nga nagdala sa kaluya, pagkahulog, impeksyon, ug kamatayon. Mas kasagaran, mas peligroso, ug mas dili mailhan ang PEW kaysa sa obesity sa mga Pilipinong pasyente sa dialysis. Ang tambal mas daghang pagkaon, mas daghang protina, ug resistance exercise — atbang sa pre-dialysis advice. Pamipasugod king dialysis, ing pekamaragul a nutritional risk ali sobrang timbang. Iya ing protein-energy wasting (PEW).
Watch for these warning signs once on dialysis Bantayan ang mga warning sign kapag nasa dialysis Bantayi ang mga warning sign kung anaa sa dialysis Bantayan deng warning sign nung king dialysis
- Weight loss of >5% over 3 months — usually muscle, not fluid.Pagbawas ng timbang na >5% sa loob ng 3 buwan — kadalasan kalamnan, hindi likido.Pagkawala sa timbang nga >5% sulod sa 3 ka bulan — kasagaran kaunoran, dili likido.Pagbawas ning timbang a >5% king sulud ning 3 buwan — kasagaran laman.
- Loose-fitting clothes that used to fit.Maluwag na damit na dating sukat sa katawan.Luag nga sinina nga kanhi haom sa lawas.Maluwag a damit a dating moangay king katawan.
- Trouble climbing stairs you used to climb easily.Hirap umakyat sa hagdan na dating madaling akyatin.Lisod mokatkat sa hagdan nga kanhi sayon kayatkat.Mahirap umakyat king hagdan a dating madaling akyatin.
- Reduced appetite, especially after dialysis sessions.Bawas na gana, lalo na pagkatapos ng dialysis session.Mikunhod nga gana, ilabi na human sa dialysis session.Bawas a gana, lalu na kayari ning dialysis session.
- Lab signs: serum albumin <3.8, falling pre-albumin, declining grip strength.Lab signs: serum albumin <3.8, bumababang pre-albumin, humihinang grip strength.Lab signs: serum albumin <3.8, mikunhod nga pre-albumin, mikunhod nga grip strength.Lab signs: serum albumin <3.8, malumud a pre-albumin.
If any of these appear, the goal shifts to building back rather than losing further. Ask for a renal dietitian referral and discuss intra-dialytic protein supplements with your nephrologist. Kung lumitaw ang anuman sa mga ito, lumilipat ang layunin sa pagbalik sa halip na patuloy na pagbawas. Hingiin ang renal dietitian referral at pag-usapan ang intra-dialytic protein supplements sa iyong nephrologist. Kung motungha ang bisan unsa niini, moilis ang tumong sa pagbalik kaysa sa padayon nga pagkawala. Pangayoa ang renal dietitian referral ug istorya sa imong nephrologist bahin sa intra-dialytic protein supplements. Nung lumitaw ing alinman king deti, liliput ing layunin king pagbalik.
Questions to ask your nephrologist. Mga tanong para sa iyong nephrologist. Mga pangutana sa imong nephrologist. Mga tanong para king kekang nephrologist.
About your numbers Tungkol sa iyong mga numero Bahin sa imong mga numero Tungkul king kekang mga numero
- What is my BMI by Asian-Pacific cutoffs? Where am I on the risk scale?Ano ang aking BMI ayon sa Asian-Pacific cutoffs? Saan ako sa risk scale?Unsa ang akong BMI sumala sa Asian-Pacific cutoffs? Asa ko sa risk scale?Nano ya ing kakung BMI ayon king Asian-Pacific cutoffs? Nokarin aku king risk scale?
- What is my waist circumference, and is it above the Filipino target?Ano ang aking waist circumference, at lampas ba ito sa Filipino target?Unsa ang akong waist circumference, ug labaw ba kini sa Filipino target?Nano ya ing kakung waist circumference, at labis ya iti king Filipino target?
- Do I have signs of metabolic syndrome — central adiposity, BP, fasting glucose, triglycerides, HDL?May mga senyales ba ako ng metabolic syndrome — central adiposity, BP, fasting glucose, triglycerides, HDL?Aduna ba kong mga senyales sa metabolic syndrome — central adiposity, BP, fasting glucose, triglycerides, HDL?Atin ku bang mga senyales ning metabolic syndrome?
- Do my labs suggest fatty liver (MASLD/MASH)?May ipinapahiwatig ba ang aking labs na fatty liver (MASLD/MASH)?Aduna bay gipakita ang akong labs nga fatty liver (MASLD/MASH)?Atin bang ipakit ing kakung labs ning fatty liver?
About weight goals at my stage Tungkol sa weight goals sa aking stage Bahin sa weight goals sa akong stage Tungkul king weight goals king kakung stage
- Given my CKD stage, should I be losing weight, holding steady, or building muscle?Sa aking CKD stage, dapat ba akong magbawas ng timbang, manatiling stable, o magpalaki ng kalamnan?Sa akong CKD stage, kinahanglan ba kong mokunhod sa timbang, magpabilin nga stable, o magpalaki sa kaunoran?King kakung CKD stage, dapat ku bang magbawas ning timbang?
- What weekly weight-loss rate is safe for me?Anong lingguhang weight-loss rate ang ligtas sa akin?Unsang semanal nga weight-loss rate ang luwas alang kanako?Nanong lingguhang weight-loss rate ing ligtas keka?
- How much of my "weight" is fluid vs muscle vs fat? Do you recommend any body composition testing?Magkano sa aking "timbang" ang likido vs kalamnan vs taba? May inirerekomenda ka bang body composition testing?Pila sa akong "timbang" ang likido vs kaunoran vs tambok? Aduna ba kay girekomenda nga body composition testing?Pilan king kakung "timbang" ing likido vs laman vs taba?
About medications and surgery Tungkol sa mga gamot at operasyon Bahin sa mga tambal ug operasyon Tungkul king mga gamot at operasyon
- Am I a candidate for a GLP-1 receptor agonist (semaglutide, tirzepatide)?Kandidato ba ako para sa GLP-1 receptor agonist (semaglutide, tirzepatide)?Kandidato ba ko para sa GLP-1 receptor agonist (semaglutide, tirzepatide)?Kandidato ku ba para king GLP-1 receptor agonist?
- If transplant is on the horizon, what is my center's BMI cutoff?Kung paparating ang transplant, ano ang BMI cutoff ng aking center?Kung hapit na ang transplant, unsa ang BMI cutoff sa akong center?Nung paparating ing transplant, nano ya ing BMI cutoff ning kakung center?
- Should I be referred for bariatric surgery evaluation?Dapat ba akong i-refer para sa bariatric surgery evaluation?Kinahanglan ba ko nga i-refer para sa bariatric surgery evaluation?Dapat ku bang i-refer para king bariatric surgery evaluation?
The obesity paradox in ESRD — where the misconception starts, and what the evidence actually supports.
A common — and dangerous — clinical encounter
A dialysis patient who refuses a weight management discussion because "my previous doctor told me obesity is protective on dialysis" is not presenting an irrational belief. It is grounded in two decades of published data from the world's largest ESRD registries. The problem is not that the data was fabricated. The problem is that a legitimate epidemiological observation has been stripped of its confounders and applied as clinical permission — in a population (Filipino patients) where the extrapolation is especially unjustified. The sections below work through the data systematically: what it shows, why it shows it, and why it cannot be used the way it commonly is in Filipino nephrology practice.
The "reverse epidemiology" of BMI in dialysis cohorts has been observed for over two decades: the highest survival is seen in the slightly-overweight to mildly-obese BMI range; the lowest survival in the underweight and severely obese ranges. This U- or J-shaped relationship is reproducible across ESRD registries (USRDS, DOPPS, Japanese, Asian cohorts including the Philippine Renal Disease Registry). The clinical question is: does this represent a protective effect of adipose tissue, or a confounder?
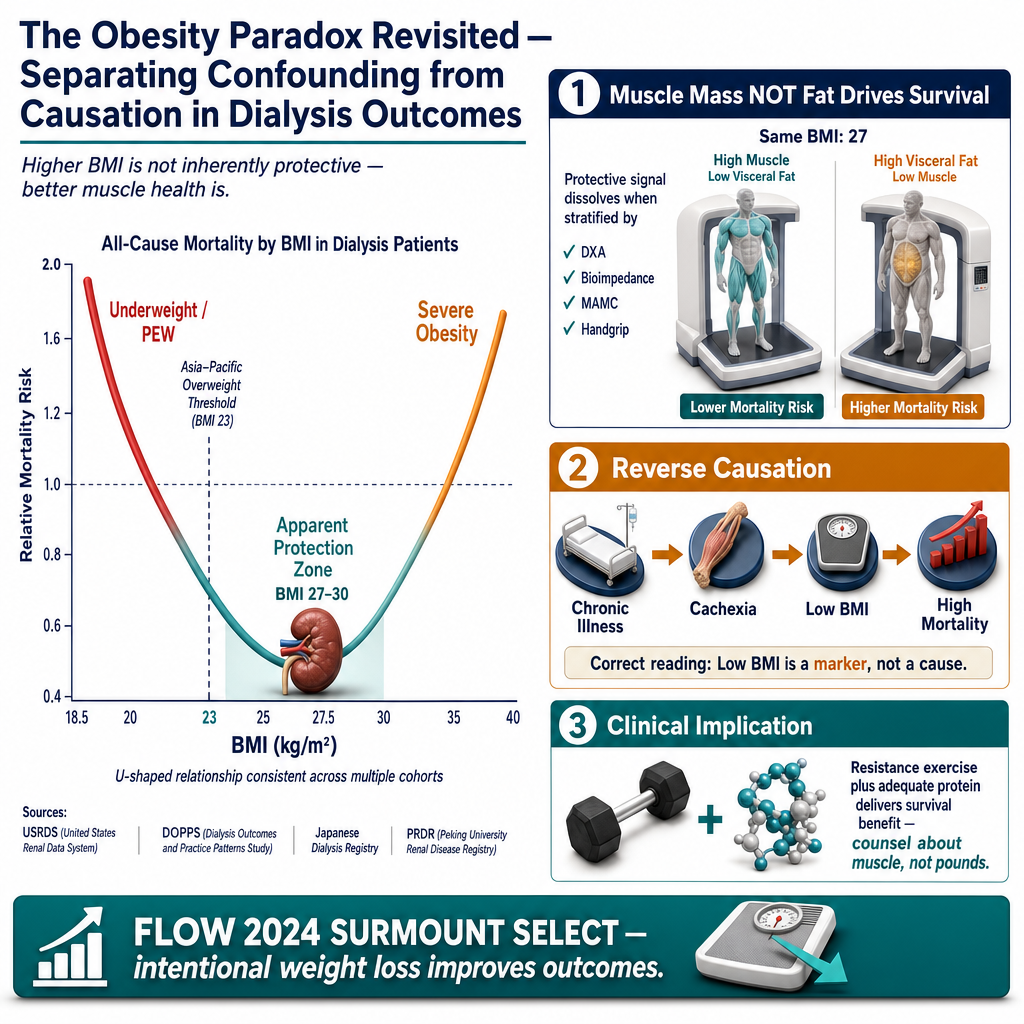
The contemporary interpretation
The paradox is largely explained by preserved muscle mass and nutritional reserve — not by adipose tissue per se. BMI cannot distinguish lean from fat mass. When studies stratify by body composition (DXA, bioimpedance, mid-arm muscle circumference, handgrip strength), the apparent protective effect of higher BMI dissolves, and skeletal-muscle mass emerges as the dominant predictor of dialysis survival. Reverse causation also contributes: pre-existing cachexia from chronic illness drives both low BMI and high mortality.
What the evidence actually supports
- In pre-dialysis CKD: obesity is harmful. The paradox does not apply. Intentional weight loss reduces proteinuria and slows progression (Look AHEAD subgroup analyzes, multiple meta-analyzes).
- In incident dialysis: the U-curve appears, but the protective end is muscle-driven, not fat-driven. Counsel against active weight loss programs designed for the general population once a patient is on dialysis — particularly aggressive caloric restriction, extreme intermittent fasting, or unsupervised "keto."
- In transplant candidates: obesity worsens transplant outcomes (delayed graft function, surgical complications, cardiovascular events). Most centers require BMI <35 (Asian-Pacific equivalent) for listing. Pre-transplant weight loss is associated with better outcomes.
- The most recent prospective data (FLOW, SURMOUNT-CKD, STEP-HFpEF, SELECT) show benefit from intentional, pharmacologically supported weight loss in CKD and cardiovascular populations — further weakening the paradox-as-protection interpretation.
Why the reverse epidemiology paradox does not extrapolate directly to Filipino patients
A critical limitation of the reverse epidemiology literature that is rarely explicitly stated in clinical practice: the foundational datasets — USRDS, DOPPS, and early JSDT analyzes — are predominantly Caucasian or Japanese populations. The "protective zone" in these cohorts (BMI approximately 25–30) corresponds to the overweight to mildly obese range under Western BMI classification. Under Asian-Pacific classification (overweight ≥23, obese ≥25), that same BMI zone is already obese. A Filipino dialysis patient at BMI 27 has a fundamentally different metabolic phenotype than a White American patient at BMI 27:
- Higher visceral-to-subcutaneous fat ratio at equivalent BMI (Deurenberg 1998, Lear CMAJ 2007) — visceral adipose tissue is more metabolically active and more directly nephrotoxic
- Higher prevalence of insulin resistance and T2DM at the same BMI — the metabolic complications that drive cardiovascular mortality accumulate faster
- Higher cardiovascular event rates in Asian dialysis cohorts vs Western cohorts at equivalent BMI — the PRDR data, while smaller, directionally supports this
- Earlier onset of metabolic syndrome — protective mechanisms (visceral fat sequestration, adiponectin production) that operate differently in Asian adipose tissue at lower BMI thresholds
Clinical implication: the paradox gives no permission in Filipino practice
When counselling Filipino dialysis patients, the Western reverse epidemiology literature should be cited only to explain why the belief exists — not to justify clinical inaction. The operative question is not "does higher BMI predict better survival in Western registries?" but rather "does carrying excess visceral fat at a Filipino BMI of 27–30 confer the same survival advantage as carrying excess muscle at those BMIs?" The answer is no — and the practical recommendation remains: counsel about resistance exercise and protein adequacy; address visceral adiposity as an ongoing cardiovascular and residual-function risk; and do not use the paradox as a reason to defer a weight management program in any Filipino CKD patient at any stage, including those already on dialysis who are transplant candidates.
The honest reframe for clinic
"It is fine for dialysis patients to be a little heavy" should be retired in favor of "it is fine — and probably good — for dialysis patients to have preserved muscle mass and nutritional reserve." The intervention that achieves this is resistance exercise plus adequate protein, not permissiveness about visceral adiposity. Counsel about muscle, not about pounds.
Why obesity is still mechanistically harmful — even in dialysis
The paradox is not a free pass. Even in dialysis patients where aggressive weight-loss is inappropriate, visceral adiposity continues to drive intraglomerular hypertension through residual nephrons, accelerates cardiovascular events, and worsens access complications. The next section details the three mechanistic pathways through which obesity injures the kidney — pathways that remain active regardless of dialysis status.
How obesity drives CKD — three converging mechanisms.
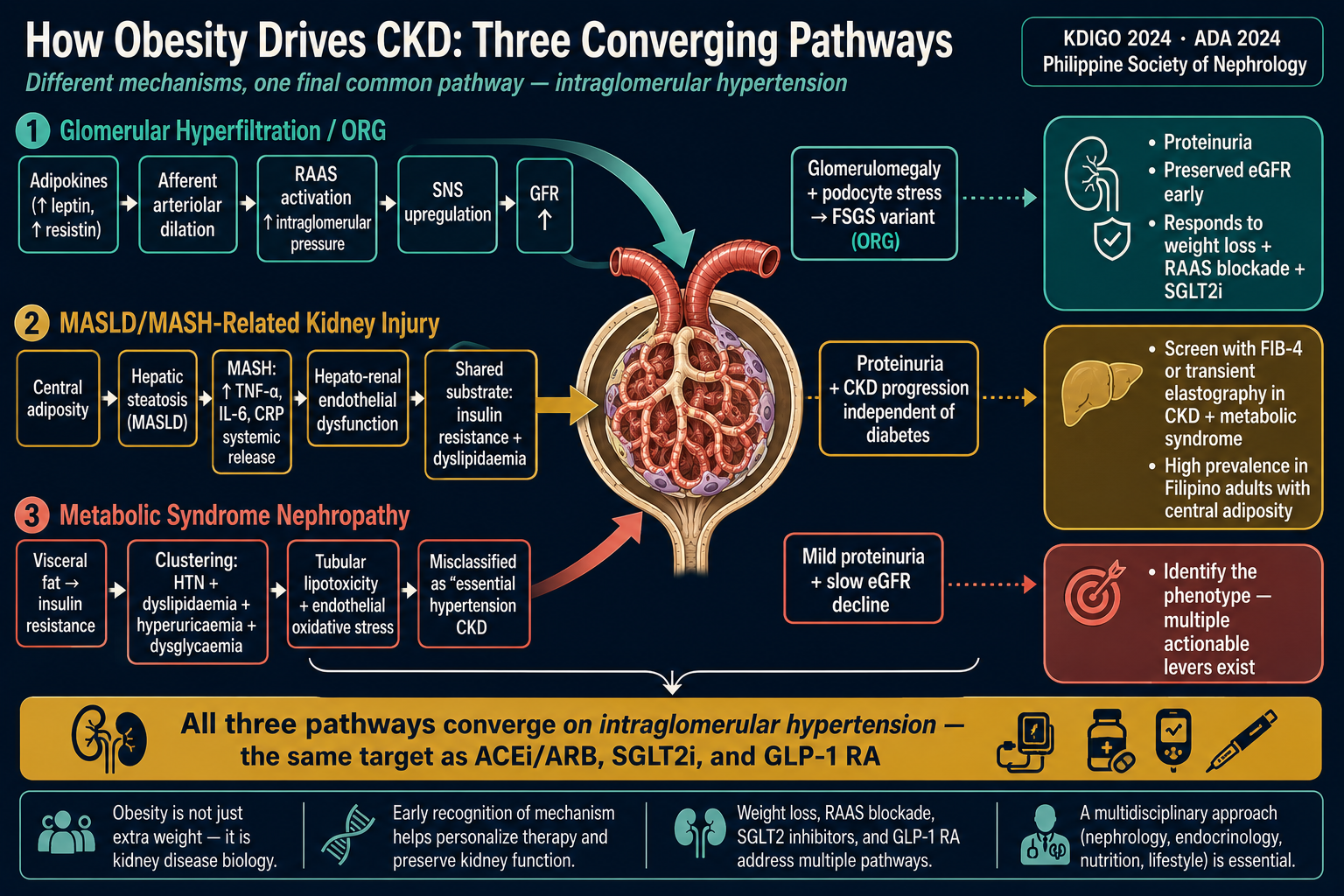
1. Glomerular hyperfiltration and obesity-related glomerulopathy
Increased adiposity raises GFR through several mechanisms: increased lean mass demands, RAAS activation, sympathetic nervous system upregulation, and direct adipokine signalling (leptin, resistin) on the afferent arteriole. The consequent intraglomerular hypertension, glomerulomegaly, and podocyte stress produce obesity-related glomerulopathy (ORG): a focal segmental glomerulosclerosis (FSGS) variant with characteristic glomerulomegaly and milder foot-process effacement than primary FSGS, presenting as proteinuria with relatively preserved eGFR. ORG responds to weight loss, RAAS blockade, and SGLT2 inhibition.
2. MASLD/MASH-related kidney injury
Metabolic dysfunction-associated steatotic liver disease (MASLD; formerly NAFLD) and its inflammatory form MASH are now recognized as independent risk factors for CKD progression and incident proteinuria, mediated by systemic inflammation, hepato-renal endothelial dysfunction, and shared metabolic substrates (insulin resistance, dysglycaemia, dyslipidaemia). The prevalence of MASLD in Filipino adults with central adiposity is high; screening with FIB-4 or transient elastography in CKD patients with metabolic syndrome is reasonable.
3. Metabolic-syndrome nephropathy
The clustering of central adiposity, hypertension, dyslipidaemia, hyperuricaemia, and dysglycaemia produces additive renal injury through endothelial dysfunction, oxidative stress, and tubular lipotoxicity. Patients commonly present with mild proteinuria, slowly declining eGFR, and an absence of overt diabetes — often dismissed as "essential hypertension" CKD. The metabolic phenotype distinguishes them and identifies multiple actionable levers.
The shared mechanism worth remembering
Obesity, type 2 diabetes, and hypertension all converge on intraglomerular hypertension — the same final common pathway that ACEi/ARBs, SGLT2i, and now GLP-1 RAs all target. This is why these therapies preserve eGFR even when their classical indications (BP, glycaemia, weight) are not the primary problem.
Measuring this correctly in Filipino patients
The mechanisms above operate at lower BMI thresholds in Filipino patients than in Western populations — because visceral fat accumulates earlier, insulin resistance develops faster, and adipokine signalling is dysregulated at lower adipose mass. The next section covers Filipino anthropometric cutoffs, the waist circumference targets, and why "normal-weight obesity" is particularly common in Philippine practice.
Filipino body composition and the case for Asian-Pacific cutoffs.

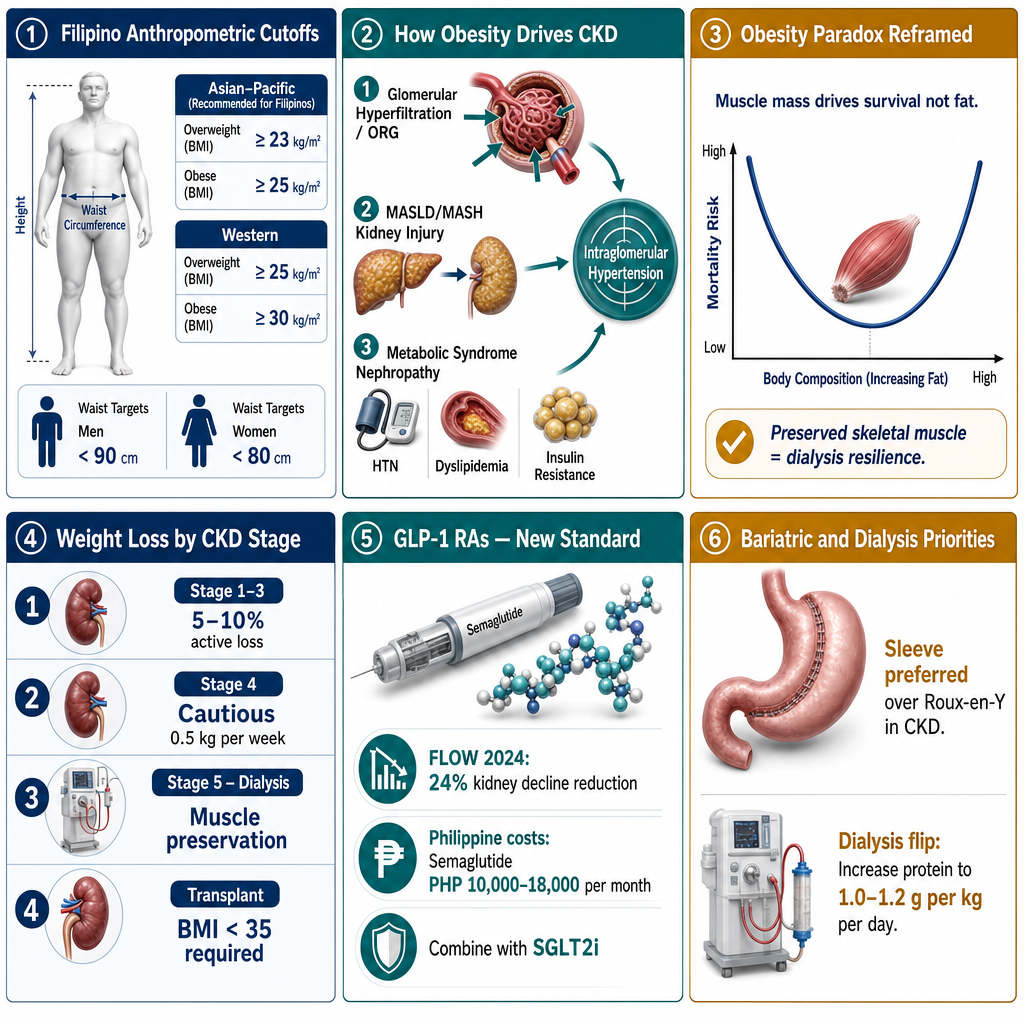
The WHO Asia-Pacific anthropometric cutoffs (overweight ≥23 kg/m², obese ≥25 kg/m²) reflect a substantial and well-documented difference in body composition between Asian and European populations at any given BMI. At BMI 23, an average Filipino carries roughly 3–5 percentage points more total body fat, more visceral adiposity, and lower lean mass than an age-matched European. The metabolic and renal sequelae — insulin resistance, dyslipidaemia, hypertension, MASLD/MASH, and CKD — appear at lower BMIs accordingly.
The waist matters more than BMI in Asian populations
Waist circumference (Filipino targets: <90 cm men, <80 cm women) tracks visceral adiposity better than BMI and predicts cardiovascular and renal risk more reliably. "Normal-weight obesity" — BMI <23 with elevated waist — is highly prevalent in Filipino practice and is often missed because BMI alone reads as normal.
Practical advice: measure waist circumference at every CKD clinic visit alongside BMI. The combination is more clinically useful than either alone, particularly in the BMI 21–25 range where most Filipino metabolic-syndrome patients sit.
Intentional weight loss in CKD — targets by stage.
| CKD stage | Weight target | Approach | Cautions |
|---|---|---|---|
| G1–G3a | 5–10% body weight if BMI ≥23 (Asia-Pacific overweight); larger losses for BMI ≥30 | Diet, exercise, RAAS blockade, SGLT2i if indicated, GLP-1 RA if appropriate. Resistance exercise mandatory. | Standard cautions. Watch for hypoglycaemia if on insulin/sulfonylurea — GLP-1 + SGLT2i + caloric deficit can stack. |
| G3b–G4 | 5–10% body weight, slow (0.25–0.5 kg/week) | Diet protein 0.6–0.8 g/kg/d, calorie deficit 300–500 kcal/d, supervised resistance training. Consider GLP-1 RA. | Avoid keto and very-high-protein diets (push hyperfiltration). Avoid prolonged fasting (muscle loss into dialysis). |
| G5 not on dialysis | Weight stability with body composition focus | Maintain protein at 0.8 g/kg/d minimum, resistance exercise, treat metabolic drivers aggressively. Defer aggressive weight loss unless transplant work-up. | PEW risk dominant. Monitor albumin, prealbumin, mid-arm muscle circumference, handgrip strength. |
| HD/PD | Weight stability with muscle preservation; selective weight loss only for transplant candidacy | Protein 1.0–1.2 g/kg/d, intra-dialytic exercise, resistance training. If listed for transplant, structured program ± GLP-1 ± bariatric. | The general-population weight-loss playbook is usually wrong here. PEW is the dominant nutritional risk. |
| Transplant candidate | BMI <35 (Asia-Pacific equivalent) for most centers; lower preferred | Structured 6–18 month program: diet, exercise, GLP-1 RA, bariatric surgery referral as appropriate. | Coordinate with transplant team early. Bariatric pre-transplant pathway requires planning. |
Practical pearls for the clinic visit
- Track waist circumference, not just BMI. Visceral fat reduction often precedes scale weight change and tracks renal/CV risk better.
- Document baseline body composition when feasible (bioimpedance is widely available; DXA in tertiary centers). Allows differentiation of fat loss from muscle loss.
- Pair every weight-loss conversation with a resistance-exercise prescription. Otherwise weight loss is largely lean mass loss, particularly in older Filipino patients.
- Recheck protein status at 3 months when weight loss has begun: serum albumin, weight trend, anthropometry, function.
GLP-1 receptor agonists in CKD: the new standard.
Semaglutide, liraglutide, and the dual GLP-1/GIP agonist tirzepatide have changed obesity pharmacotherapy and, increasingly, CKD pharmacotherapy. The renal benefits are not solely weight-mediated — direct effects on intraglomerular pressure, podocyte function, and inflammation appear important.
| Trial | Population | Intervention | Renal/CV result |
|---|---|---|---|
| FLOW 2024 | T2DM with CKD (eGFR 25–75, UACR ≥100) | Semaglutide 1 mg/week vs placebo | 24% relative reduction in major kidney/CV death composite; first dedicated renal outcome trial of a GLP-1 RA |
| SUSTAIN-6, REWIND, LEADER | T2DM with high CV risk; sub-cohorts with CKD | Semaglutide / dulaglutide / liraglutide | Consistent reductions in albuminuria, CV mortality, and progression to macroalbuminuria |
| SELECT 2023 | BMI ≥27 with CV disease, no diabetes | Semaglutide 2.4 mg/week vs placebo | 20% reduction in major adverse CV events; renal benefits in CKD subgroup |
| SURMOUNT-MMO/CKD-related programs | Tirzepatide programs ongoing | Tirzepatide vs placebo | Body-weight loss 18–22%; renal endpoint data emerging |

Practical use in Filipino CKD practice
- Indications widening: reasonable in T2DM-CKD regardless of HbA1c when overweight/obese; emerging data support use in non-diabetic CKD with metabolic syndrome.
- Dose: standard escalation (e.g. semaglutide 0.25 → 0.5 → 1.0 mg/week, slower if GI side effects). No major eGFR-based dose adjustment.
- Cautions: personal/family medullary thyroid carcinoma, MEN2, acute pancreatitis history, severe gastroparesis. Monitor for dehydration during illness or aggressive volume reduction.
- Combine with SGLT2i when appropriate; the combination delivers larger renal and CV benefit than either alone.
- Cost reality in the Philippines: brand semaglutide PHP 12,000–18,000/month; tirzepatide PHP 18,000–25,000/month. Compounded versions exist but quality control is variable. PhilHealth coverage limited.
- In dialysis patients: data limited but accumulating; reasonable in transplant candidates and selected patients with significant residual obesity. Monitor for nausea-related dehydration and muscle loss.
Bariatric surgery considerations in CKD and ESRD.
Procedure choice
Sleeve gastrectomy is generally preferred over Roux-en-Y gastric bypass in CKD: lower risk of micronutrient deficiency, fewer dumping symptoms, and crucially lower risk of enteric hyperoxaluria and oxalate nephropathy — a real and avoidable cause of accelerated CKD post-Roux-en-Y. Reserved Roux-en-Y for selected cases with refractory severe T2DM or GERD failures.
Pre-operative optimisation
- Vascular access planning if dialysis appears imminent — coordinate with vascular surgery before bariatric date.
- Cardiac risk assessment (often higher than apparent given limited functional capacity).
- Anemia, vitamin D, and iron correction pre-op.
- BP optimisation; adjust diuretic dose post-op as oral intake drops.
- Discontinue or hold SGLT2i ~3 days pre-op; resume when oral intake is reliable. Pause GLP-1 RA per anaesthesia guidance for aspiration risk.
Post-operative renal-specific monitoring
- Hydration counselling — severe dehydration is the leading early renal complication.
- Lifelong micronutrient surveillance: B12, D, iron, calcium, zinc, copper, thiamine.
- Annual urine oxalate (especially if Roux-en-Y); citrate supplementation if elevated.
- Re-titrate antihypertensives, glucose-lowering drugs, diuretics — major dose reductions are usually needed by 6 months.
Weight, body composition, and survival on dialysis.
Once a patient is on dialysis, the nutritional priorities invert. Protein-energy wasting (PEW), not obesity, is the dominant nutritional risk in Filipino dialysis cohorts. Survival and functional outcomes track skeletal muscle mass more closely than total body weight or BMI.
Practical priorities on dialysis
- Protein 1.0–1.2 g/kg/day (HD) and 1.0–1.2 g/kg/day (PD); higher for hypercatabolic states. Intra-dialytic protein supplementation when intake falls short.
- Resistance exercise 2–3×/week (intra-dialytic when feasible) is the most evidence-based intervention against PEW.
- Distinguish "weight gain" carefully: interdialytic fluid weight is not adipose gain. Use post-HD/dry weight trend and body composition assessment, not raw weight.
- Active weight-loss programs are generally inappropriate on dialysis except for transplant candidacy — and even then, structured supervision is required.
- Body composition tools: bioimpedance is widely available and informative; serial mid-arm muscle circumference and handgrip dynamometry are zero-cost surrogates.
The obesity paradox in clinic — what to actually say
Patients have often heard that "being a little heavy is good for dialysis." When the patient is metabolically unwell or pre-transplant, this needs gentle reframing. A workable script: "The protective thing on dialysis is muscle and reserve, not fat. We want your weight to stay stable but your muscle to grow — that means resistance exercise, enough protein, and treating the things that drive belly fat (BP, sugar, fatty liver). For most dialysis patients, going on a weight-loss diet is not what helps; staying strong is."
Practical pearls.
- Use Asia-Pacific BMI cutoffs by default in Filipino practice. Document waist circumference at every CKD visit alongside BMI.
- Treat the metabolic syndrome before the CKD label arrives. Central adiposity, fasting glucose creep, and BP elevation are the early signal — eGFR is a late one.
- The obesity paradox is real but misleading. Survival benefit in dialysis comes from preserved muscle, not preserved fat. Counsel about muscle and resistance exercise, not about weight gain permission.
- GLP-1 RAs are now part of CKD pharmacotherapy — not just diabetes management. Cost remains the dominant Filipino access barrier.
- Pair every intentional weight-loss conversation with resistance exercise prescription and protein-status monitoring. Otherwise weight loss accelerates sarcopenia.
- Differentiate stages clearly: aggressive weight management is right in pre-dialysis CKD, cautious in late stage 4, generally inappropriate on dialysis except for transplant candidacy.
- Refer for bariatric surgery early in transplant candidates with BMI ≥35 — the path takes 12–18 months, and waiting until late stage 5 forecloses options.
- Document baseline body composition (bioimpedance, mid-arm muscle circumference) when initiating any weight-management plan in advanced CKD or dialysis. This separates fat loss (good) from muscle loss (bad).

W. G. M. Rivero, MD, FPCP, DPSN
Specialist in Internal Medicine, Nephrology, and Clinical Nutrition. Practicing in Quezon City, Angeles City, and Marilao.Dalubhasa sa Internal Medicine, Nephrology, at Clinical Nutrition. Nag-eehersisyo sa Quezon City, Angeles City, at Marilao.Espesyalista sa Internal Medicine, Nephrology, ug Clinical Nutrition. Nag-practice sa Quezon City, Angeles City, ug Marilao.Dalubhasa sa Internal Medicine, Nephrology, at Clinical Nutrition. Nag-eehersisyo sa Quezon City, Angeles City, at Marilao.
PRC 0105184 · seriousmd.com/doc/williamrivero